儿童气管支气管异物CT三维检查中的辐射防护
2020-09-25夏林林李晓会王茹唐鉴
夏林林,李晓会,王茹,唐鉴
(西安交通大学第二附属医院 1.国有资产与医学装备管理办公室,2.医学影像科,陕西 西安 710004)
儿童气管异物是临床常见的小儿急症,其发病急、病程进展迅速,需要临床医生及时、准确地诊断和治疗[1-4]。多层螺旋CT (multi-slice spiral CT,MSCT) 扫描及三维重建可以直观地观察到患者气管是否存留异物以及异物的大小、形状、部位,同时可以显示异物与相邻气管、支气管壁的关系,为临床医生诊断及手术治疗提供全面、准确的信息,其次,又不额外增加患儿辐射,是目前术前诊断气管、支气管异物最可靠的方法[5-8]。但由于儿童尚处于生长发育的关键阶段,各组织器官对X射线的敏感性较高,有较大可能显现出辐射所能引起的有害效应,因此对儿童CT检查的辐射防护已经成为全世界共同关心的问题。实际工作中,必须遵循放射实践的正当化和防护最优化原则,在不影响影像诊断的基础上,一方面,应最大幅度降低患儿在CT检查中的受照剂量;另一方面,应避免患儿的重复检查,常规儿童气管异物扫描范围从喉部到膈上,虽然可以减少患者的照射面积,但是忽略声门及声门下腔异物,有可能导致患儿的二次检查。检查中头架的使用可有效避免患儿头部的摆动,减少伪影的产生,但却导致患儿下颌过度内收,极易造成人为气道弯曲及狭窄假象,使影像科医生误诊。本文就儿童气管及支气管CT三维检查中的低剂量扫描、摆位方法及扫描范围选择进行初步研究,探讨儿童气管支气管异物MSCT检查中的辐射防护。
1 资料与方法
1.1 一般资料
选取2016年3月—2017年9月西安交通大学第二附属医院确诊的气管、支气管异物并经支气管镜检的患儿80例。其中,男性46例,女性34例;年龄6个月~7岁,平均 (2.28±1.80) 岁;1~3岁的患儿66例 (82.5%)。按照随机数字表法将患者分为对照组和实验组,每组40例。本研究经医院医学伦理委员会批准,患者家属签署知情同意书。
1.2 检查方法
采用美国GE公司Light Speed 64 排螺旋CT 机,患者仰卧位,对检查中不能配合的患儿口服10%水合氯醛 (0.5 ml/kg) 进行镇静。实验组扫描范围为会厌部至膈上,并去除扫描头架,扫描条件为管电压100 kV,管电流30 mA,螺距0.984,球管旋转时间0.6 s。对照组的扫描范围为喉部至膈上,患儿头部置于头架内,管电压120 kV,管电流80 mA,其他条件同实验组。扫描过程中,患者均头戴铅帽,铅衣包绕覆盖腹部及以下部位进行辐射防护。
1.3 图像处理与分析
采用AW 4.5 工作站进行图像重建。所有患儿扫描后进行层厚1.25 mm,间隔1.25 mm 内插式重建,获得数据进行规范化图像后处理,包括轴位图像上观察有无异物、双肺透气性是否良好;多平面重建 (multiplanar reconstruction,MPR) 、最小密度投影 (minimum intensity projection,MinP) 、VR-透明肺及支气管树成像。
1.4 辐射剂量观察
分别采集两组检查过程中患儿的CT 剂量指数 (computed tomography dose index,CTDI)和剂量长度乘积 (dose-length product,DLP)。
1.5 图像评价
由影像科2位资深医生对检查结果进行评价及诊断。图像质量评价分为优 (图像清晰、无伪影) 、良 (有一定伪影,不影响诊断) 、差 (伪影较多,影响诊断) 3级[9]。
1.6 统计学方法
数据分析采用SPSS 18.0 统计软件,计量资料以均数±标准差 (±s)表示,比较用独立样本t检验;计数资料以例 (%)表示,比较用χ2检验;等级资料以等级表示,用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组图像质量比较
两位医生的判读结果间比较,差异无统计学意义 (均P>0.05)。对照组的图像质量判读为优的数量多于实验组,但是两组均未出现判读质量为差的图像 (见表1)。图1展示的为实验组的代表性图像。患儿为女婴,1岁8个月,左肺主支气管异物、左肺阻塞性肺气肿,支气管镜手术证实异物为核桃碎渣。
2.2 两组辐射剂量比较
两组辐射剂量比较,差异有统计学意义 (P<0.05),实验组CTDI与DLP 均低于对照组,仅为对照组的60%左右。见表2。
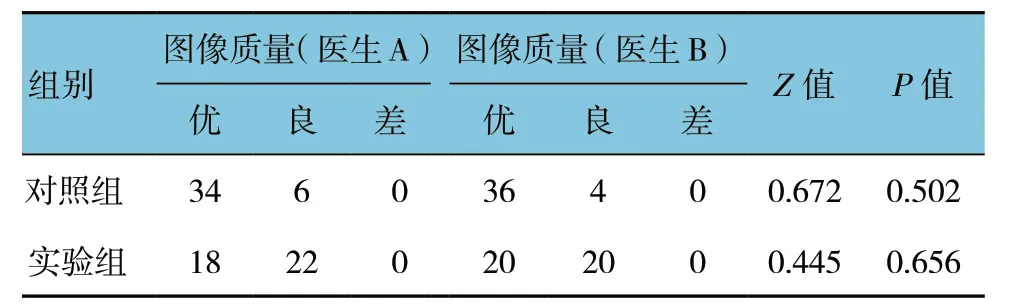
表1 两组图像质量分析 (n=40,例)
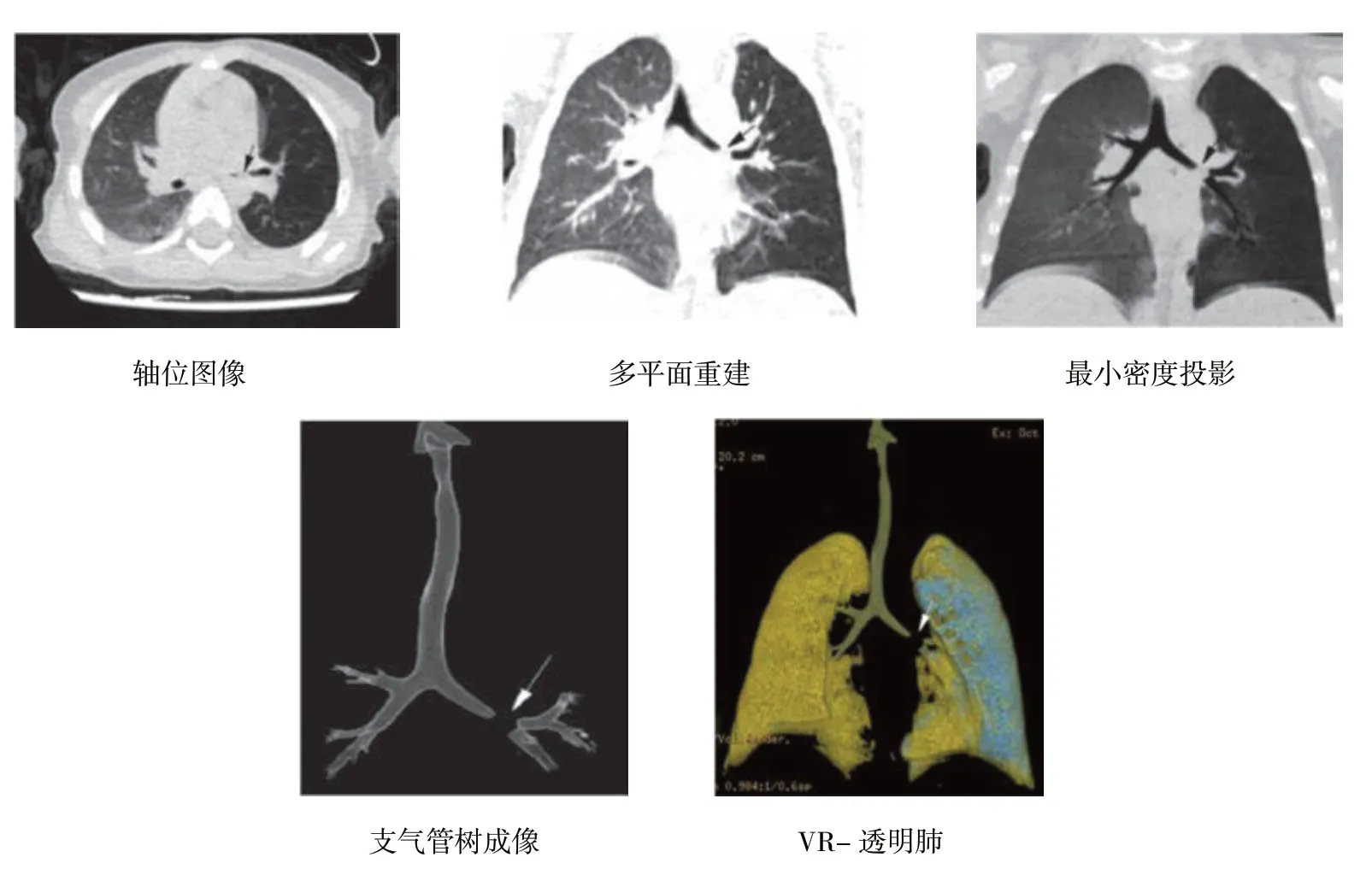
图1 实验组的代表性图像
2.3 诊断结果比较
80例患儿图像质量全部满足临床诊断需要。其中对照组诊断为气管异物的患儿为37例,实验组为39例。与支气管镜检结果比较,对照组诊断符合率为95%,其中2例声门下腔异物因扫描范围不够而漏诊,1例患儿通过支气管镜检未发现异物;实验组由于扫描范围的扩大,并去除头架,其诊断率符合率为100%,其中1例通过支气管镜检未发现异物。两组诊断结果比较,差异无统计学意义 (χ2=-0.513,P=0.474)。
表2 两组辐射剂量比较 (n=40,±s)
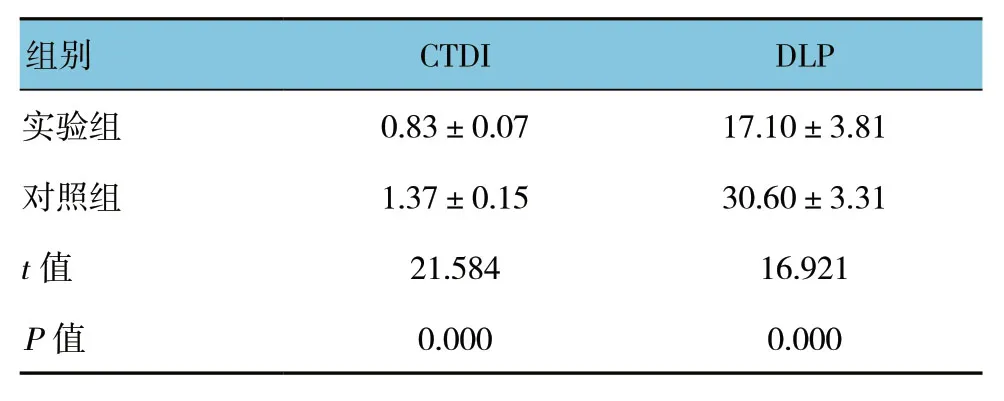
表2 两组辐射剂量比较 (n=40,±s)
组别 CTDI DLP实验组 0.83±0.07 17.10±3.81对照组 1.37±0.15 30.60±3.31 t值 21.584 16.921 P值 0.000 0.000
3 讨论
气管支气管异物是儿童常见疾病,临床常以支气管镜检作为首选检查及治疗方法[10-12],但对儿童,该检查难度大、风险高。近年来,随着CT技术的发展,特别是MSCT 以其较高的分辨率及强大的图像后处理功能,可全方位、多角度观察异物,在气管支气管异物诊断中具有较高的准确性[13-15]。然而,CT技术所带来的辐射损伤也应引起大家的关注。随着现代医学对影像检查要求的日趋增加,儿童接受辐射检查的概率不断加大,对检查造成的累加射线剂量及对人体可能造成的危害已成为公众极为关心的问题。因此对于儿童在CT检查中的辐射防护就尤为重要。一方面CT设备研发人员可从硬件方面降低辐射剂量;另一方面,放射技术人员可根据各自医院的机器合理优化扫描参数,保证图像质量,并确保患儿1次检查成功,其次采取更多、更好的措施减少患儿的辐射照射。
3.1 有效的优化措施
非检查部位包绕式覆盖铅衣,有效地减少患儿的辐射损害;去除头架,防止下颌过度内收造成的人为气道弯曲及狭窄假象;一般扫描范围是从喉部至膈上水平,但这容易造成声门及声门下腔异物的漏诊,导致患儿二次检查,增加辐射剂量。研究采用的扫描范围为会厌至膈上,防止位于声门及声门下腔异物的漏诊。实验组40例患儿,通过低剂量扫描、去除头架与多种图像后处理技术的有效结合,与支气管镜检比较,该检查方法的诊断符合率达100%,而对照组却有2例漏诊。这是由于对照组患儿头颅置于头架上,引起下颌内收,造成人为的气道弯曲现象,容易造成误诊;而实验组由于去除头架,使气道呈自然状态,减少误诊。通过去除头架、适当增加扫描范围,减少漏诊率和重复检查次数,有效地减少患儿的辐射剂量,同时也可为临床诊断和治疗提供更加全面的影像学资料。
3.2 低剂量扫描技术的应用
合理降低管电流是减少患者辐射的重要方法。据医学影像物理学原理,X射线的辐射剂量与管电流成线性关系,与管电压的平方成线性关系。因此,与管电流比较,降低管电压能更多地降低辐射剂量。与成人比较,儿童采用低管电压80~100 kV,完全可以满足诊断要求[16]。在其他扫描条件不变的前提下。管电压从120 kV 降低到80 kV时,辐射剂量降低,而图像质量却无差异[17]。在保证影像质量的前提下,尽可能地降低管电压,即使要适当增加管电流,也可以实现辐射剂量下降。本研究采用管电压100 kV,管电流30 mA,全部图像质量均达到良好以上,在满足诊断要求的前提下,使患者的辐射剂量降低40%左右。
综上所述,针对儿童气管支气管异物的MSCT检查,采取合理的摆位方法、适当增加扫描范围并采用低剂量扫描技术,可降低患儿MSCT检查中的辐射剂量,并防止漏诊,减少患儿的重复检查。其次,三维重建后的图像更加全面地观察患者气管异物的大小、形状、部位,并显示异物与相邻气管、支气管壁的关系,同时又不额外增加患儿辐射,真正践行放射实践的正当化和防护的最优化原则。
