一期后路和前后联合入路病灶清除植骨内固定术治疗脊柱结核的早期疗效对比
2020-08-27邵立伟陈奇李长宽高旭李放吴昌炎孙翊夫
邵立伟,陈奇,李长宽,高旭,李放,吴昌炎,孙翊夫
(吉林大学中日联谊医院骨科,吉林长春 130000)
临床上对脊柱结核以手术治疗为主,病灶清除植骨内固定术为普遍使用的治疗方式[1],但是选择何种入路术式尚无明确的观点。本次研究对一期后路和前后联合入路病灶清除植骨内固定术治疗脊柱结核的临床疗效进行比较,报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月-2018年2月本院收治的胸腰椎结核患者64例,以手术入路不同分为对照组和观察组各32例。对照组中,男17例,女15例,年龄(46.87±4.01)岁,病程(8.09±7.01)个月;胸椎12例,胸腰段7例,腰椎11例,腰骶段2例;单节段17例,2节段9例,3个以上节段6例,其中有神经功能损害19例。观察组中,男16例,女16例,年龄(45.77±3.98)岁,病程(7.59±7.12)个月;胸椎10例,胸腰段9例,腰椎10例,腰骶段3例;单节段19例,2节段9例,3个以上节段4例,其中有神经损害者18例。所有患者均已签署知情同意书,两组患者的一般资料比较,未见统计学差异(P>0.05),有可比性。
1.2 手术方法
所有患者入院后均予以完善相关检查,予以抗结核、抗感染、营养支持以及对症治疗等常规治疗,待患者病情平稳,结核中毒症状显著缓解的情况下,予以手术。对照组予以前后联合入路病灶清除植骨内固定手术治疗,观察组行一期单纯后路病灶清除植骨内固定手术。
观察组:患者取俯卧位,气管插管全身麻醉,以患椎为中心行后路正中切口,对于单节段病变者,将病变节段的上下节段予以暴露。4枚椎弓根螺钉固定上下椎体,患椎可根据病变程度予以行患椎椎弓根螺钉固定。为方便椎间植骨,对病变较轻或无病变的一侧椎体先行撑开固定。对患椎横突予以切除,并咬除患椎椎板、棘突和关节突;对于病变节段在胸椎者,剪断病变部位相应的肋骨,将肋骨小头取出,对相应的肋间血管予以结扎处理。对患椎椎管打开时,应尽量将椎管后壁结构保持完整,防止对神经根和脊髓造成损伤。椎管打开后对硬化骨、死骨、残留椎间盘以及干酪样物质进行清除,同时彻底清除对侧小脓肿。若对侧脓肿较大,可撑开固定已完成清除的一侧,再清除、冲洗对侧病灶和脓肿。椎管冲洗完毕后行椎间植骨,对于较小范围的患椎可植入咬除的棘突,对于病变范围较大、累及多节段者,后路螺钉固定范围为病变椎体及上下相邻的1-2个健康椎体,病灶清除方法同上,冲洗完毕后可置入钛网植入自体骨/异体骨或植入长度适宜的自体髂骨,植入完毕后放置引流管,同时予病灶局部药物治疗(0.3 g异烟肼及1.0 g链霉素),切口予以缝合。
对照组:患者取俯卧位,气管插管全身麻醉,以患椎为中心行背部正中切口,将病变椎体的椎板、棘突、关节突及其上下正常椎体予以暴露。单节段固定范围为病变间隙上下两椎体,用4枚螺钉固定椎体,多节段病变者固定范围为病变节段及上下相邻1-2个健康椎体,随之矫正脊柱畸形,并将切口缝合。随后取侧卧位,取胸膜腹膜外入路对病灶进行清除:①病灶在L3-S1椎体患者:以腋后线、腋中线与T12肋下缘交点处为起点,采取前外侧入路,向内、向下弯曲直至前正中线,切口止点高低的选择根据患者实际的椎体病变数决定;②病灶在T11-L2椎体:在患者胸腹处行一联合切口,切除其第9、10肋骨并将膈肌打开,将胸腰段予以暴露;③病灶在T6-T10椎体:以手术操作侧的骶棘肌外缘为起点,以腋前线为终止点,走向沿截骨方向。患椎暴露后,将各椎骨节段的血管结扎,采用骨刀或刮匙将洞口扩大,显露和清除硬化骨、死骨及干酪样等病灶组织,大量生理盐水加压冲洗。将长度大小合适的髂骨、肋骨或钛网植入患椎缺损处,放置引流管,予病灶局部药物治疗(0.3 g异烟肼及1.0 g链霉素),缝合切口,手术完毕。
术后所有患者予以常规四联抗结核药物治疗,随访6-24个月(平均12个月)。
1.3 观察指标
统计手术时间、术中出血量、住院时间、Cobb角矫正度、Cobb角丢失度、脊髓损伤ASIA分级[2]、血清CRP及ESR水平,以及随访期间的并发症发生情况和生活质量进行比较。生活质量采用GQLI问卷予以评价[3];生存质量采用KPS评分进行评价[4]。
1.4 统计学方法
采用SPSS 18.0软件进行统计学分析,计数资料采用卡方检验,计量资料采用t检验,P<0.05为差异有统计学意义。
2 结果
观察组患者的手术时间、术中出血量及住院时间较对照组患者均显著减少(P<0.05),见表1。术后第3天,两组患者的CRP、ESR水平均较术前明显降低(P<0.05);且观察组较对照组患者显著降低(P<0.05),见表2。术后1周,两组患者的Cobb角以及ASIA分级均获显著改善,但组间差异无统计学意义(P>0.05),见表3。术后两组患者的QOL评分、KPS评分均显著优于术前(P<0.05),但组间差异无统计学意义(P>0.05),见表4。两组患者随访期间均未见内固定松动、结核复发以及内固定断裂等严重并发症,均获得良好的骨性融合。
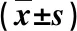
表1 两组患者的手术情况及住院时间比较
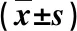
表2 两组患者的CRP及ESR水平比较

表3 两组患者ASIA分级及Cobb角比较
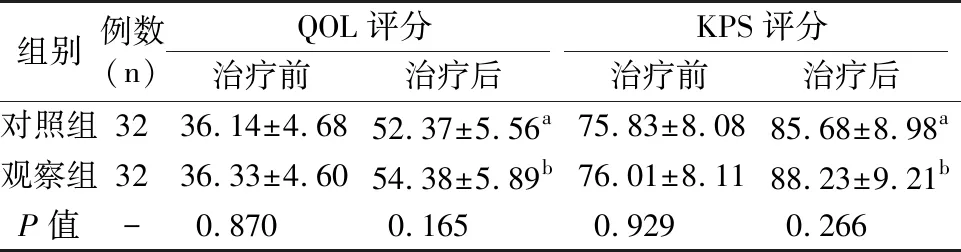
表4 两组患者的生活质量比较(分)
3 讨论
脊柱结核是全身性骨关节结核中最常见的发病部位,易导致椎体塌陷,对脊髓造成压迫,严重者甚至会导致截瘫[5]。研究指出[6],及时的手术治疗可抑制神经功能进一步损伤,有效清除病灶,可部分或全部恢复神经功能。其手术入路主要有以下三种[7]:前路、后路病灶清除椎间植骨内固定术,以及前路病灶清除椎体植骨并后路内固定术。其中前后联合入路及单纯前路的临床疗效已受到临床一致肯定,可彻底清除病灶,彻底减压椎管[8]。而单纯后正中切口入路,可避免前路操作对胸腔和腹腔的创伤干扰,减少手术风险;此外,后路手术可有效对脊柱两侧以及前方的脓肿予以清除。本研究中,采取一期后路手术的观察组手术时间、术中出血量均显著少于前后联合入路的对照组。
研究指出[9],后路病灶清除植骨内固定术可有效恢复后凸、侧凸畸形,且内固定远离病灶,具有较高的植骨融合率;手术创伤小,内置物相关并发症少,安全有效。该术式主要适应以下人群[10]:①合并其他基础疾病,不能耐受前路或前后联合入路;②结核发生部位为棘突、椎弓根及关节突;③患椎为难以内固定的腰骶段,或T6以上、前路难以显露的高胸段结核;④伴严重后凸畸形、脊髓压迫,或有超过3个以上的病变累及椎体;⑤伴单、双侧椎旁脓肿(双侧脓肿3个节段内),后方可抽吸干净。本研究中,观察组患者的Cobb角、ASIA分级与对照组比较,未见明显统计学差异,两组随访期间均未见严重并发症,均获得良好的骨性融合,说明前后联合入路与一期后路手术均能取得较好的临床疗效。因此对于手术方式的选择,应术前完善相关检查,根据检查结果及具体病情进行选择。
