国人急性缺血性脑卒中患者椎动脉发育不全与后循环梗死 基底动脉弯曲的关系
2020-07-17张永祥许晓彬耿良建
张永祥 许晓彬 刘 阳 耿良建
后循环梗死是指椎基底动脉系统供血不足导致的脑梗死性改变,患者表现为一侧脑神经损害和对侧偏身运动感觉丧失[1],后循环梗死占缺血性脑卒中的20%~40%[2-3]。由于前、后循环梗死的发病机制、临床表现不同,治疗方式和预后也存在差异,后循环梗死病情较严重,病死率相对较高[4-5]。随着CT血管造影(CT angiography,CTA)的广泛应用,对脑血管结构的研究日益深入,临床上发现60%以上的缺血性脑卒中后循环梗死患者椎动脉先天性非对称[6-7],2条椎动脉直径大小存在明显差异,即一侧椎动脉发育不良[8]。这种椎动脉发育不全的现象可能导致椎基底动脉的血流动力学变化,发生基底动脉弯曲,进而影响后循环血供。国内对于后循环梗塞认识相对滞后,后循环梗塞、椎动脉发育不全、基底动脉弯曲三者的关系尚未明确。目前多数研究探讨后循环梗死与椎动脉发育不全的相关性,未进一步分析椎动脉发育不全对后循环梗死区域与梗死动脉分布的影响,且对基底动脉弯曲在其中的作用也未能透彻分析。本研究旨在对急性缺血性脑卒中患者的MRI和CTA检查结果进行回顾性分析,比较不同椎动脉发育情况患者的后循环梗死率、后循环梗死区域与梗死动脉分布,并探讨国人椎动脉发育不全与基底动脉弯曲的关系。
1 资料与方法
1.1 一般资料 回顾性分析2018年10月至2019年5月六安世立医院神经内科收治的80例急性缺血性脑卒中患者的临床资料。纳入标准:①符合急性缺血性脑卒中诊断标准[9];②发病1周内就诊;③头颅MRI的弥散加权成像提示高密度病灶。排除标准:①合并继发性脑出血;②合并其他颅脑疾病如脑外伤、颅脑感染、脑膜炎、颅内肿瘤等;③存在头颅MRI或CTA检查禁忌证;④头颈部CTA椎动脉完全未显影。发病至就诊1~5 d,中位时间为3 d。
1.2 检查方法 所有患者均于住院后3 d内行头颅MRI检查和头颈部CTA检查。头颅MRI应用3.0 T超导Ingenia MRI系统(荷兰飞利浦公司),选择高分辨头颅专用32通道头线圈,患者仰卧位,头先进,眉间线位于线圈横轴中心,进行头颅横断位的T1WI、T2WI、T2WI-FLAIR、DWI成像扫描。扫描参数:FOV为230 mm×230 mm,采集矩阵356×356,层厚6 mm,层间距为1 mm。
头颈CTA应用Revolution 256排螺旋CT扫描仪(美国GE公司)。患者仰卧位,头颈部感兴趣区定位像0.625 mm层厚扫描。静脉注射对比剂碘海醇注射液(北京北陆药业股份有限公司,国药准字H20053800),注射用量0.1 mL/kg,注射速度4.5~5.5 mL/s。将薄层图像传至ADW4.7后处理,重建椎、基底动脉VR图像,CPR图像,由2名经验丰富的影像科医师进行图像分析。
1.3 评价标准 ①椎动脉发育不全:包括一侧椎动脉优势和椎动脉纤细[10]。椎动脉优势:一侧椎动脉直径明显增大,直径是另一侧的1.7倍或两侧直径相差0.3 mm以上。椎动脉纤细:一侧椎动脉全程纤细,椎动脉直径小于2 mm或直径为对侧椎动脉的1/3以下。右侧椎动脉直径大于左侧,即为右侧优势,反之为左侧优势。②后循环梗死:头颅MR弥散加权成像显示高信号病灶为梗死灶,根据后循环梗死区域分为延髓、脑桥、小脑半球、丘脑、枕叶。根据颅脑供血区血管分布分为小脑后下动脉、基底动脉、小脑上动脉、大脑后动脉。③基底动脉走形:椎动脉与基底动脉连接点到基底动脉顶端的走形,根据走形的弯曲方向分为左侧弯曲、直线无弯曲、右侧弯曲。见图1。

图1 相关影像表现
1.4 资料收集和分析方法 收集患者一般资料,包括性别、年龄、吸烟史、酗酒史、既往病史(如高血压病、高脂血症、糖尿病、同型半胱氨酸血症、梗死性心脏病)。影像资料:收集患者头颅MR检查和头颈部CTA检查资料,根据患者椎动脉情况(参考上述评价标准判定患者是否存在椎动脉发育不全)分为椎动脉发育不全组和发育对称组(左右两侧椎动脉直径一致)。比较椎动脉发育不全组与发育对称组患者的一般资料情况,以及后循环梗死情况、后循环梗死区域与梗死动脉分布的差异,分析椎动脉发育不全与基底动脉弯曲的关联。

2 结果
2.1 两组患者一般资料比较 80例患者中,椎动脉发育对称27例,椎动脉发育不全53例。椎动脉发育不全组与发育对称组患者的一般资料比较,差异均无统计学意义(P>0.05)。见表1。
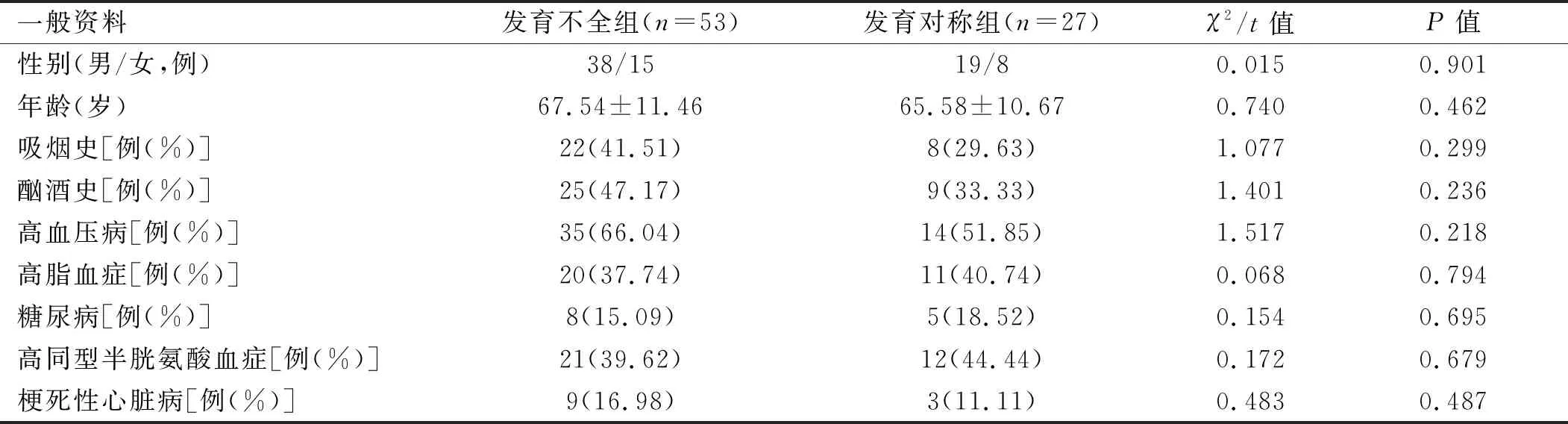
表1 两组患者一般资料比较
2.2 两组患者后循环梗死情况比较 椎动脉发育不全组后循环梗死32例(60.38%),发育对称组后循环梗死8例(29.63%),差异有统计学意义(χ2=6.765,P=0.009)。
2.3 两组患者后循环梗死区域与梗死动脉分布比较 椎动脉发育不全组与发育对称组在后循环梗死区域与梗死动脉分布比较,差异无统计学意义(P>0.05)。见表2。
2.4 椎动脉发育不全与基底动脉弯曲方向的相关性 53例椎动脉发育不全患者中,左侧优势31例(58.49%),右侧优势22例(41.51%)。基底动脉弯曲38例[基底动脉弯曲方向为椎动脉优势侧对侧36例(包括基底动脉左侧弯曲-椎动脉右侧优势14例,基底动脉右侧弯曲-椎动脉左侧优势22例),同侧弯曲2例],直线无弯曲15例。椎动脉发育不全与基底动脉弯曲方向具有关联性(χ2=30.621,P<0.001)。见表3。
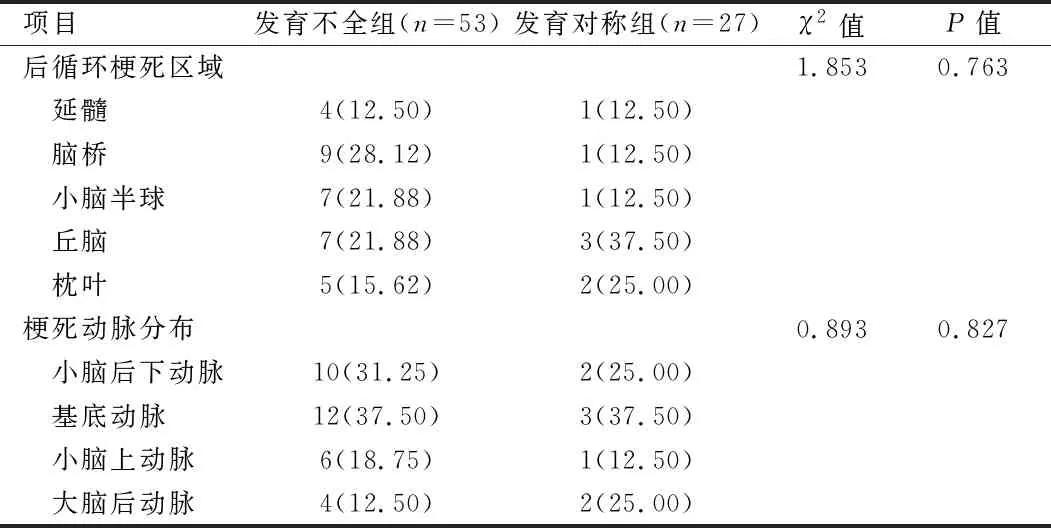
表2 椎动脉发育不全组与发育对称组的后循环梗死区域与梗死动脉分布情况比较[例(%)]
3 讨论
椎动脉先天性变异十分常见,有研究[11]表明,这是X染色体异常导致的胚胎发育时期大脑椎基底动脉系统发生结构变异。两侧椎动脉管腔直径大小不一致,呈不对称性,管腔直径显著较粗的一侧即为优势侧。临床发现椎动脉优势多以左侧为主,椎动脉右侧发育不良较左侧常见[12]。本研究显示,53例椎动脉发育不全患者中左侧优势31例(58.49%),右侧优势22例(41.51%)。这可能是因为98%以上人群为右利手,左侧大脑半球管理语言思维功能为优势半球,需要更丰富的血液供应。
本研究还发现,椎动脉发育不全组与对称组患者的一般资料比较差异无统计学意义,提示椎动脉发育不全与性别、年龄、生活习惯、既往病史无明显关联。进一步分析椎动脉发育不全与后循环梗死的相关性,发现椎动脉发育不全组后循环梗死32例(60.38%),发育对称组后循环梗死8例(29.63%),椎动脉发育不全组后循环梗死发病率明显高于对称组,提示椎动脉发育不全与后循环梗死密切相关。Mitsumura等[13]研究也表明,椎动脉发育不全是后循环梗死的独立危险因素,椎动脉发育不全患者发生后循环梗死脑卒中的风险是椎动脉对称患者的4倍。分析椎动脉发育不全在后循环梗死中的可能病理机制,一侧椎动脉发育不全,血管管径狭窄,这就导致椎动脉发育不全侧血流减少,血流动力学不稳定,故而对侧椎动脉出现代偿,血管栓塞更容易发生在发育不全的一侧椎动脉,大脑血液低灌注进而导致后循环梗死性脑卒中[14]。
研究[15-16]提示,椎动脉发育不全与基底动脉形态异常密切相关。本研究结果显示,53例椎动脉发育不全患者中,基底动脉弯曲38例,其中,基底动脉弯曲方向为椎动脉优势侧对侧36例,同侧弯曲2例,提示基底动脉朝向椎动脉优势对侧弯曲的概率较大,即基底动脉主要是向椎动脉发育不全侧弯曲。分析其解剖病理学原因,一侧椎动脉发育不全,椎动脉血流动力学不稳定,左右两侧椎动脉血流速度差异,形成一种应力影响基底动脉的形态,由于椎动脉发育不全侧管径狭窄,血流不足,使基底动脉发生代偿性弯曲,即弯曲向椎动脉发育不全侧[17]。Zhu等[18]研究发现,椎动脉发育不全影响基底动脉弯曲方向,二者共同作用影响了后循环血流动力学,这可能是导致后循环梗死的重要解剖学原因之一。朱伟等[19]研究也表示,基底动脉易向椎动脉优势对侧发生弯曲,椎动脉发育不全易发生脑桥和小脑半球供血区梗死,即基底动脉弯曲侧。笔者分析,椎动脉发育不全在后循环梗死区域与梗死动脉分布情况,尽管未见统计学差异,但椎动脉发育不全患者在脑桥和小脑半球以及基底动脉供血区的分布比例较高,间接验证了上述观点。
综上所述,在急性缺血性脑卒中患者中,椎动脉发育不全的患者后循环梗死发生率较高,其机制可能与椎动脉发育不全影响基底动脉弯曲方向、进而影响后循环血流动力学有关。临床上,对于椎动脉发育不全的卒中高风险患者,应加强健康教育、积极控制各种脑血管病危险因素,降低发生后循环梗死的风险。
