白虎加人参汤对2型糖尿病患者氧化应激水平与血清脂联素的影响
2020-07-09廖思刘雪梅赵恒侠刘德亮楚淑芳张学文李惠林
廖思, 刘雪梅, 赵恒侠, 刘德亮, 楚淑芳, 张学文, 李惠林
(1.广州中医药大学第四临床医学院,广东深圳 518033;2.深圳市中医院,广东深圳 518033;3.陕西中医药大学,陕西咸阳 712000)
随着人口老龄化及饮食结构的改变,我国糖尿病的患病率逐年攀升,且以2型糖尿病(type 2 diabetesmellitus,T2DM)居多[1]。T2DM是一种以胰岛素抵抗或胰岛素敏感性下降为主要特征的内分泌代谢疾病。相关研究[2-3]表明,氧化应激可在T2DM病变中通过活性氧(reactive oxygen species,ROS)直接损伤β细胞,诱导β细胞凋亡,减少胰岛素分泌,进而产生或加重糖尿病。脂联素(adiponectin,APN)是由脂肪细胞特异性分泌的一种血浆激素蛋白,可调节糖脂代谢,增加细胞对葡萄糖的摄取,抑制炎症和氧化应激反应[4]。白虎加人参汤出自《伤寒论》,由人参、生石膏、知母、炙甘草、粳米5味药组成,具有清热益气、养阴生津的功效。赵保胜等[5]研究发现,白虎加人参汤除了降糖作用外,还具有一定的抗氧化作用,可防止氧自由基对机体的损害,保护胰岛β细胞。T2DM属中医学的“消渴”范畴,其基本病机属“阴虚燥热”[6]。本研究在控制血糖等西医治疗的基础上,联合使用白虎加人参汤治疗阴虚热盛型T2DM患者并观察其临床疗效,分析其抗氧化应激作用以及对血清APN水平的影响,取得一定的成果,现将研究结果报道如下。
1 对象与方法
1.1研究对象及分组选取2018年2月至2019年2月深圳市中医院内分泌科门诊及住院部收治的确诊为阴虚热盛型T2DM患者,共64例。采用随机数字表将患者随机分为治疗组和对照组,每组各32例。本研究符合医学伦理要求并获医院伦理委员会审核通过。
1.2诊断标准
1.2.1 西医诊断标准 参照中华医学会糖尿病学分会2017年制定的《中国2型糖尿病防治指南》[7]中T2DM的诊断标准。
1.2.2 中医辨证分型标准 参照2017年世界中医药学会联合会发布的《国际中医药糖尿病诊疗指南》[8]相关标准,中医证型为阴虚热盛型。主症:口大渴,喜冷饮,饮水量多,汗多,乏力,多食易饥,尿频量多,口苦,溲赤便秘,舌红苔黄,脉细滑数,或细弦数。
1.3纳入标准①符合T2DM的西医诊断标准;②符合阴虚热盛型的中医辨证标准;③18岁≤年龄<70岁;④过去3个月未曾参加过任何干预性临床研究;⑤自愿参加本研究并签署知情同意书的患者。
1.4排除标准①合并糖尿病急性并发症,如酮症酸中毒、高渗性昏迷的患者;②有严重肝肾功能不全、急性心脑血管疾病或急性感染的患者;③合并恶性肿瘤的患者;④近期(3个月内)服用他汀类药物、噻唑烷二酮类药物等抗氧化剂的患者;⑤处于妊娠期或哺乳期等特殊时期的妇女;⑥对本次研究药物过敏的患者。
1.5治疗方法
1.5.1 对照组 参照2017年版《中国2型糖尿病防治指南》[7],给予基础治疗和控制血糖治疗。①基础治疗:进行糖尿病健康宣教,包括控制饮食、加强运动及监测血糖等;②控制血糖:选择合理的口服降糖西药(噻唑烷二酮类除外)或胰岛素,使空腹血糖(FPG)控制在5~7 mmol/L,餐后2 h血糖(2hPG)控制在7~10.0 mmol/L。所有西药由深圳市中医院药房提供。4周为1个疗程,共治疗2个疗程。
1.5.2 治疗组 在对照组基础上给予口服白虎加人参汤治疗。药物组成:太子参30 g、生石膏30 g、知母9 g、炙甘草3 g、山药15 g,所有药材由康美药房提供,并由康美智慧药房代煎中药饮片。每日1剂,每剂煎煮后密封分装为2袋,每袋200 mL,于早晚各服1袋。4周为1个疗程,共治疗2个疗程。
1.6观察指标
1.6.1 安全性指标 治疗期间,观察2组患者的不良反应情况,监测2组患者的血常规、肝肾功能和心电图等。
1.6.2 疗效性指标 ①糖脂代谢变化情况:采用葡萄糖氧化酶法检测FPG、2hPG;采用自动生化分析仪检测总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)。②氧化应激指标:采用酶联免疫吸附测定(ELISA)法检测血清超氧化物歧化酶(SOD);采用化学比色法检测血清丙二醛(MDA)、血清总抗氧化能力(T-AOC)、谷胱甘肽过氧化物酶(GSH-Px)。③血清APN:使用ELISA法检测其水平。各项指标均于治疗前后各检测1次。
1.6.3 中医证候积分 参照2017年世界中医药学会联合会发布的《国际中医药糖尿病诊疗指南》[8]及2002年《中药新药临床研究指导原则(试行)》[9]中糖尿病阴虚热盛型表现,即口大渴、喜冷饮、饮水量多、汗多、乏力、多食易饥、尿频量多、口苦、溲赤便秘等,按照分级量化表将证候的无、轻、中、重分别计为0、1、2、3分;舌红、苔黄各计1分,脉细滑数、细弦数各计1分。观察2组患者治疗前后中医证候积分的变化情况,并评价2组的临床综合疗效。
1.7疗效判定标准依据中医证候积分、FPG、2hPG情况评价疗效,评价方法采用尼莫地平法,即:证候积分减少率=(治疗前积分-治疗后积分)/治疗前积分×100%。显效:中医临床症状、体征明显改善,FPG、2hPG下降至正常范围,或FPG、2hPG的下降值≥治疗前的40%,证候积分减少率≥70%。有效:中医临床症状、体征均有好转,治疗前的20%≤FPG、2hPG的下降值<治疗前的40%,30%≤证候积分减少率<70%。无效:FPG、2hPG无下降,或下降未达到有效标准。总有效率=(显效例数+有效例数)/总病例数×100%。
1.8统计方法采用SPSS23.0统计软件进行数据的统计分析。计数资料用百分率(%)表示,组间比较采用χ2检验;等级资料组间比较采用秩和检验。计量资料用均数±标准差(-x±s)表示,符合正态分布的数据,组内治疗前后比较采用配对t检验,组间比较采用两独立样本t检验;不符合正态分布的数据采用非参数检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组T2DM患者基线资料比较治疗组32例患者中,男17例,女15例;年龄18~70岁,平均年龄(48.84±5.07)岁;病程(6.6±3.7)年。对照组32例患者中,男13例,女19例;年龄18~70岁,平均年龄(48.91±5.30)岁;病程(7.5±2.9)年。2组患者的性别、年龄、病程等基线资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 2组T2DM患者临床疗效比较表1结果显示:治疗8周后,治疗组总有效率为90.63%(29/32),对照组为84.38%(27/32),组间比较,治疗组的疗效优于对照组,差异有统计学意义(P<0.05)。

表1 2组2型糖尿病患者临床疗效比较Table 1 Comparison of therapeutic efficacy in theT2DM patients of the two groups [n/例(p/%)]
2.3 2组T2DM患者治疗前后中医证候积分比较表2结果显示:治疗前,2组患者的中医证候积分比较,差异无统计学意义(P>0.05)。治疗后,2组患者的中医证候积分均较治疗前明显降低(P<0.01),且治疗组对中医证候积分的降低作用明显优于对照组,差异有统计学意义(P<0.01)。
表2 2组2型糖尿病患者治疗前后中医证候积分比较Table 2 Comparison of TCM syndrome scores in theT2DM patients of the two groups before and after treatment (±s,s/分)

表2 2组2型糖尿病患者治疗前后中医证候积分比较Table 2 Comparison of TCM syndrome scores in theT2DM patients of the two groups before and after treatment (±s,s/分)
①P<0.01,与治疗前比较;②P<0.01,与对照组治疗后比较
治疗后5.42± 2.42①②8.01±3.44①组别治疗组对照组N/例32 32治疗前20.78±2.27 21.02±1.91
2.4 2组T2DM患者治疗前后糖脂代谢情况比较表3结果显示:治疗前,2组患者的FPG、2hPG、TG、TC、LDL-C水平比较,差异均无统计学意义(P>0.05)。治疗后,2组患者的FPG、2hPG、TG、TC、LDL-C水平均较治疗前明显下降(P<0.05或P<0.01),且治疗组对 FPG、2hPG、TG、TC、LDL-C水平的下降作用均优于对照组,差异均有统计学意义(P<0.05或P<0.01)。
2.5 2组T2DM患者治疗前后氧化应激水平比较表4结果显示:治疗前,2组患者的MDA、T-AOC、SOD、GSH-Px水平比较,差异均无统计学意义(P>0.05)。治疗后,2组患者的MDA水平均明显下降,T-AOC、SOD、GSH-Px水平均明显升高,差异均有统计学意义(P<0.05或P<0.01),且治疗组对MDA水平的下降作用和对T-AOC、SOD、GSH-Px水平的升高作用均明显优于对照组,差异均有统计学意义(P<0.01)。
表3 2组2型糖尿病患者治疗前后糖脂代谢情况比较Table 3 Comparison of glucose and lipid metabolism indexes in the T2DM patients of the two groups before and after treatment[±s,c/(mmol·L-1)]
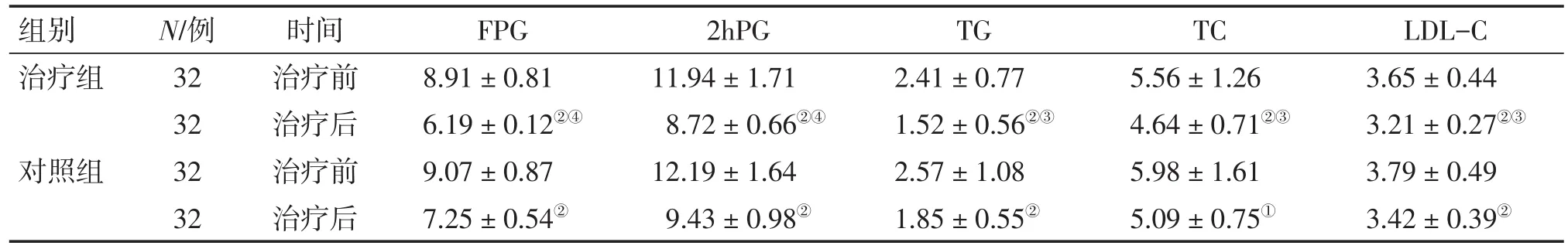
表3 2组2型糖尿病患者治疗前后糖脂代谢情况比较Table 3 Comparison of glucose and lipid metabolism indexes in the T2DM patients of the two groups before and after treatment[±s,c/(mmol·L-1)]
①P<0.05,②P<0.01,与治疗前比较;③P<0.05,④P<0.01,与对照组治疗后比较
组别治疗组对照组LDL-C 3.65±0.44 3.21± 0.27②③3.79±0.49 3.42±0.39②N/例32 32 32 32时间治疗前治疗后治疗前治疗后FPG 8.91±0.81 6.19± 0.12②④9.07±0.87 7.25±0.54②2hPG 11.94±1.71 8.72± 0.66②④12.19±1.64 9.43±0.98②TG 2.41±0.77 1.52± 0.56②③2.57±1.08 1.85±0.55②TC 5.56±1.26 4.64± 0.71②③5.98±1.61 5.09±0.75①
表4 2组2型糖尿病患者治疗前后氧化应激水平比较Table 4 Comparison of the oxidative stress levels in the T2DM patients of the two groups before and after treatment (±s)
①P<0.05,②P<0.01,与治疗前比较;③P<0.01,与对照组治疗后比较
组别治疗组对照组GSH-Px[ρ/(pg·mL-1)]68.58±3.57 136.42± 10.84②④68.26±4.71 103.62±9.78②N/例32 32 32 32时间治疗前治疗后治疗前治疗后MDA[c/(mmol·L-1)]3.97±1.39 3.10± 0.59②④4.12±1.28 3.52±0.42①T-AOC[J/(U·mL-1)]9.49±1.30 11.94± 1.04②④9.29±1.09 10.51±0.79②SOD[J/(U·mL-1)]67.78±15.22 84.65± 10.11②④65.18±17.00 72.22±4.88①
2.6 2组T2DM患者治疗前后血清APN水平比较表5结果显示:治疗前,2组患者的血清APN水平比较,差异无统计学意义(P>0.05)。治疗后,2组患者的血清APN水平均较治疗前明显升高(P<0.01),且治疗组的升高作用明显优于对照组,差异有统计学意义(P<0.01)。

表5 2组2型糖尿病患者治疗前后血清APN水平比较Table 5 Comparison of the serum adiponectin level in the T2DM patients of the two groups before and after treatment[-x±s,ρ/(mg·L-1)]
2.7安全性评价治疗期间,2组患者生命体征监测无明显异常,均未出现严重不良反应,血常规、肝肾功能和心电图检查均未见明显异常改变。
3 讨论
2型糖尿病(T2DM)是一种临床常见的慢性内分泌代谢紊乱疾病,其发病机制尚不完全清楚,可能与机体糖代谢、脂代谢等的代谢途径紊乱有关,可引发脑梗塞、冠心病、肾衰竭、失明等严重并发症,具有较高的致残率和死亡率,严重影响患者的身心健康及生活质量。已有研究[10-12]表明,T2DM患者体内含有较高的氧化应激水平,氧化应激产生的活性氧作为一种信号分子,能够激活多种细胞应激敏感通路,干扰细胞信号通路,致使脂质代谢紊乱,阻断胰岛素作用通路,产生胰岛素抵抗。Brownlee M[13]的研究发现,高血糖环境下组织细胞内线粒体呼吸链的活性氧簇产生过多,其与血管内皮的一氧化氮(NO)相互作用,影响醛糖还原酶激活、糖化终产物、蛋白激酶C及己糖胺等途径,从而推动T2DM并发症的进展。
氧化应激是机体受到多种因素刺激后,氧自由基产生过多,氧化程度超过氧化物的清除能力,打破了正常氧化还原动态平衡,过多的NO与氧自由基生成羟自由基和过氧硝基阴离子,进而引起组织损伤[14]。T2DM患者葡萄糖和糖化血红蛋白的自氧化可产生氧自由基,发生氧化应激。T-AOC是机体抗氧化物质及对抗过氧化损伤能力的总和,反映机体抗氧化水平,可作为疾病的诊断和预测指标。SOD是机体抗氧化物质,可清除超氧阴离子的自由基,充分发挥抗氧化作用。高血糖状态下SOD的非酶糖基化使其活性降低,氧自由基代谢活跃。GSH-Px具有保护细胞膜结构和功能完整性的作用,以避免氧化物的干扰和损害。MDA是不饱和脂肪酸的分解产物,反映机体脂质过氧化的程度。降低T2DM患者体内氧化应激水平,可控制胰岛素抵抗的进展,从而减缓T2DM并发症的发生发展。本研究结果表明,白虎加人参汤可以降低T2DM患者血清MDA水平,提高T-AOC、SOD、GSH-Px水平,提示白虎加人参汤可以通过抑制氧化应激反应,改善糖、脂代谢紊乱,从而发挥降糖、降脂的作用。
APN是由脂肪细胞特异性分泌的一种血浆激素蛋白,是调节糖、脂代谢的重要细胞因子。APN能逆转高糖对胰岛β细胞的糖毒性作用,改善β细胞分泌缺陷[15],通过增加胰岛素颗粒的转运及胞吐,促进第一时相胰岛素的分泌[16]。王妹等[17]通过分析T2DM患者血清APN与氧化应激的相关性,发现氧化应激增加可降低血清APN水平。张磊等[18]研究证实APN在高糖坏境下可通过抑制P38 MAPK信号通路发挥提高INS-1细胞增殖活性和改善氧化应激的作用。本研究结果表明,白虎加人参汤可提高机体血清APN水平,增加对胰岛β细胞的保护作用,改善氧化应激水平,以达降糖的目的。
根据T2DM多表现为多食、多饮、多尿、消瘦以及尿有甜味等临床特征,可将其归属于中医学“消渴病”范畴,其发病病机总属阴虚燥热,以阴虚为本,燥热为标。消渴病日久,耗气伤阴、阴损及阳则阴阳俱虚,久病入络则血脉瘀滞,气血逆乱,脏腑受损则可出现雀目、疮疖痈疽、中风、水肿等变证。白虎加人参汤首见于《伤寒论》,具有清热益气、养阴生津的功效。《金匮要略》曰:“渴欲饮水,口干舌燥者,白虎加人参汤主之。”李东垣提出:“津液不足,结而不润,皆燥热为病”的理论,在《脾胃论》中主张“膈消者,以白虎加人参汤主之”。白虎加人参汤由人参、生石膏、知母、炙甘草、粳米5味药组成,方中以生石膏为君,功专清肺胃之热邪,甘寒之石膏,既可清阳明之内热,又能滋养肺胃之阴液;伍归肺胃肾经之知母,宣气分之郁热,泻无根之肾火。粳米生胃津,益胃气,因药房无粳米提供,故用健脾益胃之山药代替;甘草和胃养阴;人参助正气而益真阴,协同白虎诸药化其燥热,益气生津,邪热自可顿消,消渴可愈。在现代研究方面,曹瑛等[19]运用白虎加人参汤联合西药达美康治疗T2DM患者54例,发现基础治疗加用白虎加人参汤可显著改善患者消谷善饥、烦渴引饮等临床症状,调节血糖、血脂、胰岛素水平,且对肝肾功能无影响。侯亚莉等[20]的临床观察发现,白虎加人参汤可有效改善T2DM患者口干多饮、倦怠乏力等临床症状,并能发挥抗氧化、清除自由基的作用。由此可见,白虎加人参汤可能通过多条通路、不同靶点以增强机体抗氧化应激水平,加强对胰岛细胞的保护作用,进而延缓T2DM的发病进程,但其具体分子机制还有待于进一步研究。
综上所述,白虎加人参汤治疗阴虚热盛型T2DM患者,疗效确切,可显著改善患者的临床症状和体征,降低血糖、血脂指标,增强抗氧化应激反应,提高患者血清APN水平,值得在临床上推广使用。
