育龄期女性分化型甲状腺癌术后促甲状腺激素抑制治疗对月经状况、性激素及心理状态的影响Δ
2020-07-07哈思宁谢天皓刘立涛靳小石
哈思宁,谢天皓,刘立涛,靳小石#
(1.河北大学附属医院基本外科,河北 保定 071030;2.普通外科数字医学基础研究实验室,河北 保定 071030)
由于饮食与环境因素的变化,甲状腺癌成为头颈部最常见的肿瘤,其中大多数为分化型甲状腺癌(differentiated thyroid cancer,DTC),虽DTC术后5年生存率较高,但防止其复发仍是术后治疗的关键[1]。目前,促甲状腺激素(thyroid stimulating hormone,TSH)抑制治疗是防止DTC复发、提高患者生存率的主要措施[2]。但在后期随访中发现,长时间TSH抑制治疗易使部分患者处于亚临床甲状腺功能亢进状态,导致女性经期紊乱,对女性的心理、生理均造成不同程度的影响,并可能打乱部分家庭的生育计划[3]。国内尚未见育龄期女性分化型甲状腺癌术后TSH抑制治疗对月经状况的调查,本研究选取DTC术后育龄期女性患者,定期随访并记录其接受TSH抑制治疗3年后月经状况、心理状态及性激素水平的变化,现报告如下。
1 资料与方法
1.1 资料来源
回顾性选取2015年4月至2016年7月河北大学附属医院基本外科收治的DTC接受甲状腺全切除术或近全切除术育龄期女性患者150例,其中术后接受TSH抑制治疗患者101例。分化型甲状腺癌诊断标准:参考《分化型甲状腺癌诊治指南》[4],且经术后病理证实。纳入标准:(1)术后病理为分化型甲状腺癌;(2)术前甲状腺功能指标无异常;(3)为第1次甲状腺切除术;(4)病历资料齐全;(5)25岁<年龄<40岁;(6)入组患者均签署知情同意书。排除标准:(1)合并其他类型甲状腺疾病者;(2)合并心血管相关疾病者,如冠心病、心房颤动、扩张性心肌病及肥厚梗阻型心肌病;(3)3个月内未服用抗抑郁药及调节性激素类药物者,包括西药、中药饮片及中成药;(4)近期未服用阿司匹林、糖皮质激素者;(5)合并下丘脑-垂体轴相关疾病者;(6)合并其他肿瘤疾病者;(7)患有语言沟通及认知障碍者;(8)术前已出现月经周期、月经量异常者及绝经过渡期者;(9)卵巢及子宫切除术后患者。剔除标准:(1)复发或无法继续原本治疗方案者;(2)出现严重不良反应者;(3)拒绝提供信息及拒绝复诊者;(4)中途停止服药者;(5)TSH抑制治疗后血浆TSH浓度不达标者(>0.01 mU/L)。选择TSH抑制治疗达标者41例(血浆TSH浓度长期<0.1 mU/L为达标)设为观察组,接受甲状腺激素替代治疗患者49例设为对照组。两组患者术前均月经正常,且年龄、国际抗癌联盟/美国癌症联合会分期以及手术方式等一般资料相似,具有可比性,见表1。

表1 两组患者一般资料比较
1.2 方法
所有入组DTC患者均行甲状腺部分或完全切除术,术后4周采用放射性131I清除残留甲状腺及肿瘤[5]。对照组患者采用甲状腺激素替代治疗,即术后开始给予左甲状腺素钠片(规格:50 μg)口服治疗,治疗目标:参考相关文献[4]进行,TSH浓度控制在0.3~5 mU/L,血清总甲状腺素浓度控制在65~155 nmol/L,游离甲状腺素浓度控制在10.3~25.88 pmol/L,保证TSH含量符合标准。观察组患者术后采用TSH抑制药物治疗,口服左甲状腺素钠片(规格同上)75~150 μg/d,治疗目标:血浆TSH浓度长期<0.1 mU/L,且游离三碘甲状腺素、游离四碘甲状腺素控制在正常值范围内。两组患者均每3个月进行1次复查,酌情调整左甲状腺素钠剂量,所有患者均随诊3年。
1.3 观察指标
(1)月经紊乱情况观察:记录两组患者术前及治疗3年后月经紊乱发生情况,包括经量过少(<20 ml)、经量过多(>80 ml)、经期缩短(<3 d)、经期延长(>7 d)、月经频发(月经周期<21 d)及月经稀发(月经周期>35 d,但<6个月)。并记录口服左甲状腺素钠治疗期间,同时出现2种或2种以上月经紊乱的发生率。(2)性激素检测:入组患者于术前及口服左甲状腺素钠治疗3年后,月经周期第2—5日空腹抽取静脉血,若无月经来潮者或周期延长及数月未行经者,于多普勒超声监测其卵泡直径均<10 mm、内膜厚度<5 mm时抽取空腹静脉血。采用全自动电化学发光免疫分析仪及配套的试剂盒、标准品和质控品进行血清卵泡刺激素(FSH)、雌二醇(E2)、孕酮(P)及睾酮(T)含量测定。(3)心理状态调查:入组患者于术前及口服左甲状腺素钠治疗3年后进行心理状态评估。心理状态评估参考《90项症状自评量表》(symptomchecklist 90,SCL-90)[6]并改良,该量表在原表9个维度基础上增加1个维度,由100个条目组成,包括躯体化、强迫症状、社交敏感、抑郁、焦虑、敌对、恐怖、偏执和精神病性及肿瘤复发等;每个条目分5个等级,得分越低说明心理状态越好,反之则心理状态越差,α系数为0.77~0.99,效能度较高,能准确评判心理健康状况。
1.4 统计学方法
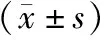
2 结果
2.1 两组患者月经紊乱发生情况比较
术前,观察组、对照组患者月经紊乱发生率分别为4.88%、2.04%,差异无统计学意义(P<0.05)。与术前比较,两组患者治疗3年后月经紊乱发生率均明显升高,差异均有统计学意义(P<0.05)。治疗3年后,观察组患者月经紊乱发生率为58.54%,明显高于对照组的12.24%,差异有统计学意义(P<0.05);观察组患者发生1种、2种及2种以上月经紊乱的概率均明显高于对照组,差异均有统计学意义(P<0.05),见表2。从月经紊乱类型分析,与对照组比较,观察组患者经量过少、经量过多、经期缩短、经期延长及月经稀发的发生率均升高,但两组患者仅经量过少、经期缩短发生率的差异有统计学意义(P<0.05),见表3。

表2 两组患者TSH治疗3年后月经紊乱发生情况比较[例(%)]
注:与对照组比较,*P<0.05
Note: vs.the control group,*P<0.05

表3 两组患者TSH治疗3年后月经紊乱类型比较[例(%)]
注:与对照组比较,*P<0.05
Note: vs.the control group,*P<0.05
2.2 两组患者治疗前后血清性激素水平比较
术前,两组患者血清FSH、E2、T及P含量的差异均无统计学意义(P>0.05),具有可比性。与术前比较,对照组患者治疗3年后血清FSH、E2、T及P含量的差异均无统计学意义(P>0.05)。治疗3年后,观察组患者血清FSH、E2及P含量较术前明显升高,且明显高于对照组,差异均有统计学意义(P<0.05),见表4。
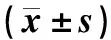
表4 两组患者治疗前后血清性激素水平比较
注:与手术前比较,*P<0.05;与对照组同期比较,#P<0.05
Note: vs.before surgery,*P<0.05; vs.the control group,#P<0.05
2.3 两组患者治疗前后改良SCL-90评分比较
术前,两组患者躯体化、强迫症状、社交敏感、抑郁、焦虑、敌对、恐惧、偏执、精神病性及肿瘤复发等维度评分的差异均无统计学意义(P>0.05),具有可比性。与治疗前比较,对照组患者治疗3年后上述维度评分均明显降低,观察组患者治疗3年后上述维度评分明显升高,差异均有统计学意义(P<0.05);治疗3年后,观察组患者上述维度评分均明显高于对照组,差异均有统计学意义(P<0.05),见表5。

表5 两组患者治疗前后改良SCL-90评分比较
注:与手术前比较,*P<0.05;与对照组同期比较,#P<0.05
Note: vs.before surgery,*P<0.05; vs.the control group,#P<0.05
3 讨论
DTC是一种激素依赖性肿瘤,肿瘤细胞表面的TSH受体与外周血中TSH相结合后可增加甲状腺特异性蛋白的表达,从而促进肿瘤细胞增殖、转移和复发[7]。故抑制外周血中TSH浓度,可能是抑制DTC复发的有效途径,大量的临床报道证实,TSH在外周血中浓度控制在0.1 mU/L范围内,可有效延长晚期DTC患者的生存期,包括已出现远端转移的患者[8-9]。但其一味地追求降低TSH在外周血中的含量,易造成部分DTC术后患者甲状腺激素水平偏高,有可能使患者处于医源性临床或亚临床甲状腺功能亢进状态,影响下丘脑-垂体-卵巢轴功能周期,易造成育龄期女性月经紊乱。女性月经由多种性激素相互作用,通过复杂的多重反馈使月经产生周期变化,当其中某个或某些激素表达异常,即可发生月经紊乱、排卵异常、甚至闭经和不孕等症状[10-11]。
已有研究结果证实,在女性DTC术后患者TSH抑制过程中极易出现月经紊乱,主要包括月经量过少或月经频发/稀发[12-13]。本研究结果发现,育龄期女性DTC术后患者经TSH抑制治疗3年,对照组患者月经紊乱发生率为12.24%,而观察组为58.54%,其中36.59%的患者出现1种月经紊乱,21.95%的患者出现2种或2种以上月经紊乱,均高于对照组。分析其原因认为,甲状腺激素替代治疗在治疗过程中可能出现甲状腺激素波动,影响少部分患者正常生理调节,故少部分患者出现月经紊乱症状;而DTC术后患者经TSH抑制治疗,导致血浆TSH浓度长期<0.1 mU/L,扰乱下丘脑-垂体-卵巢轴功能,影响患者性激素的表达,故而发生月经紊乱的患者较多。为了证实上述研究结果,本研究对入组患者术前及治疗3年后血清性激素含量进行检测。本研究结果发现,给予甲状腺激素替代治疗患者性激素水平无明显变化,而给予TSH抑制治疗患者血清中FSH、E2及P含量均升高。这可能由于过多地补充甲状腺激素,促使雄烯二酮分解,导致E2含量升高;甲状腺激素又与FSH协同作用于卵母细胞表面的甲状腺激素受体,促使P过表达[14-15]。另外,外周血中偏高的甲状腺激素可使育龄期女性患者性激素结合球蛋白水平升高,增加与E2的亲和力,导致E2清除率降低[16]。而长时间血清FSH、E2及P含量升高,可能是导致月经紊乱的原因之一,这也解释了TSH抑制治疗患者可并发多种月经紊乱的原因。
不良的心理状态或心理应激可引起女性月经紊乱。范敏等[17]通过对512名女大学生月经情况及SCL-90量表进行对比分析,证实月经紊乱患者躯体化、强迫症状、社交敏感、抑郁、焦虑、敌对、精神病性及其他维度评分均高于月经正常者,尤其是焦虑和抑郁维度评分。本研究结果发现,与治疗前比较,对照组患者躯体化、强迫症状、社交敏感、抑郁、焦虑、敌对、恐惧、偏执、精神病性及肿瘤复发维度评分降低,观察组患者上述维度评分升高,且观察组明显高于对照组。说明女性DTC术后行TSH抑制治疗患者心理状态较差,分析其原因认为,一方面,THS抑制治疗3年后部分患者出现月经紊乱,影响患者正常的工作生活;另一方面,TSH抑制治疗除引起月经紊乱外,还易引起心律失常[18]、骨质疏松[19]等不良反应,不排除患者可能出现多种不良反应,降低生活质量,这可能也是加重患者心理负担的原因之一。恶性肿瘤患者本身即“谈癌色变”,具有极高的恐惧心理,尤其本研究纳入患者均为女性,对自身的健康状况更为敏感、焦虑,在DTC术后出现月经紊乱易引起其对自身健康状况的怀疑心理,恶化其心理状态,不利于患者康复及生活。
综上所述,育龄期女性DTC术后患者TSH抑制治疗3年后易影响性激素FSH、E2及P水平变化,从而引起月经紊乱,造成患者心理状态不良。故本研究提倡对DTC术后女性患者进行合理化、个体化的动态TSH抑制目标评估,在不影响治疗效果的前提下尽量减少甲状腺素应用的不良反应。
