解剖程序化六步法后腹腔镜肾上腺切除术的临床应用*
2020-05-13朱陈辉黄长青黄海文高绍青许健斌蔡智仁
朱陈辉,黄长青,黄海文,高绍青,许健斌,蔡智仁
(湛江中心人民医院 泌尿外科,广东 湛江 524037)
肾上腺切除术是一种不断发展的外科手术技术,常用于治疗肾上腺病变,但由于肾上腺的位置较深,大多数肾上腺肿瘤显露较为困难。既往开放手术需要取大切口,给患者带来了极大的创伤,且肾上腺血管的处理只能通过手感盲目分离来结扎,容易损伤周围组织器官,增加了出血等手术并发症的发生率[1-2]。随着科学技术的发展及外科医生对减少外科手术并发症的渴望,1992年GAGNER 等[3]进行了首例腹腔镜下肾上腺切除术治疗肾上腺肿瘤,证实了腹腔镜下肾上腺切除术的安全性,明显改善患者预后,目前已成为大多数肾上腺肿瘤手术治疗的金标准[4]。腹腔镜肾上腺切除术的手术入路有经腹腔入路和经后腹腔入路,各有优缺点。然而,如何安全有效地寻找和分离肾上腺,并正确辨认和处理肾上腺中央静脉,成为困扰术者的难题和手术成功的关键。对于手术入路的选择,既往常取决于外科医生的经验、肿瘤的大小和解剖位置[5]。本研究通过探讨解剖程序化六步法后腹腔镜肾上腺切除术的临床应用,旨在为临床治疗肾上腺肿瘤提供一种简单化、解剖程序化和标准化的手术操作方法,从而降低围术期的手术风险,提高患者的临床疗效。现报道如下:
1 资料与方法
1.1 一般资料
选择2018年7月-2019年9月在本院治疗的肾上腺肿瘤患者50例作为研究对象,按照随机数字表法将患者分为两组。A组(n= 25)中,男10例,女15例;左侧11例,右侧14例;年龄25~67岁,平均(52.04±10.44)岁;体质指数(body mass index,BMI)19.93~32.15 kg/m2,平均(24.76±3.34)kg/m2;肾上 腺嗜铬细胞瘤9例,肾上腺皮质腺瘤16例;肿瘤直径1.10~5.12 cm,平均(3.21±1.08)cm。B组(n= 25)中,男12例,女13例;左侧14例,右侧11例;年龄31~69岁,平均(52.72±9.99)岁;BMI 20.12~33.16 kg/m2,平均(25.05±3.20)kg/m2;肾上腺嗜铬细胞瘤10例,肾上腺皮质腺瘤15例;肿瘤直径1.30~5.31 cm,平均(3.34±1.08)cm。两组患者性别、年龄、BMI、肿瘤直径和肾上腺肿瘤类型方面比较,差异均无统计学意义(P>0.05),具有可比性。
1.1.1 纳入标准①术前经CT 或MRI 诊断明确为肾上腺肿瘤的患者;②患者未合并其他重大疾病,能够耐受麻醉及手术;③能够施行腹腔镜手术;④临床资料齐全者;⑤所有患者均签定知情同意,本研究经医院伦理委员会同意。
1.1.2 排除标准①不能耐受腹腔镜手术;②多脏器同时手术者;③术前伴有其他重大疾病:如凝血功能障碍、严重心肺疾病等,不能耐受麻醉及手术;④肾上腺转移癌或多发嗜铬细胞瘤;⑤术前血压未控制至正常者;⑥肾动脉狭窄者;⑦对侧肾上腺萎缩;⑧临床资料不全者。
1.2 方法
1.2.1 术前准备①控制血压、心率、纠正电解质系乱;②皮质醇增多症的患者术前预防性应用抗生素及围术期进行皮质激素的替代治疗;③对于嗜铬细胞瘤的患者,除了控制血压、心率外,仍需扩充血容量,即补充液体1 000~2 000 mL(晶体和胶体的比例约为2∶1)。
1.2.2 A组采用经腹腹腔镜肾上腺切除术。气管插管全身麻醉成功后,取健侧卧位,升高腰桥。常规建立经腹入路腹腔镜操作孔及气腹,打开侧腹膜,进入腹膜后间隙,打开肾周筋膜,游离肾脏上极,并向下推压,显露肾上腺区域,游离肾上腺后,找到肾上腺中央静脉,Hem-o-lok 夹闭肾上腺中央静脉并离断,切除肾上腺及肿瘤,降低气腹压力,仔细检查术野,彻底止血,取出标本送病理检查,留置腹腔引流管,拔除各Trocar,关闭手术切口。
1.2.3 B组采用解剖程序化六步法后腹腔镜肾上腺切除术。麻醉和体位同A组,于腋中线髂嵴上缘2.00 cm 处作一长1.00 cm 皮肤切口,用血管钳钝性分离肌层至腰背筋膜下,用示指钝性分离推开腹膜和肾周筋膜,于腹膜后间隙置入自制气囊,充气800 mL扩张腹膜后间隙,在示指的引导下于腋前线肋缘下、髂前上棘腹侧4.00~5.00 cm 处及腋后线十二肋下分别各置入一Trocar,最后于腋中线髂嵴上缘的皮肤切口置入10 mm Trocar 作为腹腔镜通道。接通气腹机,注入CO2,建立后腹腔气腹空间,维持气腹压12~14 mmHg。然后严格按解剖程序化六步法完成手术操作。第一步:超声刀由腹侧向背侧、自上而下钝性加锐性相结合,将腹膜外脂肪翻转至髂窝,清晰辩认后腹膜返折、膈肌、肾周筋膜及腰大肌,进一步于腰大肌前缘约1 cm 处纵行切开肾周筋膜,上至膈下,下至髂窝上缘水平;第二步:分离腹侧肾筋膜前间隙;第三步:于肾筋膜后间隙切开肾周筋膜后层,分离背侧腰大肌前间隙,可辨认出内侧弓状韧带;第四步:分离肾上极实质表面与肾上腺底部脂肪囊之间的无血管平面;第五步:①左侧肾上腺手术时利用肾上腺上极条索组织的悬吊作用,夹起肾上腺周围脂肪,吸引器或分离钳上挑起肾上腺底部,保持一定的张力,并经髂前上棘Trocar 置入无损伤抓钳,下压肾脏上极,超声刀朝向肾门的方向,钝性加锐性分离,显露出左肾上腺中央静脉,并于其近、远心端各用1枚Hem-o-lok 夹闭后离断;②右侧肾上腺手术时朝腔静脉方向分离寻找肾上腺中央静脉,余同左侧;第六步:上提肾上腺中央静脉残端,游离肾上腺中下极和上极,完整切除肾上腺,降低气腹压力至3~5 mmHg,创面彻底止血,取出标本送病理检查,留置后腹腔引流管。余同A组。
1.3 临床疗效评价指标
1.3.1 手术相关指标记录两组患者手术时间、术中出血量、术后下床活动时间、术后肠道功能恢复时间、疼痛视觉模拟评分(visual analogue scale,VAS)、术后引流管拔除时间、术后住院时间、术中切除肾上腺时最高收缩压(systolic blood pressure,SBP)及舒张压(diastolic blood pressure,DBP)。
1.3.2 疼痛VAS评分方法 使用一条长10 cm 的游动标尺,有可滑动的游标,一面标有10个刻度,两端分别为“0”和“10”,0 分表示无痛,10 分代表难以忍受的剧烈疼痛。临床测试时患者面对无刻度的一面,将游标放在当时最能代表疼痛程度的部位,医师根据患者标出的位置为其评出分数[6]。
1.3.3 手术并发症记录两组患者术中并发症(肠管损伤、胰腺损伤、高血压危象)和术后并发症(切口感染、肺部感染、肠梗阻、高血压危象、下肢深静脉血栓)的发生率。
1.4 统计学方法
采用SPSS 23.0 对数据进行统计分析。符合正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用t检验;计数资料比较采用Fisher 确切概率法,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者临床相关指标比较
两组患者术中出血量、术后引流管拔除时间比较,差异均无统计学意义(P>0.05);两组患者手术时间、术后下床活动时间、术后肠道功能恢复时间、疼痛VAS 评分、术后住院时间、术中切除肾上腺时最高SBP 及DBP 比较,差异均有统计学意义(P<0.05);B组患者手术时间、术后下床活动时间、术后肠道功能恢复时间、术后住院时间均短于A组(P<0.05);B组疼痛VAS 评分低于A组(P<0.05),术中切除肾上腺时最高SBP 和DBP 波动的幅度均小于A组(P<0.05)。见表1。
2.2 两组患者术中及术后并发症发生率比较
两组患者术后均无肺部感染及下肢深静脉血栓形成,两组患者术后并发症发生率比较,差异无统计学意义(P>0.05);两组患者术中均无胰腺损伤,B组术中并发症发生率低于A组,差异有统计学意义(P<0.05)。见表2。
表1 两组患者临床相关指标比较 (±s)Table1 Comparison of correlated clinical indexes between the two groups (±s)
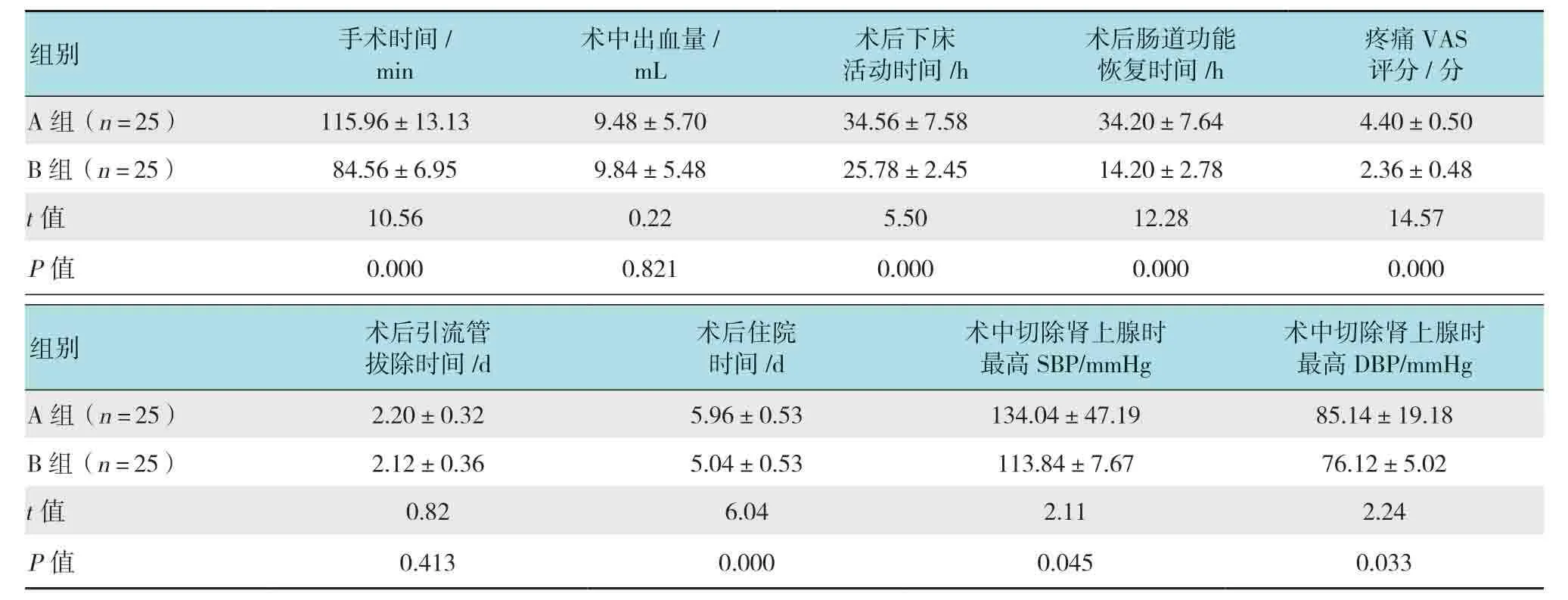
表1 两组患者临床相关指标比较 (±s)Table1 Comparison of correlated clinical indexes between the two groups (±s)
组别 手术时间/ min术中出血量/ mL术后下床 活动时间/h术后肠道功能恢复时间/h疼痛VAS 评分/分A组(n = 25) 115.96±13.13 9.48±5.70 34.56±7.58 34.20±7.64 4.40±0.50 B组(n = 25) 84.56±6.95 9.84±5.48 25.78±2.45 14.20±2.78 2.36±0.48 t值 10.56 0.22 5.50 12.28 14.57 P值 0.000 0.821 0.000 0.000 0.000组别 术后引流管 拔除时间/d术后住院 时间/d术中切除肾上腺时 最高SBP/mmHg术中切除肾上腺时 最高DBP/mmHg A组(n = 25) 2.20±0.32 5.96±0.53 134.04±47.19 85.14±19.18 B组(n = 25) 2.12±0.36 5.04±0.53 113.84±7.67 76.12±5.02 t值 0.82 6.04 2.11 2.24 P值 0.413 0.000 0.045 0.033
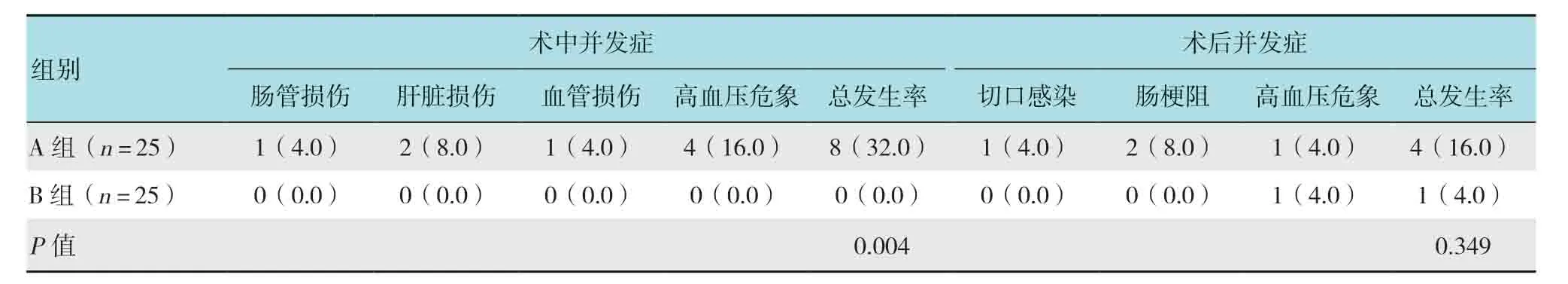
表2 两组患者手术并发症发生率比较例(%)Table2 Comparison of surgical complications between the two groups n(%)
3 讨论
随着腹腔镜设备及器械的改进,腹腔镜微创技术得到了更好的发展和革新。目前,腹腔镜肾上腺切除术被认为是治疗良性中小型肾上腺肿块(< 6.00 cm)的金标准[7],随着该技术的普及和改进,其适应证已扩大到包括更大的肾上腺良性肿瘤和恶性肿瘤[8]。与传统的开腹手术相比,腹腔镜肾上腺切除术具有明显的优势,可减轻术后疼痛、缩短住院时间和恢复时间、创伤小,提高患者满意度[9-10]。
目前,治疗肾上腺肿瘤的腹腔镜手术主要包括经腹和经腹膜后两种途径,但对于两种手术途径的优劣仍有较大争议。经腹入路肾上腺切除术具有视野宽、操作空间大和医生对解剖熟悉的优点,其缺点是容易干扰腹腔内结构和器官,术中可能出现邻近器官或血管的损伤,术后还可能有肠梗阻和肠粘连的风险,不适用于既往有腹部手术史的患者[11]。而后腹腔入路肾上腺切除术的并发症发生率大约为11.5%,其并发症包括肾上腺破裂、腹膜损伤、腔静脉损伤和肾静脉损伤等[12]。2007年张旭[13]首次报道解剖性后腹腔镜肾上腺切除术的手术方法和技巧,并提出经后腹腔入路更符合肾上腺的解剖特点,它的优势在于能避开腹腔内器官,而直接进入腹膜后间隙肾上腺窝进行手术,能减少对腹膜的刺激及对邻近器官的损伤,以避免术后腹膜粘连,操作更加安全,特别适用于有腹部手术史的患者。后腹腔有操作空间较小、缺乏经典的解剖标志和大多数外科医生不熟悉腹膜后间隙解剖结构等缺点,手术经验不足可引起严重的手术并发症。因此,了解肾上腺解剖结构,尤其是肾上腺中央静脉的正常解剖及变异,显得尤为重要。
肾上腺手术围术期并发症的发生率为1.7%~30.7%,其并发症的危险因素包括患者的性别、手术方法、肿瘤的偏侧性、手术入路和外科医生的手术经验等[14]。本研究分析解剖程序化六步法后腹腔镜肾上腺切除术的临床应用价值,旨在探索一种治疗肾上腺肿瘤更加安全有效的微创治疗方法,从而使后腹腔镜肾上腺切除术操作变得简单化、程序化和标准化。然而,如何在后腹腔内安全有效地寻找和分离肾上腺,成为困扰术者的难题;同时,处理肾上腺中央静脉也是手术的关键。术中出血是腹腔镜肾上腺手术常见和严重的并发症,是中转开放手术的主要原因,需了解并能在术中正确辨认肾上腺中央静脉的正常解剖及变异,早期控制肾上腺中央静脉是手术成功的关键,有利于减少术中出血和提高手术的安全性[15]。从解剖学的角度认识肾上腺中央静脉的解剖位置及走向,对降低术中出血的发生率至关重要。左肾上腺中央静脉长2.00~4.00 cm,通过胰腺后部,与左膈下静脉结合并汇入左肾静脉,而右肾上腺中央静脉较短(1~5 mm)并直接进入下腔静脉。由于右肾上腺中央静脉较短且接近下腔静脉,如果术中失去对右肾上腺中央静脉的控制,可能会增加下腔静脉医源性损伤和严重出血的风险。因此,医生对肾上腺中央静脉解剖结构的全面了解、术中对肾上腺中央静脉早期结扎并分开,有利于避免医源性损伤,降低术中发生大出血的风险,能使患者从中获益[16-17]。
肾上腺位置较深,开放手术暴露手术视野和操作过程较为困难,而腹腔镜能对肾上腺手术视野进行放大,进行精确的解剖性游离,从而避免肾上腺的损伤,其优势明显优于开放手术。本研究发现,腹腔镜肾上腺切除术选择不同的手术入路和手术操作方法,会对术中血流动力学的改变产生不同的影响,然而对术中血流动力学稳定性的控制至今仍然是泌尿外科医生所面临的挑战与难题,特别是在腹腔镜下对肾上腺嗜铬细胞瘤手术过程的优化。因在嗜铬细胞瘤的肾上腺切除术中,术中血流动力学不稳定会使患者发生心脑血管并发症的风险明显增加,α 受体阻滞剂和术前扩容是术前准备的主要方法,可以帮助缓解术中血流动力学的不稳定,还可使儿茶酚胺分泌引起的血流动力学波动更容易控制[18-19]。KIERNAN 等[20]在对嗜铬细胞瘤手术期间血流动力学不稳定的预测因子研究中发现,麻醉诱导和肿瘤操作可以增加儿茶酚胺的释放,以及肿瘤大小、手术入路和选择性α 阻滞剂与嗜铬细胞瘤切除术中的术中血流动力学不稳定明显相关。尽管在术前进行充分的控制血压、心率和扩容,嗜铬细胞瘤手术中仍存在高血压危象的风险,而高血压危象最危险的后遗症是心肺梗阻和脑梗死[14],这是因为术中肿瘤刺激诱导内源性儿茶酚胺的释放增加,从而导致血压明显升高,且由于肿瘤血管结扎后内源性儿茶酚胺释放的快速减少,而致使血压下降。因此,需要在术中施用外源性儿茶酚胺[21]。针对术中血流动力学变化的影响,本研究发现除了对肾上腺术前的准备和术中麻醉管理的优化之外,术中早期控制肾上腺中央静脉和减少刺激肿瘤的手术操作,对减少术中高血压危象的发生和维持手术过程中血流动力学的稳定至关重要。
本研究显示,B组患者手术时间、术后下床活动时间、术后肠道功能恢复时间和术后住院时间较A组短(P<0.05),术后疼痛程度轻于A组(P<0.05),这与B组在后腹腔镜肾上腺切除术过程中严格执行解剖程序化六步法后腹腔镜肾上腺切除术有关,避免了对邻近器官、血管的损伤和对肠管的干扰,术中严格循序渐进,充分利用腹膜返折、肾周筋膜和腰大肌等解剖标志,找准3个无血管平面,即腹侧肾筋膜前间隙、背侧腰大肌前间隙和肾上极实质表面与肾上腺底部脂肪囊之间的无血管平面,在游离背侧腰大肌前间隙平面时可辨认出内侧弓状韧带,在其内侧可见到肾门区肾动脉的搏动,游离完此3个无血管平面后,进一步对肾上腺中央静脉及肾上腺进行处理,术中采取先游离夹闭并切断肾上腺中央静脉,再游离肾上腺肿瘤,并利用肾上腺上极条索组织悬吊作用,完整切除肾上腺肿瘤。B组术中还发现有2例患者存在肾上腺中央静脉变异,1例为左肾上腺中央静脉与左膈下静脉分别汇入左肾静脉,1例为右肾上腺中央静脉汇入肝短静脉。因B组术中严格沿3个无血管平面依序仔细游离,先游离腹侧肾筋膜前间隙,并利用气腹压的作用扩大此间隙,防止腹膜、邻近脏器及血管的损伤,术中解剖程序化的游离也避免了在脂肪堆中盲目寻找肾上腺,防止术中解剖的迷失和术中肾上腺的损伤和刺激,因术中解剖层面清楚,能及时辨认和处理变异的肾上腺中央静脉及早期控制肾上腺中央静脉,避免了术中肾上腺中央静脉及邻近血管的损伤,也减少了术中血流动力学的波动。B组术中切除肾上腺时最高SBP 和DBP 波动的幅度较小,术中无1例出现高血压危象,这可能与术中早期处理控制肾上腺中央静脉、避免对肿瘤过多的刺激及减少血管活性物质入血有关,从而防止术中因血压波动过大而出现相关并发症。因此,B组血流动力学稳定性明显优于A组(P<0.05)。此外,B组术中还充分利用了髂前上棘腹侧的辅助操作孔与腋前线手术操作孔不处于同一条垂直线上,手术助手可以经该辅助操作孔灵活地协助暴露及牵引,能避免术者与助手手术器械之间的交叉碰撞或打架问题,因术中的良好暴露和手术配合,有效地缩短了手术时间和减少术中邻近脏器的损伤。本研究B组术中未出现邻近脏器的损伤,术中并发症的发生率低于A组(P<0.05),且未增加术后并发症发生的风险(P>0.05)。
综上所述,本技术利用解剖标志,如膈肌、肾周筋膜、腰大肌、腹膜返折和无血管平面等,按解剖程序化六步法后腹腔镜手术操作循序渐进,使后腹腔肾上腺切除术变得简单化、解剖程序化和标准化,术中可以安全有效地先早期处理肾上腺中央静脉,后处理肾上腺,可以避免损伤大血管及邻近脏器,缩短手术时间和住院时间,可保持术中血流动力学的稳定性,从而减少术中手术并发症的发生,促进患者术后快速康复。此技术在治疗直径< 6.00 cm 肾上腺肿瘤中是安全有效的,可以降低后腹腔镜手术操作难度及围术期的手术风险,提高患者临床疗效。但是否适用于直径6.00 cm 以上的肾上腺肿瘤仍需进一步探讨。
