成人中重度溃疡性结肠炎预测的多因素Logistic 回归分析及模型建立
2020-04-20魏尉龚航王霆宇
魏尉,龚航,王霆宇
(自贡市第一人民医院 消化内科,四川 自贡)
0 引言
溃疡性结肠炎(Ulcerative Colitis, UC)是炎症性肠病的两大亚型之一,其特点是从直肠向近端延伸的持续性和弥漫性结肠黏膜炎症。UC 通常在20~30 岁之间开始进展,典型的症状是便血、腹泻、腹痛、里急后重、体重减轻、发热等[1],多达25%的患者肠外表现早于胃肠道症状的出现[2]。
UC 的发病机制尚未完全阐明,主要与环境因素、遗传因素,肠道粘膜屏障的破坏以及由此引起的肠道微生物群的紊乱有关[1]。UC 是慢性消耗性疾病,带给患者生理、心理以及经济上的巨大压力。生理方面主要表现为恶病质消瘦、低蛋白血症、贫血以及长期劳动能力或生活能力的丧失,重者可死于感染性休克、中毒性巨结肠以及结肠癌等并发症;心理方面则表现为睡眠障碍、抑郁、焦虑等心理状态异常。北欧UC 患病率几乎达到250/10 万人,我国黑龙江省大庆市和广东省中山市炎症性肠病的标准发病率分别为1.77/10 万人、3.14/10 万人[3],并且全世界各个年龄段人群的患病例正在逐渐增加[4]。
目前UC 的诊断主要基于临床症状、实验室指标、影像学检查、内镜检查,以及组织病理学的综合判断,尚缺乏针对UC 诊断的单一“金标准”[5]。因此,UC 的诊断仍然存在困难,尤其在疾病早期阶段,早期发现、准确诊断、及时干预UC 具有重要的临床意义。消化道内镜检查及组织病理学是UC 诊断的主要依据,但内镜检查具有侵入性、操作复杂、医疗资源耗费、患者依从性差等局限性,而血清学标准物具有简单、无创、快速、经济的特点[6]。目前已知的临床血清学标志物主要包括C-反应蛋白、粪便钙卫蛋白、抗中性粒细胞胞浆抗体[7]等,但临床血清学标志物总体上诊断UC 的敏感性、特异性尚不能令人满意,临床价值有限,目前尚缺乏对中重度UC 临床诊断价值的研究。
对此,本研究将临床确诊为UC 的患者分为轻度UC 组和中重度UC 组,建立多因素Logistic 回归模型,评价其诊断中重度UC的临床价值,探讨了各临床指标单独及联合诊断中重度UC 的敏感性、特异性,为临床及早发现、治疗提供依据。
1 资料与方法
1.1 研究对象
所有研究对象均来自于自贡市第一人民医院2016 年2 月至2019 年8 月收治的150 例住院治疗并确诊为UC 的患者,并排除临床资料不齐全、心房纤颤、合并其他明确的血管栓塞并发症的患者31 例,共119 例病例资料,其中男性59 人,女性60 人,所有患者均完成结肠镜检查。纳入标准:主要基于临床症状、实验室指标、影像学检查、内镜检查,以及组织病理学的综合判断,在排除感染性和其他非感染性结肠炎的基础上进行诊断,符合中华医学会消化病学分会2018 年北京会议诊断标准[3],且改良版Mayo 指数总分>2 分。排除标准:心脏瓣膜病,心房纤颤,肝脏疾病或肾功能不全,近期使用过对凝血功能影响的药物,明确患有其他感染性疾病,合并肠穿孔、肠梗阻、中毒性巨结肠和其他明确的血管栓塞并发症,年龄小于18 岁,以及临床资料不齐全的患者。
1.2 研究方法
1.2.1 临床资料收集
根据改良版Truelove 和Witts 炎症程度分型标准[3](见表1),将UC 患者分为轻度UC 组(n=66)和中重度UC 组(n=53)。收集所有患者的基本资料:姓名、性别、年龄、住院号、临床诊断、现病史、既往病史、个人史、体重指数(BMI)等;一般情况:大便次数、腹部压痛、脉搏、体温;辅助检查资料:大便隐血、白细胞计数(White Blood Cell Count, WBC)、红细胞计数(RedBlood Cell Count, RBC)、血红蛋白(Hemoglobin, HGB)、血小板(Platelets,PLT)、丙氨酸氨基转移酶(Alanine Aminotransferase, ALT)、天门冬氨酸氨基转移酶(Aspartate Aminotransferase, AST)、白蛋白(Albumin, ALB)、C-反 应 蛋 白(C-Reactive Protein, CRP)、尿 素 氮(Blood Urea Nitrogen, BUN)、肌 酐(Creatinine, CR)、凝血酶原时间(Prothrmbin Time, PT)、活化部分凝血活酶时间(Activated Partial Thromboplastin Time, APTT)、甲胎蛋白(Alpha Fetoprotein, AFP)、癌胚抗原(Carcinoembryonic Antigen, CEA)、糖类抗原125(Carbohydrate antigen125, CA125)、糖类抗原199(Carbohydrate antigen199, CA199)。
1.3 统计学方法
应用SPSS 23.0 软件包处理所有数据。采用Kolmogorov-Smirnov 检验进行计量资料的正态性检验,正态分布计量资料用均数±标准差表示,两组间的比较采用独立样本的t 检验,偏态分布计量资料用中位数(四分位数间距)表示,两组间的比较采用Mann-Whitney U 检验。二分类变量采用卡方检验。以有无发生中重度UC 为因变量(Y:0=无,1=有),取上述单因素分析中存在统计学意义(P<0.05)的自变量分别进行单因素Logistic 回归分析(计算OR 值及95%的可信区间)、多因素Logistic 回归(计算校正后OR 值及95%的可信区间),采用向前(似然比)法构建多因素logistic 方程:P=Exp ∑BiXi/(1+Exp ∑BiXi),将样本数据代入方程,并构建ROC 曲线,计算AUC,评价该模型诊断中重度UC患者的准确度、敏感性、特异性。

表1 改良版Truelove 和Witts 炎症程度分型标准
2 结果
2.1 临床指标的单因素分析
将所选变量作单因素分析,计数资料采用χ2检验,计量资料采用独立样本的t 检验或Mann-Whitney U 检验,结果显示:共有9 个因素与中重度UC 的诊断密切相关,分别为脉搏、腹部压痛、HGB、PLT、ALT、AST、ALB、CRP、APTT(统计值分别为-5.202、11.591、4.510、-3.270、-2.517、-2.522、-4.276、-3.301、-1.975,P 值均<0.05)(见表2)。
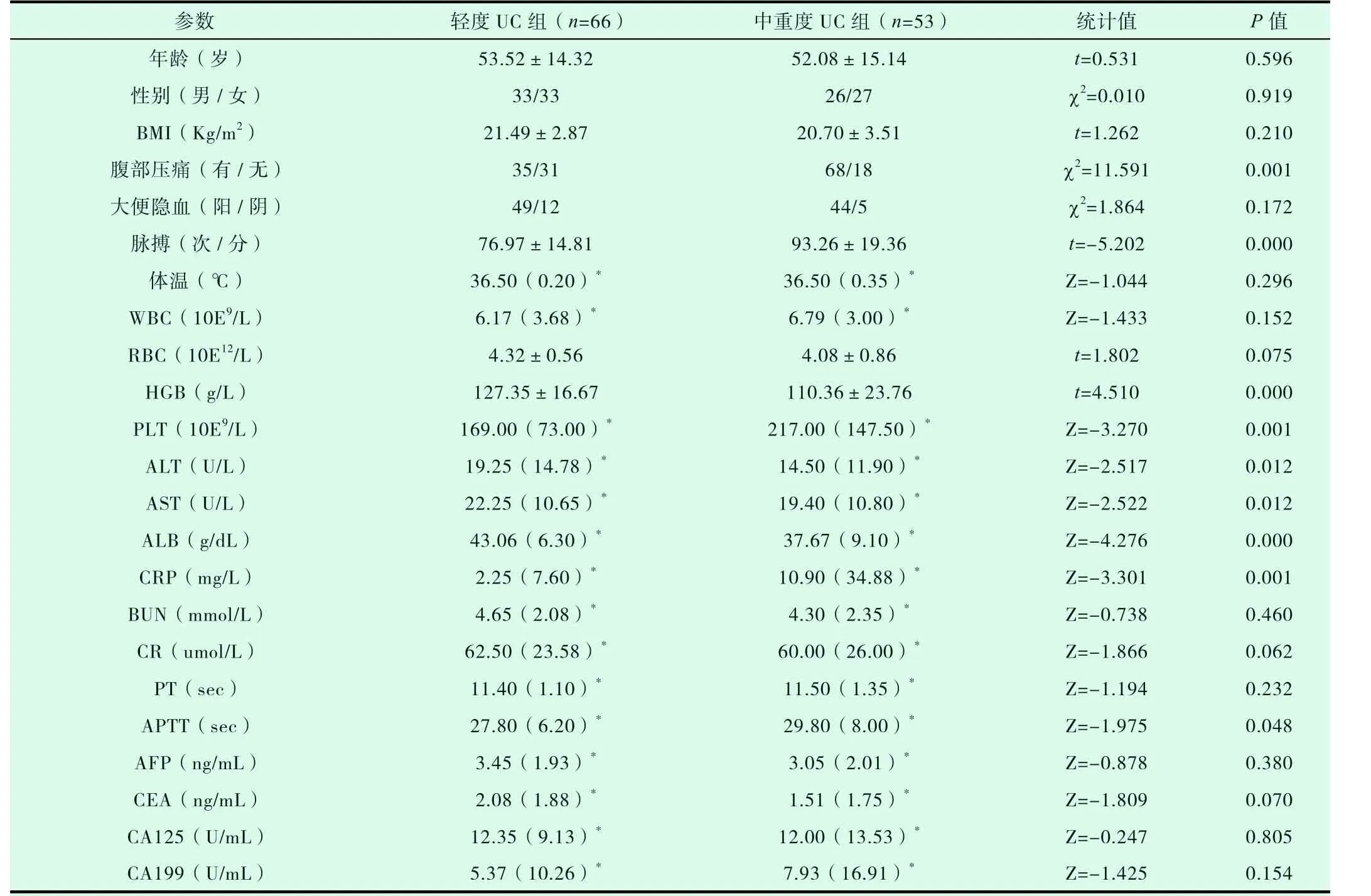
表2 成人中重度UC 诊断的单因素分析
2.2 单因素Logistic 分析结果
将单因素分析有意义的9 个因素进行单因素Logistic 回归分析,计算各自的β 值、OR 值及95%可信区间,判断中重度UC 诊断影响因素的相对危险度,共有7 个因素与中重度UC 的判定相关(见表3)。

表3 中重度UC 诊断影响因素的单因素logistic 回归分析
2.3 多因素Logistic 分析结果
同样为排除混杂因素的影响,以是否发生中重度UC 作为因变量(0=无,1=有),将单因素分析有意义的脉搏、腹部压痛、HGB、PLT、ALT、AST、ALB、CRP、APTT 共9 个因素作为自变量进行向前(似然比)法多因素Logistic 回归分析,结果显示脉搏、HGB、PLT、ALT 为独立危险因素,故将脉搏、HGB、PLT、ALT 4个指标纳入多因素Logistic 回归模型计算校正后的OR 值,其作用强弱依次为:ALT(校正后OR:0.936,95%CI:0.876~1.000)、脉搏(校 正 后OR:1.059,95%CI:1.018~1.102)、HGB(校 正 后OR:0.947,95%CI:0.914~0.980)、PLT(校 正 后OR:1.011,95%CI:1.002~1.020)(见表4)。
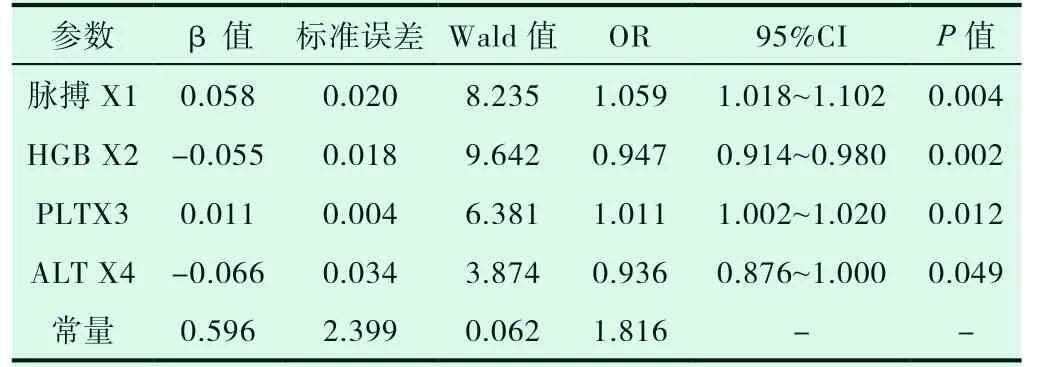
表4 中重度UC 诊断影响因素的多因素logistic 回归分析
2.4 Logistic 回归方程的建立及其预测模型的评价
根据表4 中的多因素分析结果得到Logistic 回归预测模型:P=1/(1+e(0.596+0.058X1-0.055X2+0.011X3-0.066X4))。以0.5 作 为预测概率临界点,≥0.5 认为中重度UC,<0.5 则认为轻度UC。将样本数据代入方程中,该模型判定中重度UC 的准确度达到83.1%,并 构 建ROC 曲 线,脉 搏、HGB、PLT、ALT 以 及 预 测模型的敏感性/特异性/AUC 分别达到64.15%/84.85%/0.755、66.04%/84.13%/0.738、64.15%/74.60%/0.677、54.72%/72.58%/0.636、62.26%/94.92%/0.816(见表5、图1)。
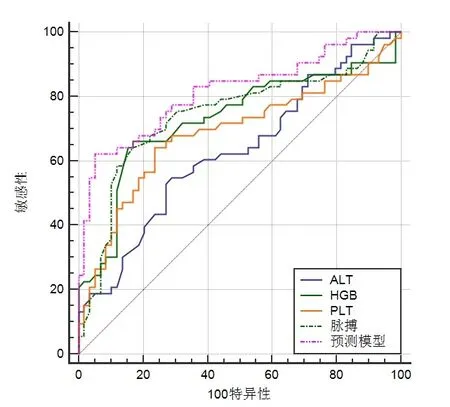
图1 中重度UC 诊断的ROC 曲线分析
3 讨论
UC 是一种高度异质性的肠道慢性炎症,其特点为局限于结直肠黏膜层的炎症复发与缓解交替出现。UC 的发病机制尚不清楚,但已确定了许多危险因素,如:年龄、性别、人种、遗传易感性、吸烟、膳食、体力活动、肥胖、感染、抗生素使用、心理社会因素等密切相关[8-12]。目前UC 的诊断一直是临床工作中的难点,确诊UC依靠结合症状、体征、血清学指标、内镜、病理等众多资料并排除引起肠道炎症的其他疾病,整个过程耗时耗费,即使是临床经验丰富的专家仍然可能造成误诊和漏诊的情况。有较多学者对UC 相关的抗微生物相关成分抗体(抗多聚糖抗体、抗大肠埃希菌细胞外膜孔道蛋白C 抗体、抗细菌鞭毛蛋白抗体)[13-14]、血清自身抗体(抗中性粒细胞胞浆抗体、抗小肠杯状细胞抗体、抗粒-巨噬细胞集落刺激因子抗体)[15-17]展开研究,结果显示血清标志物诊断UC 敏感性较低,不推荐作为UC 的筛查方法。因此,收集不同严重程度的UC 患者各项临床指标以确定该疾病的危险因素,从而建立诊断中重UC 的无创临床指标模型,对指导临床工作及其重要。
中重度UC 患者相较于轻度UC 患者而言,由于肠道炎症反应更重、全身反应更强,脉搏、体温、腹痛情况、HGB、RBC、WBC、CRP、ESR、凝血功能、ALB、大便次数等临床指标可有一定差别[3]。本研究中单因素分析结果也发现脉搏、腹部压痛、HGB、PLT、ALT、AST、ALB、CRP、APTT 是中重度UC 的诊断的危险因素,与国内研究结果部分相似。
中重度UC 患者相较于轻度UC 患者,由于肠道炎症重、恶病质状态,可出现长期慢性失血、营养失衡,从而表现为贫血加重和脉搏增快。有学者认为不同程度的UC 患者,存在血小板数量异常和功能障碍的差异,可能与血小板相关受体表达增加相关[18]。我们通过进一步行多因素Logistic 回归分析得到相似结论,结果发现脉搏、HGB、PLT、ALT 为诊断中重度UC 的独立危险因素,提示脉搏、HGB、PLT、ALT 可在一定程度上区分轻度UC 和中重度UC,同时探索出ALT 未来可能在中重UC 诊断中的应用。
值得注意的是,国内外热门的抗微生物相关成分抗体和血清自身抗体等项目,目前大多数临床上尚未开展,且多限于在科研中的应用。本研究中脉搏、HGB、PLT、ALT 均包含在常规的临床抽血项目和一般生命体征中,将四者联合建立Logistic 回归方程,在敏感性无明显下降的同时特异性大幅提高,并且Logistic 回归方程的AUC 也较单一的临床指标明显提高,与热门的诊断血清学抗体相比,更具有临床实用性且仍具有不俗的临床诊断效能。由此可见,Logistic 回归方程可以显著提高中重度UC 的诊断准确性,降低假阴性结果的发生,减少临床误诊率。
4 结论
将脉搏、HGB、PLT、ALT 四种独立危险因素建立的logistic 回归方程可提高诊断中重度UC 患者的AUC、敏感性、特异性,优于单一的临床指标,具有一定的临床诊断价值。本文为回顾性研究,部分病人因资料不全或其他原因,未纳入本研究中,后期需扩大样本量并进行多中心实验,建立临床上实用、更为全面的logistic 回归预测方程,进一步提高对中重度UC 患者的诊断准确度。
