宫颈癌放化疗患者的生存率及其影响因素分析
2020-03-19谢绍菊张仟仕蒋烈洪
谢绍菊 张仟仕 李 乔 蒋烈洪 张 平
宫颈癌是女性常见恶性肿瘤,发病率仅次于乳腺癌,位居女性生殖系统恶性肿瘤首位[1]。早期宫颈癌无特异性症状,部分出现症状就诊时已进展至中晚期,多采用以手术、放化疗为主的综合治疗方案[2]。报道显示,较单纯放疗,同步放化疗可降低宫颈癌死亡率[3]。但宫颈癌患者5年生存率仍徘徊于50%左右[4]。既往研究发现,血红蛋白、肿瘤直径系宫颈癌预后的相关影响因素[5-6]。也有学者指出,临床分期、病理类型等均与宫颈癌预后密切相关[7]。本研究旨在为探究宫颈癌放化疗患者生存率及其预后影响因素,改善其预后提供依据,报告如下。
1 资料与方法
1.1 一般资料
收集2011年5月至2015年11月医院收治的120例中晚期宫颈癌患者的临床资料。入院患者均符合以下标准:年龄>20岁;均为初治病例,未接受任何抗肿瘤治疗;经手术病理证实为宫颈癌;临床分期为Ⅱb期~Ⅳ期;经影像学确诊证实为宫颈癌,无其他并发肿瘤;给予手术及术后放化疗治疗;有完整术后3年随访资料;病例资料完善。排除标准:合并严重心脑血管疾病者;心肝肾肺器质性功能障碍者;全身代谢性疾病者;凝血功能障碍者;全身血液系统疾病者;无法配合放化疗者;既往有盆腔放疗或全身化疗史者;合并其他部位肿瘤病史者;子宫切除术者;临床及随访资料不全者。患者年龄30~76岁,平均(48.9±10.2)岁;其中鳞癌106例,腺癌14例;国际妇产科联盟大会(FIGO)分期[8]Ⅱb期22例,Ⅲ期88例,Ⅳ期10例;肿瘤直径3.1~9.7 cm,平均(5.6±2.6)cm。
1.2 方法
1.2.1 治疗方法 均予子宫广泛性切除+盆腔淋巴结清扫或腹主动脉淋巴结切除术或给予盆腔外照射放疗及以铂类为基础的化疗,采用德国西门子Primus直线加速器6MV-X线及配套三维适形放疗计划系统,采用三维CT模拟定位盒式四野照射:①全盆腔中间挡铅4 cm盆腔四野光子线外照射,剂量40 Gy;②避开直肠宫旁,剂量10 Gy;③盆腔阳性淋巴结局部照射,剂量10 Gy,盆腔外照射总剂量约为50 Gy。1次/周,共放疗4~5次。化疗采用顺铂+5-氟尿嘧啶化疗方案,d1,20 mg/m2顺铂静脉滴入,d1~d5 5-氟尿嘧啶500 mg/m2静脉泵入,每4周重复,共化疗2~4个周期。
1.2.2 研究方法 收集所有患者的临床资料,包括年龄、临床分期、病理类型、分化程度、肿瘤大小、术前血红蛋白(Hb)水平、术前鳞状细胞癌相关抗原(SCC-Ag)水平、淋巴结转移、肌层浸润等资料,并统计随访3年生存率,筛选影响宫颈癌3年生存率的相关因素。
1.3 统计学分析

2 结果
2.1 宫颈癌患者3年生存率
所有患者随访截止至2019年3月1日,每位患者随访时间均≥36个月,随访截止日患者生存96例,生存率为80.00%,生存曲线图见图1。
2.2 宫颈癌患者3年生存率影响因子单因素分析
单因素分析显示:年龄、病理类型、肿瘤大小均与患者3年生存率无明显关系(P>0.05),临床分期为Ⅳ期、分化程度为低分化、术前贫血、高SCC-Ag水平、伴淋巴结转移、肌层浸润宫颈癌患者3年生存率低于临床分期为Ⅱ b期~Ⅲ期、中高分化、术前未贫血、低SCC-Ag水平、无淋巴结转移、无肌层浸润的宫颈癌患者(P<0.05),见表1。
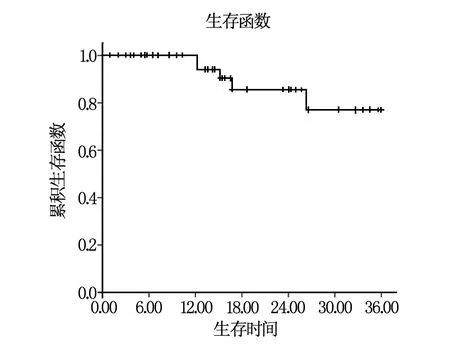
图1 宫颈癌患者3年生存曲线

表1 宫颈癌患者3年生存率影响因子单因素分析(例,%)
2.3 3年生存率影响因子COX分析
COX分析结果显示:临床分期、分化程度、术前SCC-Ag水平、淋巴结转移、肌层浸润均为宫颈癌患者3年生存率独立影响因子(P<0.05),见表2。
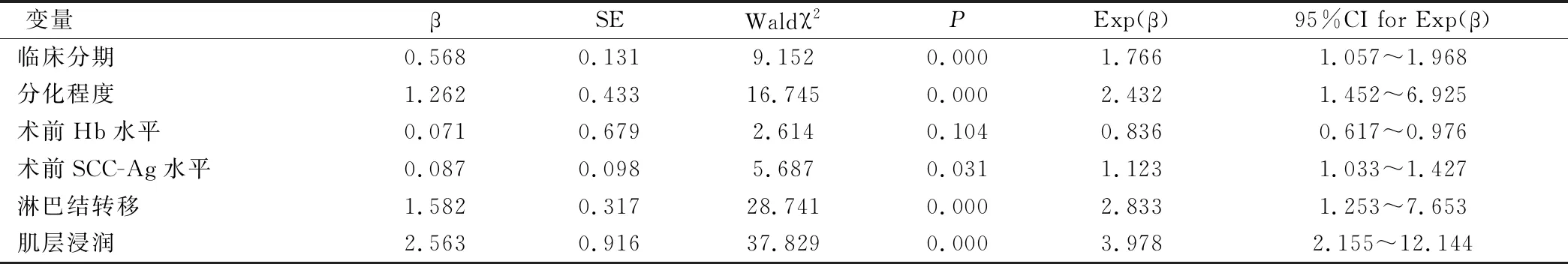
表2 宫颈癌患者3年生存率影响因子COX分析
3 讨论
统计报道,全球宫颈癌有超过70%发生于发展中国家,我国每年宫颈癌新发病例逾13万人次[9]。随宫颈细胞筛查技术的发展,宫颈癌检出率提升,但仍有约60%的宫颈癌患者确诊时已属中晚期,肿瘤体积大,缺氧程度高,手术根除率低,需配合放化疗综合治疗,预后较早期宫颈癌差[10]。且在放化疗过程中,部分呈现放疗抵抗,预后较差[11]。统计数据显示,宫颈癌1、3、5年生存率分别为95%、85%、75%[12]。蔡胜男等[13]对术后采用同步放化疗的宫颈癌病例进行随访发现其3年生存率为78.6%。本研究纳入120例中晚期宫颈癌患者,进行3年随访调查,发现患者3年生存率为80%,与上述统计结论相近。但对宫颈癌生存率影响因素尚存在争议。Muallem等[14]报道,宫颈癌FIGO分期为Ⅱ期、Ⅲ期、Ⅳ期3年生存率分别为91%、85%、72%,认为FIGO分期与宫颈癌生存率有关。本研究进行单因素分析显示临床分期为Ⅱb期、Ⅲ期、Ⅳ期患者3年生存率分别为95.45%、79.55%、50.00%,Ⅱb期、Ⅲ期3年生存率与报道相近,但Ⅳ期3年生存率低于文献报道,可能与Ⅳ期样本数量较少,且本组Ⅳ期宫颈癌多合并淋巴结转移、伴肌层浸润,恶性程度高,预后差有关;进一步进行COX风险分析显示临床分期为宫颈癌生存率独立影响因子,考虑原因为:FIGO分期越高,宫颈癌患者癌灶累及宫旁组织范围越广,肿瘤生物学行为越差。
本研究还发现不同分化程度宫颈癌患者3年生存率存在差别,低分化宫颈癌3年生存率较低,且COX分析显示分化程度与宫颈癌生存率密切关联,考虑低分化肿瘤异型性大,分化成熟度低,而恶性程度高,同步放化疗获益率低,预后差。Mahmoud等[15]指出,恶性肿瘤患者一旦发生贫血,会对其生活质量产生严重影响。也有学者表示,贫血可能引起呼吸窘迫及心功能不全,降低放疗敏感性[16]。本研究单因素分析发现,术前贫血者(Hb<110 g/l)3年生存率较未贫血者低,可能与术前贫血宫颈癌患者血液携氧能力低,肿瘤供氧降低,导致细胞低氧合状态,影响放射治疗敏感性有关;但COX分析未提示Hb为生存率独立影响因子,与上述结论存在差异,考虑可能与样本量偏少有关,但必须重视贫血与宫颈癌放化疗的关系,明确患者贫血状态,及时纠正贫血因素对放疗敏感性的影响。此外,本研究COX分析还显示术前SCC-Ag水平、淋巴结转移、肌层浸润均为影响宫颈癌3年生存率的独立风险因素,这与包兴等[17]结论相同,但与张新慧等[18]提出的SCC-Ag与宫颈癌预后无关有差异,SCC-Ag系鳞癌细胞所产生的特异性抗原,广泛分布于宫颈及子宫鳞状上皮细胞内,尤其高分化型大细胞内,既往已证实SCC-Ag水平与肿瘤分级、淋巴结转移及宫颈侵袭程度有关[19-20],发生淋巴结微转移的癌细胞更易导致SCC-Ag释放进入血液及淋巴管,分析SCC-Ag预示宫颈癌不良预后的原因主要为其参与细胞外基质降解及肿瘤侵袭、转移,增加肿瘤侵袭性。而淋巴结转移、肌层浸润均为宫颈癌病理进展晚期出现的结果,此类宫颈癌患者手术根除率低,对放化疗敏感度差,治疗失败率高,更易出现复发、转移,导致不良预后。因此,对宫颈癌患者临床病理情况进行详细评估,可更好预测其预后,为指导治疗提供依据。但本组病例数有限,观察时间尚短,缺乏长期随访研究,后续将进一步扩充样本量,延长随访时间,更新研究结论。
