结直肠癌患者术后吻合口漏的危险因素分析
2020-03-11高倩闽陈昕涛陈伟姚厚山
高倩闽 陈昕涛 陈伟 姚厚山
结直肠癌(colorectal cancer,CRC)是最常见的消化道肿瘤之一,全球范围内每年约100万人患CRC[1],其死亡率位于恶性肿瘤第3位,男性仅次于肺癌、前列腺癌,女性仅次于肺癌、乳腺癌,因此备受关注。外科手术是治疗CRC的主要方法,对于早期、局部晚期以及只有肝、肺少数转移灶的晚期CRC,手术可切除肿瘤病灶,达到根治的目的。虽然CRC手术较为安全,但是对于部分机体恢复功能减退、自身免疫力下降的患者,术后常常发生并发症,尤其是吻合口漏(anastomotic leakage,AL),不但影响手术效果,重者甚至危及生命[2]。因此,预防与治疗AL是降低手术死亡率、提高术后生活质量的关键。本研究通过对926例CRC手术患者进行回顾性分析,旨在探讨术后AL的独立危险因素,以期提出相应的预防措施,为治疗和改善手术患者的预后提供理论参考。
资料与方法
一、研究对象
本研究经医院伦理委员会批准,回顾性分析2010年12月~2014年4月在上海长征医院普外科接受手术治疗的CRC患者的病例资料。纳入标准:(1)术后经病理确诊为CRC;(2)患者及家属对研究内容知情并签署知情同意书。排除标准:(1)伴其他器官肿瘤史;(2)合并其他器官严重功能障碍。共纳入926例病例(男性540例,女性386例),平均年龄(61.0±12.0)岁(范围:14~90岁),患者的临床病理因素见表1。926例患者中AL并发症为62例(6.70%),均发生于术后1~15天,50%集中在术后5~9天发生。

表1 926例结直肠癌患者的临床病理因素
二、临床病理变量
本研究共分析26项可能与术后并发症相关的变量,包括8项人口统计学变量:年龄、性别、身体质量指数(body mass index,BMI)、美国麻醉医师协会评分(American Society of Anesthesiologists score,ASA)[3]和既往病史(高血压、糖尿病、冠心病或心律不齐、脑梗死病史);8项术前实验室检验指标:术前白细胞计数、血红蛋白、谷丙转氨酶、谷草转氨酶、白蛋白浓度、癌胚抗原(carcinoembryonic antigen,CEA)、癌抗原 19-9(cancer antigen 19-9,CA19-9)和粪便隐血检验;6项围手术期变量:是否根治手术、是否腹腔镜手术、术中是否预防造口、手术时间、术中出血量、是否输血;4项术后临床病理指标:肿瘤部位、病理分期、肿瘤大小、分化程度。其中:ASA评分标准为:Ⅰ级,正常健康;Ⅱ级,有轻度或中度系统性疾病;Ⅲ级:有严重系统性疾病,日常活动受限,但未丧失工作能力;Ⅳ级,有严重系统性疾病,已丧失工作能力,威胁生命安全;Ⅴ级,病情危重,生命难以维持的濒死患者[3]。年龄以45、60岁为界分为青、中、老年;BMI以18.5 kg/m2、25 kg/m2为界分为偏瘦、正常、超重;术前检验指标分为阳性、阴性,临床检验指标截断值分别为:白细胞计数10×109/L、血红蛋白120 g/L(男)/115 g/L(女)、谷丙转氨酶40 U/L、谷草转氨酶40 U/L、白蛋白35 g/L、CEA 5 μg/L、CA19-9 40 kU/L;手术时间以3 h、术中出血量以400 mL为界分组;肿瘤部位分为结肠、直肠;肿瘤大小以5 cm为界分组;术后病理分期(pTNM)根据2015年版CRC诊疗规范[6]进行分期。此外,结肠癌的亚组分析中,增加左半结肠和右半结肠癌两组。
三、统计学分析
应用SPSS 17.0软件包处理所有数据。采用χ2检验进行单变量分析,筛选影响术后AL的危险因素,P<0.05认为差异具有统计学意义。存在显著差异的变量采用多因素Logistic回归分析独立的危险因素,Logistic分析选择基于在最大偏似然估计(LR)逐步向后(Backward)的方式进行,步进概率设置为进入0.05,删除0.10。
结 果
一、术后AL的总体危险因素分析
单因素χ2检验显示,高血压病史、腹腔镜手术和未预防性造口是AL的危险因素(OR=1.852,1.891,5.051;P=0.018,0.027,0.001),见表2。多因素Logistic分析显示这3个因素是AL的独立危险因素(OR=1.907,2.252,5.556;P=0.016,0.006,0.001),见表3。
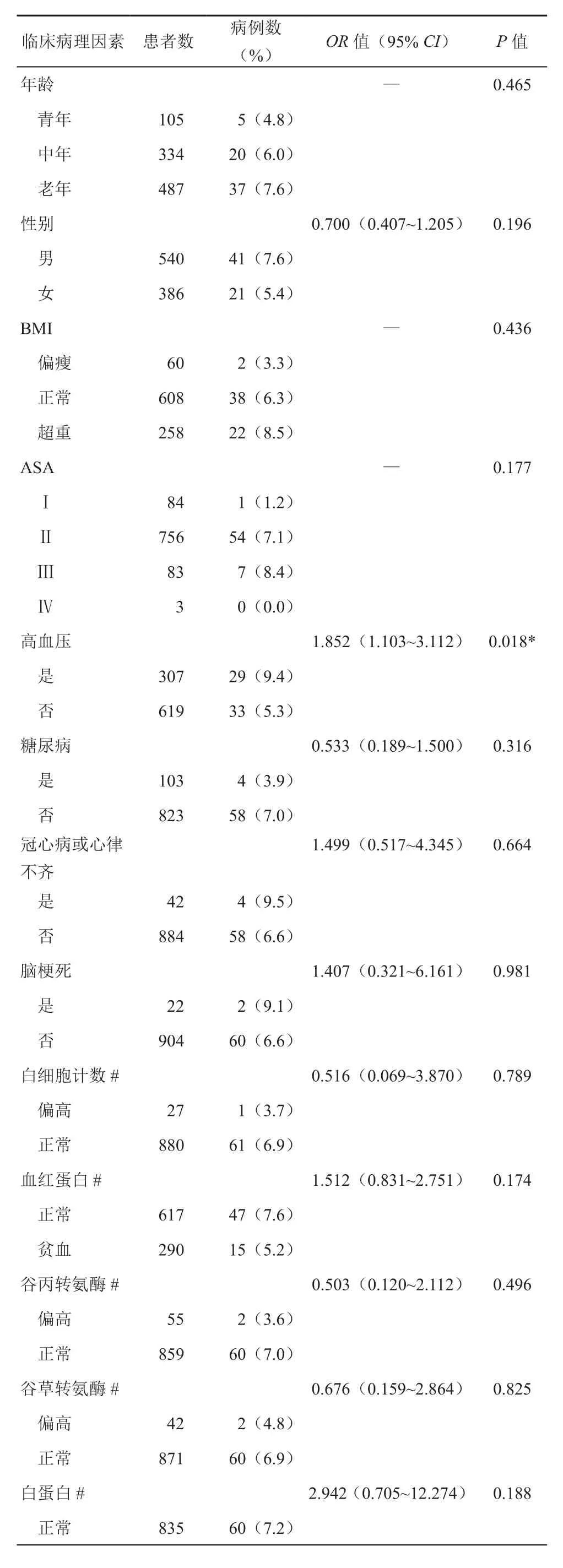
表2 吻合口漏危险因素的单因素分析

续表

表3 吻合口漏危险因素的多因素Logistic分析
二、结肠癌和直肠癌亚组AL的危险因素分析
结肠癌亚组中,左半结肠是结肠癌亚组AL的危险因素(OR=2.519,P=0.032)。直肠癌亚组中,单因素χ2检验显示高血压病史、腹腔镜手术和未预防性造口是AL的危险因素(OR=2.357,6.180,8.850;P=0.016,0.009,<0.001)。多因素Logistic分析显示这3个因素是直肠癌亚组AL独立的危险因素(OR=2.597,7.609,9.346;P=0.012,0.007,<0.001)见表4。

表4 直肠癌亚组吻合口漏危险因素的多因素Logistic分析
三、开腹手术和腹腔镜手术亚组AL的危险因素分析
腹腔镜手术亚组中,χ2检验显示高血压病史、未预防性造口、术中出血≥400 mL是AL的危险因素(OR=2.588,4.587,3.221;P=0.002,0.003,0.001);多因素Logistic分析显示这3个因素是AL独立的危险因素(OR=2.407,5.376,3.922;P=0.006,0.002,0.001),见表5。分析显示开腹手术亚组中无AL的危险因素。

表5 腹腔镜手术亚组吻合口漏危险因素的多因素Logistic分析
四、未预防性造口亚组和预防性造口亚组AL的危险因素分析
未预防性造口亚组中,高血压病史、术前未贫血、腹腔镜手术、手术时间 ≥ 3 h、术中出血 ≥400 mL、直肠癌是AL的危险因素(OR=1.916,1.988,2.031,1.762,2.026,1.954;P=0.017,0.032,0.016,0.038,0.033,0.014)。 多 因 素Logistic分析显示高血压病史、腹腔镜手术和直肠癌是AL独立的危险因素(OR=1.969,1.859,1.716;P=0.015,0.046,0.059),见表 6。分析显示预防性造口亚组无AL的危险因素。直肠癌未预防性造瘘患者中,高血压、腹腔镜手术和手术时间 ≥ 3 h是AL的危险因素(OR=2.460,6.242,2.315;P=0.019,0.011,0.033)。多因素Logistic分析显示高血压、腹腔镜手术和手术时间≥3 h是AL的独立危险因素(OR=2.796,7.346,2.287;P=0.012,0.008,0.046),见表7。
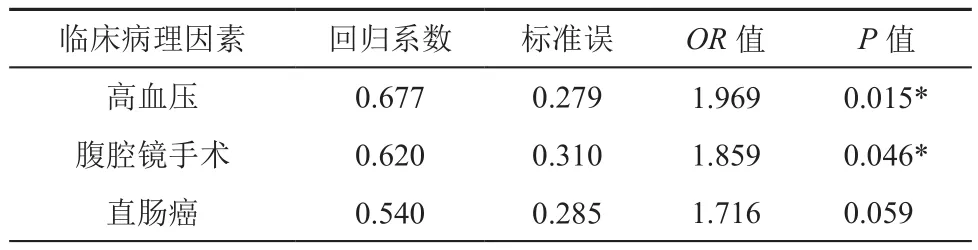
表6 未预防性造口亚组吻合口漏危险因素的多因素Logistic分析

表7 直肠癌未预防性造瘘亚组吻合口漏危险因素的多因素Logistic分析
讨 论
目前,外科手术仍然是治疗CRC的首选方案,而术后并发症影响患者的生存质量,是衡量手术成功与否的指标之一。据报道,CRC根治术后并发症的发生率为30.0%~40.2%,病死率为3.2%[4]。这些并发症包括胃肠道相关并发症、切口相关并发症,以及呼吸、心血管等多个系统的并发症[5]。这些并发症中,术后AL是CRC手术较严重的并发症之一,可引起腹盆腔感染、脓肿形成或永久性肠造口,如处理不当,不仅影响治疗效果,造成再次手术,甚至可能危及生命[6]。另外,有研究显示,发生AL时炎症因子水平升高,将刺激术中脱落的肿瘤细胞,增加局部复发风险[7]。据文献报道,CRC术后AL发病率差异很大,从3%到28%不等[8]。本研究治疗显示:AL的总体发生率为6.70%;结肠癌患者AL的发生率为6.2%,直肠癌患者AL的发生率为8.2%;开腹手术患者AL的发生率为4.5%,腹腔镜手术患者AL为8.2%;未预防性造口患者AL的发生率为8.3%,预防性造口患者AL的发生率为1.8%,与既往报道的数据一致。
AL的具体发生机制尚不明确,即使严格注意细节,确保术中无张力吻合、吻合血供良好、术前肠道空虚等,AL也经常在无任何危险因素的情况下发生,缺乏防控AL的有效措施。近十余年来,国内外许多学者研究评估了CRC术后并发症的危险因素,然而,由于各研究资料的人群组成不同,结论并不完全一致。这些危险因素归纳起来可分为患者因素和医疗因素两类。
患者因素包括性别、既往史、营养和炎症状态、术前放疗等。例如:Shen等[9]报道,老年患者术前肠梗阻、C反应蛋白≥20 mg/L是AL的独立危险因素;Makela等[10]报道,营养不良、术前体重降低、饮酒史是左半结直肠切除直肠吻合术后AL的危险因素;Law等[11]报道,男性是前低位全直肠系膜切除术后AL的危险因素;Kang等[12]报道,男性、术前体重降低和营养不良、电解质紊乱是直肠癌前切除术后AL的危险因素;Sparreboom等[13]报道,男性、直肠癌、BMI降低是CRC术后AL的危险因素;Bakker等[14]报道,男性、ASA高评是结肠癌术后AL的危险因素;邹科见等[15]的荟萃分析也显示,男性、新辅助化疗是腹腔镜直肠癌前切除术后AL的危险因素。本研究中,高血压病史是CRC术后AL的危险因素,特别是直肠癌、腹腔镜手术和未预防性造口亚组中AL的危险因素。目前,尚无文献报道高血压病史与CRC术后AL的相关性,推测可能与肿瘤坏死因子α(tumor necrosis factor α,TNF-α)有关,有研究提示,高血压患者TNF-α高于正常人[16],而TNF-α等炎症因子可预测AL[17]。本研究显示,左半结肠是结肠癌亚组AL的危险因素,推测可能与术中左结肠动脉是否保留相关。Kim等[18]和Yao等[19]的分析提示,结肠断端血供相对不足可能是AL的重要危险因素,而保留左结肠动脉是AL的保护性因素。
医疗因素方面,手术方式、预防性造口,术中吻合口张力、血供等细节,以及左结肠血管的保留、肛管放置等都可能是AL的危险因素。Shen等[9]报道,术中出血量≥400 mL是AL的危险因素。Makela等[10]报道,术中污染、手术时间长、多次输血是左半结直肠切除直肠吻合术后AL的危险因素。Law等[11]报道,未预防性造口是直肠癌AL的危险因素。Sparreboom等[13]报道,腹腔镜手术、急诊手术、未预防性造口是CRC术后AL的危险因素。Bakker等[14]报道广泛切除、急诊手术,以及横向切除、左结肠切除、次全切除等手术类型是结肠癌AL的独立危险因素,而预防性造口降低了AL的风险。但Kang等[12]的报道却显示,预防性造口是直肠癌前切除术后AL的危险因素,而腹腔镜手术可降低这一风险。邹科见等[15]报道,围手术期输血、低位直肠癌和切割闭合器钉匣数目≥3个是腹腔镜直肠癌AL的危险因素。本研究显示,腹腔镜手术、预防性造口是AL的独立危险因素。针对结肠、直肠部位和手术方式这一重要因素,本研究的亚组分型显示:腹腔镜手术是直肠癌亚组和未预防性造口亚组AL的危险因素,未预防性造口是直肠癌亚组和腹腔镜手术亚组AL的危险因素,而术中出血≥400 mL是腹腔镜手术亚组和未预防性造口亚组AL的危险因素。目前,腹腔镜手术已成为CRC手术的常规术式,大部分研究表明,腹腔镜手术患者术中出血少、输血率低、保肛率高、术后进食早、肠道功能恢复快、住院时间短,且术后包括AL等并发症的发生率及死亡率与开腹手术相比无差异[20-22],但也有研究显示腹腔镜手术是AL的危险因素[13]。目前为止,尚缺乏多中心的随机对照研究。预防性造口方面,部分随机对照研究和荟萃分析显示术中预防性造口可降低AL的发生[12,23-24],但这些研究缺乏对并发症及生活质量的长期观察。部分文献报道,对于高龄患者,高达50%的患者术后18个月仍未能还纳造口[25],因此预防性造口仍然存在一定争议。
本研究中,开腹手术、预防性造口亚组分析无AL的危险因素,考虑可能因为这两个亚组AL的发生率相对较低,阳性样本量稀少,统计学不能够做到准确的分析。此外,部分小样本的研究表明,早期和晚期AL是不同的研究对象[26-27]。近期的一项研究则表明:手术因素可导致术后吻合口裂开,是CRC术后早期AL的主要原因;而自身因素可能引起局部吻合口组织的延迟愈合,是导致晚期AL主要原因[13]。这一结果提示再进行CRC术后AL的研究时,应当区分早期和晚期AL,分析不同的危险因素。
综上所述,高血压病史、腹腔镜手术和未预防性造口是总体AL的独立危险因素。高血压病史是直肠癌、腹腔镜手术、未预防性造口患者AL的危险因素,腹腔镜手术是直肠癌、未预防性造口患者AL的危险因素,未预防性造口是直肠癌、腹腔镜手术患者AL的危险因素,而术中出血≥400 mL是腹腔镜手术、未预防性造口患者AL的危险因素,左半结肠是结肠癌患者AL的危险因素。因此,对于存在高血压病史、腹腔镜手术且未预防性造口的直肠癌,在治疗过程中需要密切关注、针对性预防,以期减少术后AL的发生。
