不同血肿清除术对高血压性脑出血患者的临床治疗效果与安全性比较
2020-03-08储亮周立平朱立平
储亮 周立平 朱立平
[摘要] 目的 探討开颅及神经内镜血中清除术对高血压性脑出血患者的治疗效果与安全性。 方法 选取2016~2019年间符合因高血压性脑出血行血中清除术患者共94例,通过手术方式的不同分为神经内镜组(n=43例)和开颅手术组(n=51例)。比较两组的手术时间、术中出血量、血肿清除率、住院时间以及各术后并发症发生率;通过酶联免疫吸附测定法检测血清MMP-9、CRP及IL-6含量,采用临床神经功能缺损程度量表(CNDS)及日常生活活动能力(ADL)评价术后康复状态。 结果 与开颅手术组相比较,神经内镜组在性别、年龄、体质量指数、出血量及出血部位等一般资料方面比较,差异均无统计学意义(P>0.05);神经内镜组的手术时间为(85.3±11.7)min、术中出血量为(105.9±13.6)mL及住院时间为(19.6±5.2)d,均显著低于开颅手术组的(128.0±16.4)min、(183.1±19.3)mL及(27.3±7.5)d,同时神经内镜组的血肿清除率为(86.5±11.5)%高于开颅手术组的(73.6±12.1)%,组间比较,差异均有统计学意义(P<0.05);术后两组MMP-9、CRP及IL-6均显著下降,神经内镜组MMP-9、CRP、IL-6分别为(72.0±4.6)μg/L、(21.9±3.6)μg/L、(7.3±3.0)mg/L显著低于开颅手术组的(79.3±4.9)μg/L、(29.4±3.3)μg/L、(12.6±3.6)mg/L,组间比较有显著差异(P<0.05);此外,两组患者的CNDS及ADL评分较术前好转,神经内镜组CNDS评分为(24.5±3.7)分、ADL评分为(57.7±14.5)分均优于开颅手术组的(32.0±4.0)分、(46.3±13.4)分,两者比较,差异有统计学意义(P<0.05);在术后各并发症发生率上,两组无统计学差异(P>0.05),但神经内镜组的并发症总发生率9.30%(4/43)低于开颅手术组的23.53%(12/51),差异有统计学意义(P<0.05)。 结论 神经内镜下血肿清除术相比于开颅血肿清除术治疗高血压性脑出血患者具有手术时间短、术中出血少、住院时间较短,血肿清除率高和术后康复快等优点,并可显著降低血清炎症指标及术后并发症发生率,具有较高的临床价值。
[关键词] 血肿清除术;神经内镜;治疗效果;安全性
[中图分类号] R473.74 [文献标识码] B [文章编号] 1673-9701(2020)34-0072-04
[Abstract] Objective To investigate the therapeutic efficacy and safety of craniotomy and neuro-endoscopic hematoma evacuation operations for patients with hypertensive intracerebral hemorrhage. Methods A total of 94 patients with hypertensive intracerebral hemorrhage from 2016 to 2019 were selected and divided into the neuro-endoscope group(n=43) and the craniotomy group(n=51). The operation time, intraoperative hemorrhage, hematoma evacuation rate, hospitalization time and the incidence of postoperative complications were compared between the two groups. The contents of serum MMP-9, CRP and IL-6 were detected by enzyme-linked immunosorbent assay, and the postoperative rehabilitation status was evaluated by clinical neurological deficit scale(CNDS) and activities of daily living(ADL). Results Compared with the craniotomy group, there were no statistically significant differences in gender, age, body mass index, hemorrhage volume and hemorrhage location in the neuro-endoscope group(P>0.05). Operation time was(85.3±11.7) minutes, intraoperative hemorrhage volume was(105.9±13.6) ml and hospitalization time was(19.6±5.2) days in the neuro-endoscope group were significantly lower than(128.0±16.4) min, (183.1±19.3) ml and(27.3±7.5) days in the craniotomy group, respectively. At the same time, the hematoma clearance rate in the neuro-endoscope group was(86.5±11.5)%, which was higher than(73.6±12.1)% in the craniotomy group, and the difference between the two groups was statistically significant(P<0.05). Meanwhile, the levels of MMP-9, CRP and IL-6 in the neuro-endoscope group were(72.0±4.6) μg/L, (21.9±3.6) μg/L and(7.3±3.0) mg/L, which were significantly lower than(79.3±4.9) μg/L、(29.4±3.3) μg/L、(12.6±3.6) mg/L in the craniotomy group, with significant differences between the two groups(P<0.05). In addition, the scores of CNDS and ADL in the two groups of patients were better than those before operation. The scores of CNDS and ADL in the neuro-endoscope group were(24.5±3.7) and(57.7±14.5), which were better than(32±4.0) and(46.3±13.4) in the craniotomy group, with significant differences(P<0.05). There was no statistical difference in the incidence of postoperative complications between the two groups(P>0.05). However, the total incidence of complications in the neuro-endoscope group was 9.30%(4/43), which was lower than 23.53%(12/51) in the craniotomy group, with statistically significant difference(P<0.05). Conclusion Compared with craniotomy hematoma evacuation, neuro-endoscopic hematoma evacuation has the advantages of shorter operation time, less intraoperative hemorrhage, shorter hospitalization time, higher hematoma clearance rate and faster postoperative rehabilitation, and can significantly reduce serum inflammation index and postoperative complication rate, which is worthy of higher clinical value.
[Key words] Hematoma evacuation; Neuro-endoscopy; Therapeutic efficacy; Safety
高血压性脑出血是高血压病最为严重的并发症之一,常发生于50岁以上的中老年人[1],长时间较高的血压导致脑部小动脉发生病理性变化,在受寒、劳累、情绪剧变等因素作用下导致血压骤升,发生病理性改变的小血管破裂从而引发出血[2]。高血压性脑出血的治疗方式主要有内科治疗和外科治疗,外科治疗包括开颅手术、脑室引流术、神经内镜微创手术[3-4]。近年来,神经内镜血肿清除术因创伤更小、效果更好,应用越来越广泛。本研究通过对比神经内镜及开颅血肿清除术的疗效和安全性,现报道如下。
1 资料与方法
1.1 一般资料
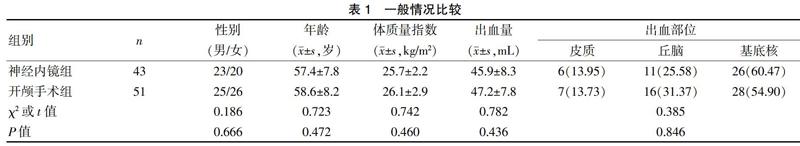
选取2016~2019年符合因高血压性脑出血行血中清除术患者共94例,通过手术方式的不同分为神经内镜组和开颅手术组。两组患者性别、年龄、体质量指数、出血量及出血部位等一般资料比较,差异无统计学意义(P>0.05),见表1。纳入标准[5]:①符合高血压性脑出血诊断标准[6];②首次发病;排除标准[5]:①其他原因导致脑出血者;②凝血功能障碍者;③存在严重的器官功能不全者。本研究经院伦理委员会审核批准,入组人群同意本研究,均签署知情同意书。
1.2 手术方式
所有患者均实施气管插管,并予以全身麻醉,密切进行心电监护。术前均行常规体征检测和头颅CT检查。
开颅血肿清除术:患者取俯卧位,全身麻醉后,根据术前头颅CT定位,避开重要血管区和功能区,选血肿离头皮最近处,做一约5 cm直切口或马蹄形切口,星状切开硬膜,钻孔,使用铣刀开一小骨窗。通过脑穿刺针确认血肿位置,于显微镜下沿穿刺针方向进入血肿内部,清除血肿,以双极电凝彻底止血后,血肿腔放置引流管,常规关颅。一般于术后3~7 d拔除血肿腔引流管。
神经内镜血肿清除术:患者全身麻醉后,经术前头颅CT定位,确认出血点及血肿量集中位置,对血肿中心近处的颅骨内板作孔洞,避免皮质重要功能区。确定钻孔位置后,以骨孔为中心,做一长约4 cm直切口,钻一直径2 cm的骨孔。悬吊和十字形切开硬膜,双极电凝局部脑组织,并适当切开。采用一次性脑穿刺沿套管,在CT提示下进行穿刺。拔出穿刺套管内芯,并留置薄壁外套管,建立微创手术通道。通过脑穿刺外套管,在0°和30°内镜直视下清除脑内血肿,生理盐水冲洗至无活动性出血后,经脑穿刺套管对血肿腔内壁覆盖止血纱布,留置血肿腔外引流管。最后,退出穿刺外套管,取明胶海绵填充骨孔,缝合皮肤,包扎。血肿腔引流管一般留置3~5 d后拔除。
1.3 观察指标及评价标准
①血清学检查:分别于治疗前、治疗后1个月采取两组患者静脉血5 mL,采用离心机(Sorvall ST 16,Thermo Fisher,美国),4℃,3000 r/min,离心10 min,吸取上清液。使用人MMP-9 ELISA试剂盒(R&D Systems公司,美国)、人CRP试剂盒(R&D Systems公司,美国)及人 IL-6 ELISA试剂盒(R&D Systems公司,美国)对MMP-9、CRP及IL-6的含量进行定量检测。②CNDS评分:采用神经功能缺损程度量表(CNDS)[7]评定患者的神经功能缺损程度,包括意识、水平凝视功能、面瘫、语言、上肢肌力、手肌力、下肢肌力、步行能力8项内容,其中意识0~9分、凝视0~4分、面瘫0~2分、语言0~6分、上肢肌力0~6分、手肌力0~6分、下肢肌力0~6分、步行能力0~6分。总分45分,分数越高说明患者神经功能缺损程度越大。ADL评分:采用改良Barthel指数评定患者的日常生活活动能力(ADL),包括进食、床椅转移、个人卫生、用厕、洗澡、步行、穿衣、大便控制、小便控制、上下楼梯等10项内容,将每个项目分为1~5级,分值为15、12、8、3、0;10、8、5、2、0;5、4、3、1、0。總分100分,分数越高表示功能越好[8]。量表评估:参加量表评估的两名主治医师于研究前3个月接受系统的培训,于研究开始时进行一致性评价(Kappa值=0.88),一致性较好。由这两名主治医师于术前及术后3个月对两组患者ADL及CNDS进行评估。数据取两位医师评分的平均分。③记录手术时间、术中出血量、住院时间及血肿清除率。④观察并记录两组并发症的发生情况(颅内感染、肺部感染、再出血等),比较两组患者总并发症发生率。
1.4 统计学处理
应用SPSS 18.0统计学软件。计量资料均符合正态分布,年龄、体质量指数、术中出血量、外周血中MMP-9、CRP及IL-6的含量、ADL、CNDS评分以均数±标准差(x±s)来表示 两组间差异比较采用t检验;计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
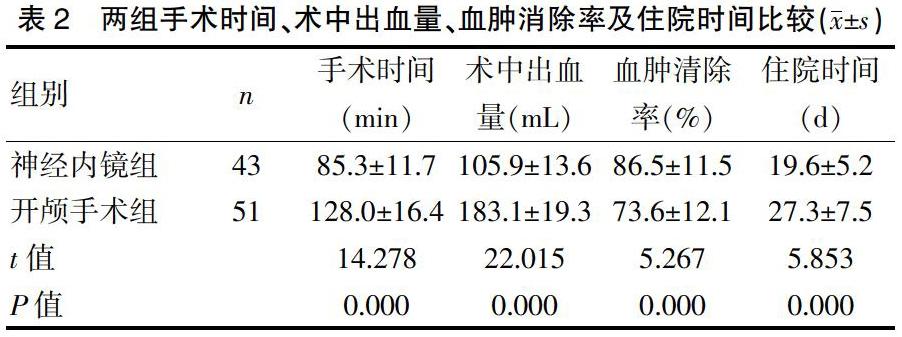
2.1 两组手术时间、术中出血量、血肿消除率及住院时间比较
神经内镜组在手术时间(t=14.278,P=0.000)、术中出血量(t=22.015,P=0.000)及住院时间(t=5.853,P=0.000)显著低于开颅手术组,血肿清除率(t=5.267,P=0.000)显著高于开颅手术组。见表2。
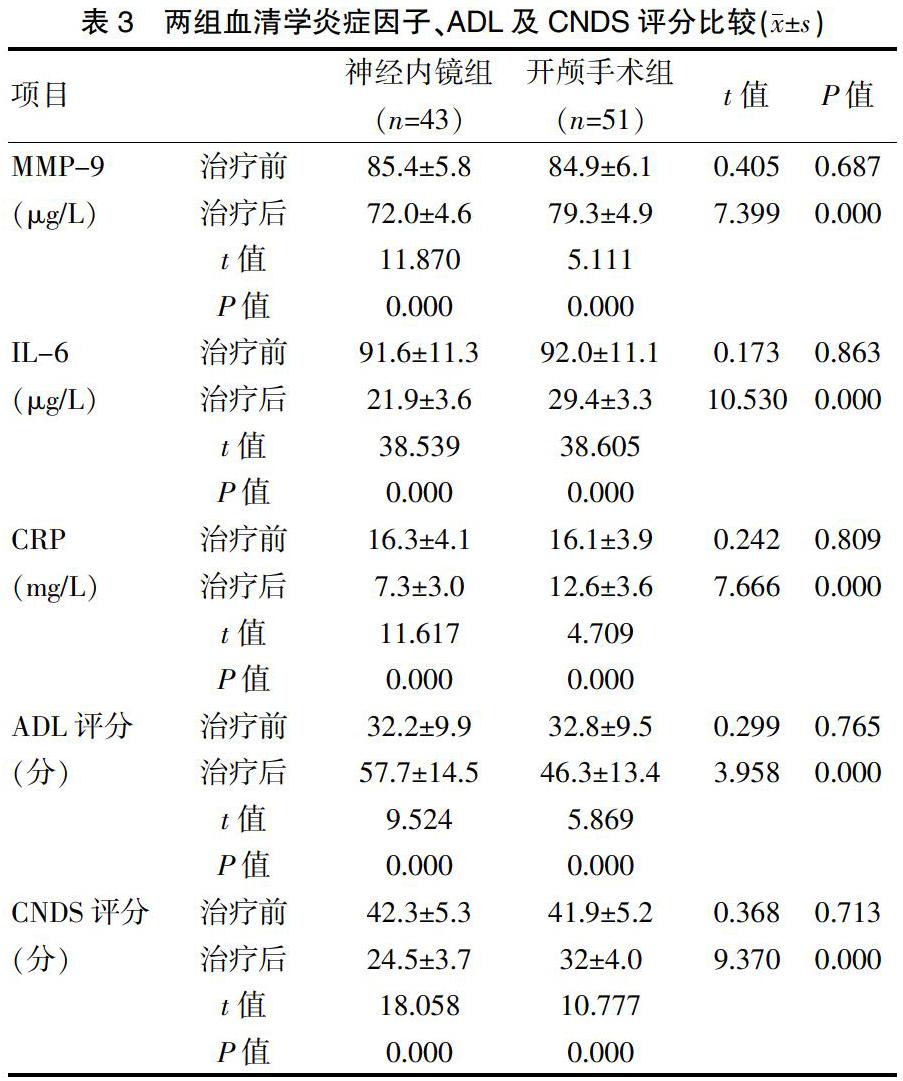
2.2 两组血清学炎症因子、ADL及CNDS评分比较
术后两组MMP-9、CRP及IL-6均显著下降(P<0.05),同时神经内镜组显著低于开颅手术组(P<0.05),此外CNDS及ADL评分较术前两组患者均好转(P<0.05),神经内镜组优于开颅手术组(P<0.05)。见表3。
2.3 两组各并发症比较
在术后各并发症发生率方面,两组比较,差异无统计学意义(P>0.05),但两组并发症总发生率比较,差异有统计学意义(P<0.05)。见表4。
3 讨论
高血压性脑出血是临床较为常见的严重疾病,该病的发病率逐年上升[9],具有高致残率、高致死率等特点[10]。因血肿占位,血肿局部将产生如补体、细胞因子等多种炎症因子,对脑实质产生继发性的损害,血肿越大及压迫时间越长对周围組织的损伤也越大[11-12]。因此快速高效地清除血肿,缓解血肿对脑实质的压迫,减少炎症因子的释放是治疗的根本方式[13]。通过血肿清除术可有效改善血肿压迫情况,使患者局部供血得到恢复[14]。传统的开颅血肿清除术创伤大、手术时间长、出血多,且术后并发症多;而神经内镜微创手术具有创伤小、出血少、手术时间短等特点,能减少机体损伤,促进患者预后恢复。因此,本研究分析比较两种不同术式治疗高血压脑出血的临床效果与完全性。
本研究结果显示,神经内镜组具有更短的手术时间和住院时间、更少的术中出血量和更高血肿清除率,同时,神经内镜组CNDS及ADL评分明显好于开颅手术组,此外在术后各并发症发生率方面,两组无明显差异,但在并发症总发生率低于开颅组,此研究与Liu等[15]一致。表明随着微创手术的普及和技术的提高,相对于开颅血肿清除术,神经内镜血肿清除术具有更小的手术创伤,能更快更彻底地清除血肿,缩短手术时间,减少术中出血量,可加快患者术后康复,减少住院时间;此外,该术式具有创口小、组织暴露时间短、术后恢复快及安全性高等优势,能显著降低并发症的发生率,神经内镜微创手术治疗患者可降低术后发生颅内感染、肺部感染和再出血的风险,以此能降低死亡率,提高生活质量,延长生存时间。MMP-9可降解神经细胞外基质,对血脑屏障产生损伤,并对脑出血后血管源性脑水肿的发生起到恶化效应[16]。CRP是一种急性蛋白,在组织损伤时可急剧上升[17]。IL-6是活化T细胞及成纤维细胞分泌的淋巴,参与集体炎性反应,常可反映机体炎性损伤状况[16]。本研究结果显示,两组患者MMP-9、CRP和IL-6术后均下降,神经内镜组患者的下降幅度高于开颅手术组,表明神经内镜血肿清除术在内镜直视下能彻底清除脑内血肿,可通过较高的血肿清除率快速降低颅内压,并减少对脑实质的损伤、改善患者神经功能,显著减少炎症因子的释放,有助于降低患者术后并发症的发生率,促进患者术后的康复。
综上所述,本研究通过比较不同血肿清除术的手术相关指标、炎症因子及术后康复相关评分与高血压性脑出血患者的临床资料。相比于开颅血肿清除术,神经内镜血肿清除术具有手术创伤小、血肿清除率高等特点,并可显著降低血清中炎症因子的水平,同时减少术后并发症的发生率,从而加速患者术后的康复,值得在临床上推广。
[参考文献]
[1] 李海蒙,周广平,倪春明,等. 神经内镜下与显微镜下手术治疗重症高血压性基底节区出血的疗效比较[J]. 中国临床神经外科杂志,2019,24(1):42-43.
[2] Sun S,Li Y,Zhang H,et al. Neuroendoscopic Surgery versus Craniotomy for Supratentorial Hypertensive Intracerebral Hemorrhage:A Systematic Review and Meta-Analysis[J]. World Neurosurg,2020,134:477-488.
[3] de Oliveira Manoel A L. Surgery for spontaneous intracerebral hemorrhage[J]. Critical Care,2020,24(1):12.
[4] 陈晓雷,徐兴华,张家墅. 高血压脑出血外科手术治疗[J].中国现代神经疾病杂志,2018,18(12):845-849.
[5] 裴云龙,王宏利. 神经内镜微创术与微创钻孔引流术治疗高血压脑出血的临床效果与安全性分析[J].中国内镜杂志,2019,25(4):37-42.
[6] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组. 中国脑出血诊治指南(2014)[J]. 中华神经科杂志,2015,48(6):435-444.
[7] 全国第四届脑血管病学术会议. 脑卒中患者临床神经功能缺损程度评分标准(1995)[J]. 中华神经科杂志,1996,29(6) :381-382.
[8] 周海燕,陈多妹,王陈军. 改良Barthel指数评定量表在脑卒中患者中的应用及影响效果分析[J]. 中国药物与临床,2018,18(12):2259-2261.
[9] Ziai W C,Thompson C B,Mayo S,et al. Intracranial Hypertension and Cerebral Perfusion Pressure Insults in Adult Hypertensive Intraventricular Hemorrhage[J]. Critical Care Medicine,2019,47(8):1125-1134.
[10] 叶建忠,张宏伟,王守利,等. 老年高血压脑出血患者神经内镜下血肿清除术与小骨窗开颅血肿清除术的临床疗效[J]. 中华老年心脑血管病杂志,2019,21(5):530-533.
[11] Zhao XH,Zhang SZ,Feng J,et al. Efficacy of neuroendoscopic surgery versus craniotomy for supratentorial hypertensive intracerebral hemorrhage: A meta-analysis of randomized controlled trials[J]. Brain and Behavior,2019, 9(12):23.
[12] 肖涛,万娟,蒋文武. 幕上高血压脑出血患者神经内镜微创手术与开颅手术的疗效对比研究[J]. 中国脑血管病杂志,2019,16(9):456-460.
[13] Sun G,Li X,Chen X,et al. Comparison of keyhole endoscopy and craniotomy for the treatment of patients with hypertensive cerebral hemorrhage[J]. Medicine,2019,98(2):e14123.
[14] 刘雪平,李东玲. 神经内镜下微创血肿清除术对高血压脑出血的治疗效果[J]. 河南医学研究,2019,28(1):50-51.
[15] Liu X,Zhang P,Guo C,et al. Effect of rehabilitation therapy and nursing intervention on postoperative recovery of patients with hypertensive intracerebral hemorrhage[J]. Experimental and Therapeutic Medicine,2019, 17(6):4598-4604.
[16] 成之奇,邓朋,刘华. 微创颅内血肿清除术对神经细胞损伤因子及血清炎症因子的影响[J]. 基因组学与应用生物学,2019,38(2):871-875.
[17] 叶建忠,张宏伟,王守利,等. 神经内镜下与开颅血肿清除术对老年高血压性脑出血疗效的对比研究[J]. 中华老年心脑血管病杂志,2019,21(7):733-736.
(收稿日期:2020-05-11)
