机器人与开腹胰十二指肠切除术治疗壶腹周围癌的近期疗效对比分析
2020-02-24朱洪银崔王平张昕宁魏志刚
朱洪银,崔王平,张昕宁,董 烨,魏志刚
(1.山西医科大学研究生学院,山西 太原,030001;2.山西医科大学第一医院)
自1938年Whillp报道首例胰十二指肠切除术(pancreaticoduodenectomy,PD)以来[1],PD已成为胰腺外科最具挑战的手术,涉及多脏器联合切除及多个消化道重建,范围广,创伤大,操作复杂。随着我国腹腔镜设备与器械的普及,腹腔镜胰十二指肠切除术(laparoscopic pancreaticoduodenectomy,LPD)在我国已成为壶腹部周围癌的常规术式。2000年美国FDA批准达芬奇手术机器人用于临床,2003年达芬奇机器人首次用于PD,随着机器人的发展,机器人胰十二指肠切除术(robotic pancreaticoduodenectomy,RPD)成为LPD的潜在替代方案[2]。近年,我国也有越来越多的临床中心开展了RPD并报道了其疗效。本研究现回顾性对比分析OPD与RPD的近期临床疗效,将其结果报道如下。
1 资料与方法
1.1 临床资料 回顾分析2015年1月至2018年12月山西医科大学第一医院为63例患者行PD的临床资料,其中男45例,女18例,27~79岁,平均(57.25±11.38)岁,根据手术方式分为RPD组(n=28)与OPD组(n=35)。两组患者性别、年龄、BMI、术前胆红素、白蛋白、CA19-9及术后病理差异无统计学意义(P>0.05),两组患者均无上腹部手术史,具有可比性,见表1。本研究已获得本机构伦理委员会批准,患者及其家属均获得知情同意。
1.2 纳入与排除标准 纳入标准:(1)病例资料完整,随访数据有效;(2)术前影像学及术后病理学检查均诊断为壶腹部周围良性或低度恶性肿瘤及处于T1、T2期的早期胰头癌,胆总管下段癌,十二指肠癌;(3)无肠系膜上血管、门静脉、下腔静脉等侵犯,无需行联合血管和(或)器官切除术;(4)无远处转移;(5)一般情况良好,ASA分级Ⅰ、Ⅱ级,可耐受手术。排除标准:(1)无法切除的肿瘤或有远处转移;(2)心肺功能无法耐受手术;(3)术中探查见肿瘤远处转移仅行姑息性手术治疗。
1.3 手术方法
1.3.1 RPD组 RPD采用达芬奇机器人Si手术系统(da Vinci Si Surgical System,Intuitive Surgical,Sunnyvale,CA),主要手术设备均使用达芬奇专用配套设备。具体手术过程:采用静吸复合麻醉,患者取头高脚低位。常规消毒铺巾。建立气腹,Trocar布局以手术部位为中心呈扇形展开,为避免机械臂相互干扰,每个戳卡间距不小于8 cm(图1):脐下方为12 mm观察孔,脐左下方为12 mm Trocar辅助操作孔,其余为8 mm机器人1、2、3号机械臂操作孔。首先探查腹腔,排除肝脏、胃、大网膜、肠系膜及盆腔等转移灶,明确肿瘤可切除性。手术入路采用“G”形路径[3](图2),以胰头为中心,按照左上→右上→右下→左下→中心顺序切除标本,同时对周围淋巴结进行清扫:(1)离断远端胃的系膜与韧带,用切割闭合器距幽门2~3 cm的胃窦处离断胃;(2)游离肝总动脉与周围组织并悬吊,显露胃十二指肠动脉,结扎并切断;(3)逆行切除胆囊,显露胆总管;(4)建立Kocher切口,充分游离十二指肠;(5)游离空肠,并于距Treitz韧带远端约15 cm处切断;(6)确定并游离肠系膜上静脉后游离、切断胰颈部,切除钩突及其系膜;(7)切断肝总管,近端用腔镜下血管夹夹闭,远端用丝线结扎。完整切除标本。按胰肠、胆肠、胃肠的顺序行Child法重建消化道。胰肠吻合采用“双U”三步法(图3):第一步:在胰管两侧贯穿胰腺腹背侧与空肠浆肌层进行两个垂直U行缝合,使部分空肠插入胰腺后面与胰腺后壁紧密贴合。第二步:将胰管6点、12点方向及其旁边的胰腺组织贯穿与切开的空肠全层做两个纵向U行缝合。第三步:置入胰腺支撑管后将胰管前壁及其前面的胰腺组织与空肠全层间断缝合3针,一起收紧打结。对较大胰腺的裸露断面可适当间断缝合加固,检测胰肠吻合的质量,完成胰肠吻合。胆肠吻合口在胰肠吻合口远端约10 cm处完成,胃肠吻合口在胰肠吻合口远端约50 cm处连续缝合。冲洗腹腔确认各个吻合口无渗液,常规于胰肠吻合口前、胰肠吻合口后放置腹腔引流管,关腹,完成手术。

图1 Trocar布局
1.3.2 OPD组 麻醉后,患者取仰卧位,消毒铺单,经右侧旁正中做15 cm切口,依次切开腹壁各层。手术入路及消化道重建方法同RPD。最后用蒸馏水及温盐水冲洗腹腔,常规放置两根腹腔引流管,逐层关腹,结束手术。
1.4 观察指标 记录患者术前一般资料信息,包括年龄、性别、BMI;观察指标包括手术时间、胰肠吻合时间、术中出血量、是否输血、进流食时间、腹腔引流管拔除时间、并发症(包括胰瘘、胆漏、胃排空障碍、出血、腹腔感染、再次手术)、术后病理、术后住院时间、术后30 d死亡率等。胰瘘的诊断符合2016年国际胰瘘研究组标准[4]。其余术后并发症诊断采用中华医学会外科学分会胰腺外科学组的胰腺术后外科常见并发症诊治及预防的专家共识[5]。

2 结 果
2.1 手术相关指标 RPD组28例,切除与吻合操作均由机器人完成,无中转开腹病例,OPD组35例,两组均由同一团队施术,手术均顺利完成。术中相关情况见表2。OPD组手术时间优于RPD组(P=0.001)。RPD组术中出血量低于OPD组(P=0.001),RPD组中7例输血,OPD组27例,两组差异有统计学意义(P<0.001)。
2.2 术后并发症 RPD组中1例发生腹腔感染,OPD组发生2例(P=1.000),腹腔感染多发生于C级胰瘘或胆漏时,及时经引流管冲洗,或引流管已拔除的再次经皮置管引流,同时予以抗生素抗感染治疗后好转。RPD组3例发生胃排空延迟,OPD组发生6例(P=0.717),经抑酸、促胃动力药,予以肠内营养后逐渐恢复。RPD组发生1例胆漏,OPD组2例(P=1.000),RPD组中1例胆漏再次行胆肠吻合术后好转,其余胆漏在及时积极保守治疗后缓解。两组在腹腔感染、胃排空延迟、胆漏、总体并发症发生率差异无统计学意义。两组胰瘘发生率(10.7% vs. 14.3%,P=0.723)差异亦无统计学意义,RPD组发生6例生化漏、2例B级胰瘘,无C级胰瘘发生;OPD组发生8例生化漏、3例B级胰瘘、2例C级胰瘘,B级胰瘘患者未出现明显临床症状,因具体情况逐渐退出腹腔引流管,拔管时间稍有延长,C级胰瘘患者再次手术行胰肠吻合,术后充分引流后带管出院,其中1例C级胰瘘患者同时并发腹腔感染、腹腔内出血、消化道出血,最终因家属放弃治疗后自动离院。
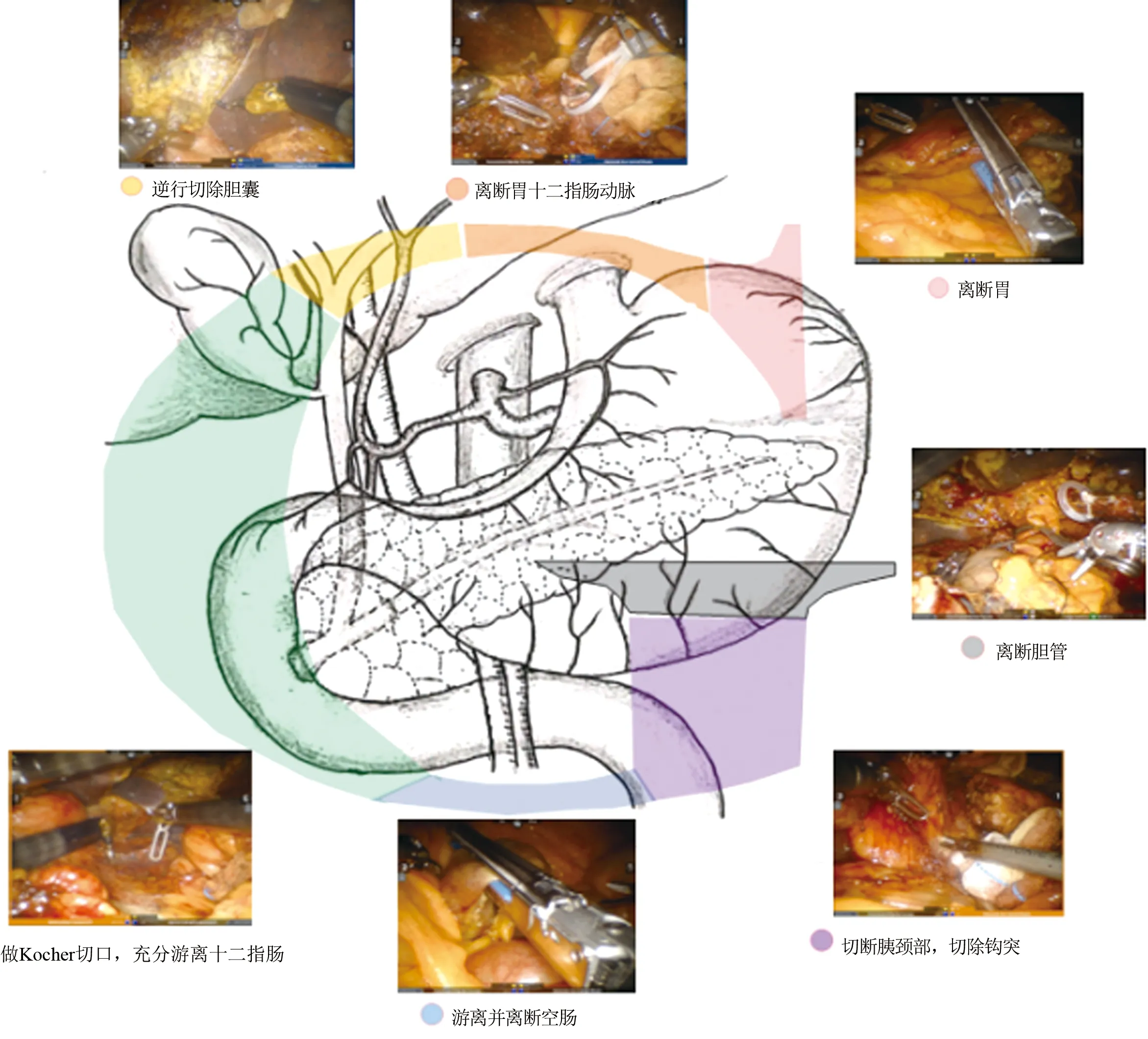
图2 机器人胰十二指肠切除“G”形手术路线示意图
2.3 术后恢复情况 两组患者术中均常规放置两根腹腔引流管,部分B级、C级胰瘘患者腹腔引流管于离院后再次复查时拔除,RPD组引流管拔除时间平均(10.86±3.56)d,OPD组平均(12.69±5.05)d,两组差异无统计学意义(P=0.110)。RPD组平均住院(13.96±2.71)d,短于OPD组的(18.20±8.72)d,差异有统计学意义(P=0.016)。

表2 两组患者手术情况的比较
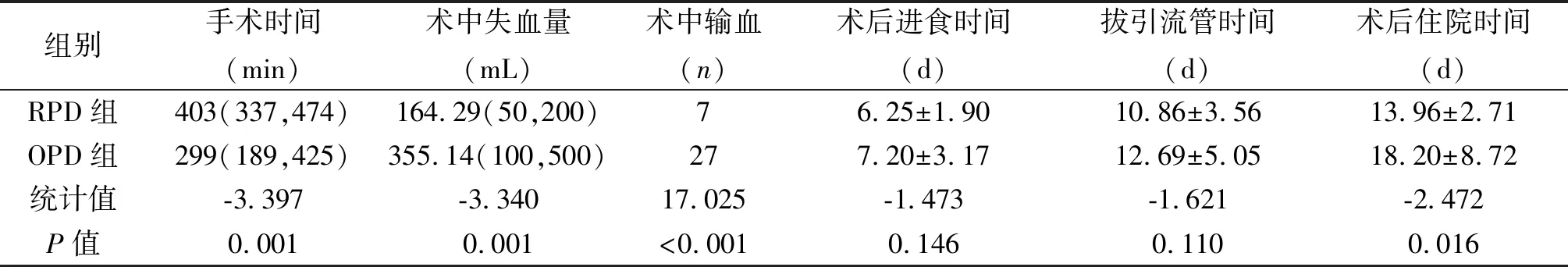
组别手术时间(min)术中失血量(mL)术中输血(n)术后进食时间(d)拔引流管时间(d)术后住院时间(d)RPD组403(337,474)164.29(50,200)76.25±1.9010.86±3.5613.96±2.71OPD组299(189,425)355.14(100,500)277.20±3.1712.69±5.0518.20±8.72统计值-3.397-3.34017.025-1.473-1.621-2.472P值0.0010.001<0.0010.1460.1100.016
续表2
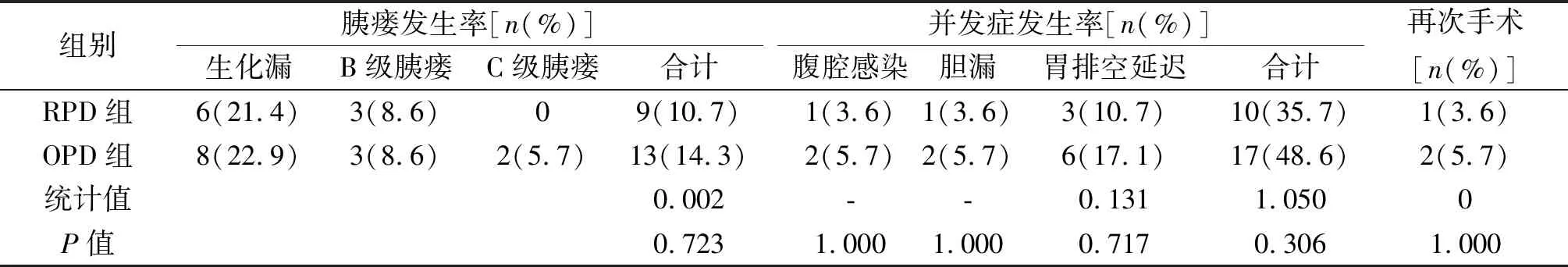
组别胰瘘发生率[n(%)]生化漏B级胰瘘C级胰瘘合计并发症发生率[n(%)]腹腔感染胆漏胃排空延迟合计再次手术[n(%)]RPD组6(21.4)3(8.6)09(10.7)1(3.6)1(3.6)3(10.7) 10(35.7)1(3.6)OPD组8(22.9)3(8.6)2(5.7)13(14.3)2(5.7)2(5.7)6(17.1)17(48.6)2(5.7)统计值0.002--0.1311.0500P值0.7231.0001.0000.7170.3061.000
3 讨 论
本回顾性研究所施行的机器人手术均由达芬奇机器人Si手术系统完成。达芬奇机器人手术系统具有可放大10~15倍的高清三维手术视野及多维视角,具有多个活动自由的仿真手腕,自动滤除人手的颤动,从而使缝合时进针、出针更准确迅速,避免胰腺实质受损及各种误伤[6]。这可能有助于降低术后胰瘘发生率,从而减少术后出血、感染等其他并发症。Rosemurgy等[7]报道了RPD在适合的患者中的安全性与可行性;但达芬奇机器人手术系统设备昂贵,缺乏触觉感应[8],在我国开展尚较少[9]。
本研究中,RPD组手术时间[403(337,474)min vs. 299(189,425)min]较OPD组长,但RPD组术中出血量[164.29(50,200)mL vs. 355.14(100,500)mL]少于OPD组,而且RPD组术中输血率(25% vs. 77.1%)更低,差异有统计学意义(P<0.05)。RPD组手术时间包括了连接机器人系统与设备的时间,这可能是手术时间较长的部分原因,这与Chalikonda等[10]的研究结果一致。RPD组术中出血更少可能与机器人的高清视野、多维视角相关,提高了细微结构、解剖层次的辨识度,显著减少了对血管、组织的损伤,可及时控制出血。PD涉及多器官切除及多个消化道重建,且胰腺位置深在,施行OPD时,容易造成较RPD更多的出血。
本研究采用的手术入路为“G”形路径[3],按“围绕中心,先易后难,先处理小血管,后处理大血管”的手术原则。操作步骤紧密衔接,减少了多余操作。“G”形切除顺序可明显减少钳夹搬动肠管及相关组织的次数,较为合理,也遵循无瘤原则,切除过程不触碰肿瘤,减轻了腹腔侵扰。胰腺钩突一直是胰腺切除的难点,需将包膜完整切除,还需注意避免损伤肠系膜血管。此路径钩突部的切除放在最后,暴露效果较好,便于术者把握整体情况,降低了操作难度。“G”形路径对血管的处理也明显减少了术中出血,降低了因失血带来的术中输血率。
Marino等的研究表明,与OPD相比,虽然RPD手术时间更长,但可减少术中出血量,缩短住院时间,有效减少术后并发症的发生[11]。本研究结果显示,虽然两组在胰瘘、胆漏、腹腔感染、胃排空延迟等术后并发症发生率方面差异无统计学意义,但RPD组的结果优于OPD组,这可能因该回顾性研究病例纳入较少、存在选择偏倚等,需更大规模的随机对照多中心试验进一步评价。有学者报道,RPD是有学习曲线的[12],由于机器人能提供更快、更容易的吻合操作,约40例后外科医师的操作时间、术后并发症发生率会得到进一步提升,这对于初学者掌握RPD也会更容易一些。
RPD组与OPD组总体并发症发生率分别为35.7%与48.6%,胰瘘发生率为10.7%与14.3%,与最近的一项Mate分析[13]报道的29%~68%的并发症发生率、6%~38%的胰瘘发生率是相符的,该Mate分析还表明在机器人的优势下,RPD较OPD胰瘘发生率更低;但有的研究表明[14-15],RPD并不能减少术后胰瘘的发生,这存在争议。本研究中,两组胰瘘发生率差异无统计学意义,原因可能是两组均采用“双U”三步法胰肠吻合。“双U”三步法是本团队创新的一种胰肠吻合方法,不管是开腹手术抑或腹腔镜手术、机器人手术均适合,术中常规于胰肠吻合口前、后放置两根腹腔引流管,可及时发现胰瘘,并采取相应措施。大部分经过改良的胰肠吻合方式因实验设计缺陷或样本量较少,结果受到质疑,但“双U”三步法应用于临床已较为成熟,反馈出良好效果。“双U”三步法中“双U”的结合共同构成胰肠吻合口的后壁,操作简便,安全可靠,不仅降低了操作难度,而且降低了因胰瘘造成严重并发症的风险,对于胰腺质地软及胰管直径小的患者也可采用此法。虽然两组术后并发症发生率差异无统计学意义,但RPD组整体是低于OPD组的,这可能也对住院时间有一定影响。RPD组住院时间[(13.96±2.71)d vs. (18.20±8.72)d]短于OPD组,差异有统计学意义(P<0.05),这可能与术后并发症发生率有关外,还与机器人手术康复快有关。
RPD组中无一例中转开腹,这与术前患者的准确评估、选择,团队之间的默契配合有关。RPD术中难以控制的出血是中转开腹的主要原因。Chen等[14]的研究表明,机器人系统在血管切除与重建方面具有明显优势,减少了中转开腹的可能。对于新技术、新方法,选择合适的病例,由易到难,稳步推进很有必要[8]。胰瘘是PD 最常见也是最严重的术后并发症,有临床意义的胰瘘(B级、C级)可引起一系列的并发症,如腹腔感染、腹腔出血、再次手术,甚至死亡[13]。本研究中死亡率低于其他报道(3%)[16]。
患者的选择对RPD很重要,无腹部手术史、一般身体情况好、术前影像学评估无明显的血管侵犯、和(或)切除范围未超过预期时才可考虑行RPD。但随着更多RPD的开展,术者技术也会越来越成熟,RPD的适用范围也在进一步扩大。现有观点认为[17-18],对于交界可切除甚至是不可切除的肿瘤,可于围手术期进行新辅助治疗使其降期,获得手术机会,增加R0切除率,也能减少并发症的发生。虽然对于新辅助治疗仍缺乏高级别循证医学证据,仍存在一定争议,但这可能给RPD带来挑战的同时更能突显其优势。本研究未涉及联合其他脏器或血管的切除与重建,但已有RPD联合肝脏切除,联合门静脉切除后重建的报道[19]。Chen等[14]证实了机器人辅助血管重建在PD中的有效性与安全性,应用机器人手术技术可行>5 cm的门静脉节段切除与人工血管重建。然而对于有血管侵犯或其他器官转移时选择RPD是否会导致肿瘤的腹腔种植、是否符合无瘤原则值得进一步思考。
部分术者将机器人在PD中的应用仅是作为辅助腹腔镜手术中的切除操作,但由于机器人手术系统的灵巧性,在缝合方面较腹腔镜有了进一步提高,对消化道重建也具有优势[15]。达芬奇手术系统提高了腹腔镜手术的灵活性,其放大的3D高清图像、多维的视角及器械大范围的灵活运动对解剖吻合时的精细操作也具有重要意义[20]。随着微创外科的发展及外科医师技术水平的提高,RPD会有更进一步的发展前景。
目前也有研究表明,RPD虽然较OPD住院时间缩短,但手术费用却增加。机器人器械设备昂贵,但术后治疗费用低。目前普遍认为,RPD的总体费用高于OPD ,但RPD对患者的术后康复具有优势,而且我国机器人尚未普及,医保体系尚未将其列入报销范围,待此后医保完善可降低RPD的治疗费用,甚至可能与开腹手术相近。
本研究结果证实了RPD的安全性与可行性。与OPD相比,RPD视觉效果良好,视角灵活,操作精细,具有创伤小、术后康复快、出血量少、术后住院时间短等优点,未来存在巨大的发展潜力。但本研究作为回顾性研究,不可控制的因素可能会对结果的准确性产生影响,RPD的长期疗效尚待进一步大规模、多中心、随机对照研究证实。
