胰腺导管内乳头状黏液性肿瘤超声表现1例
2020-02-07杜佳蕊张佳楠隋国庆
杜佳蕊,张佳楠,赵 彤,隋国庆
(吉林大学中日联谊医院 超声科,吉林 长春130033)
1 临床资料
患者男,63岁,4天前出现剑突下疼痛、右上腹间断性绞痛,无恶心呕吐,无寒战发热,急诊收入我院。问诊既往胆囊结石、脑血栓,否认肝炎、结核病史,自带超声诊断报告为胰腺假性囊肿。病程中精神、饮食、睡眠均可,近期体重减轻约15公斤。查体无明显阳性体征。实验室检查:AST(天门冬氨酸氨基转移酶)43.7 IU/L↑,DBIL(直接胆红素)4.96 μmol/L↑。血常规检查:白细胞13.22×109/L↑,中性粒细胞11.57×109/L↑。
超声检查提示:(1)肝门部胆总管轻度扩张;(2)胰头部囊实混合性占位(考虑来源于胰管)(图1),主胰管全程重度扩张,最宽处内径约2.1 cm(图2)。
CT检查提示:(1)胆总管中上段略扩张,胆总管下段受压略变窄,与胰头病灶分界欠清。(2)胰头部囊实混合性占位,主胰管扩张,最宽处横径约1.8 cm,胰头病灶局部似与主胰管相通(图3)。
行腹腔镜胰头十二指肠切除术术中所见:胆囊略增大,胆总管轻度扩张,主胰管明显扩张,直径约1.8 cm,其内可见乳头状突起。病理结果为:胰腺导管内乳头状黏液性腺瘤伴高级别上皮内瘤变(图4)。
2 讨论
胰腺导管内乳头状黏液性肿瘤(intraductal pa-pillary-mucinous neopalasm,IPMN) 是由胰腺导管内的上皮细胞产生黏液呈乳头状增殖形成的一种低度恶性肿瘤,属于胰腺囊性病变,在临床相对少见。IPMN是胰腺癌最常见的癌前病变之一,约为临床诊断胰腺肿瘤的7%[1]。IPMN好发于老年的男性,多位于胰腺头部,以主胰管扩张为主要特征。临床表现早期并无特异,一般症状有腹痛、背部疼痛、体重下降、恶心呕吐等[2],本例患者有腹痛伴腰背部放射痛,体重减轻等临床表现。IPMN主要表现为胰管内播散,并且扩张的胰管由乳头状肿瘤上皮覆盖[3]。根据肿瘤起源的不同,通常把IPMN分为三种类型[4]即(1)主胰管型,主胰管扩张且肿瘤主要存在于主胰管内;本例患者即属于该类型,病变区位于胰头,主胰管全程均匀扩张,可见乳头状软组织肿瘤向主胰管突入;(2)分支胰管型,肿瘤不存在主胰管内而是分支胰管扩张;(3)混合型,肿瘤既存在主胰管内又存在分支胰管内。IPMN主要治疗方式为手术切除且预后较好。IPMN需要与胰腺假性囊肿等相关疾病相鉴别(图5)。本例患者于当地医院就诊时超声提示为胰腺假性囊肿,胰腺假性囊肿常位于胰体尾部,较大的假性囊肿呈形态不规则的无回声,是急性胰腺炎的常见并发症之一,由于操作者的失误,遗漏了胰头的病变。而本例患者否认胰腺炎病史,也是误导临床医生的诊断,我院超声所见为胰腺区呈全程管状的无回声,仔细观察发现胰头的病变,即考虑为胰管重度扩张,不能单纯的诊断为胰腺假性囊肿。
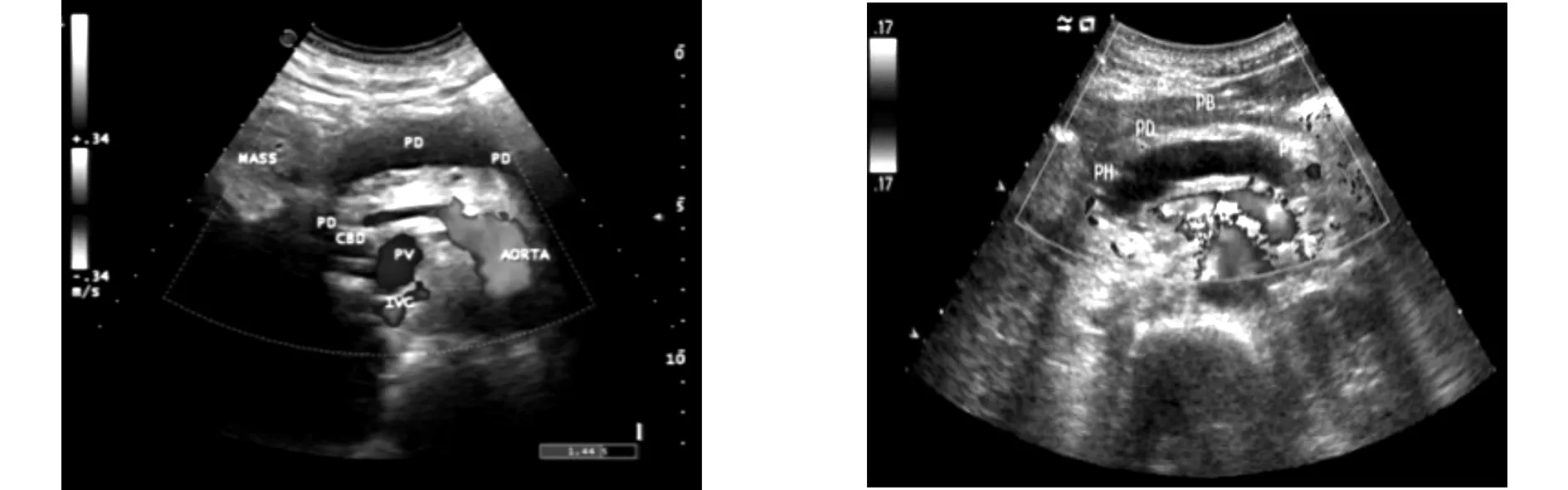
图1 胰头区可见囊实混合性肿物 图2 主胰管全程重度扩张

图3 胰头部囊实性占位,胰管扩张 图4 光镜下病理组织表现 图5 胰腺假性囊肿呈形态不规则的无回声
IPMN的临床发病率较低,本研究中胰腺导管内乳头状黏液性腺瘤(IPMN)首先由超声检查发现,后经手术病理证实。通过分析IPMN的超声声像图,总结以下诊断思路:(1)超声检查:主胰管弥漫性或局限性明显扩张>1.0 cm,且胰管内可见附壁结节,胰头区可见实性或实性为主的囊实混合性肿物。(2)主胰管分泌物黏稠堵塞胰管可并发胰腺炎(3)老年患者,尤其是60岁左右的男性患者。(4)患者有明显的临床症状,如腹痛、背痛、体重下降、糖尿病病史等。若患者有上述声像图表现及临床表现,则超声医师应加以重视,以免造成漏诊和误诊。
国内外对超声诊断IPMN的报道较少,这可能与该病的发病率低有关,其超声声像图特征仍需分析大量的病例及既往病史进行归纳总结,CT检查虽对胰腺疾病诊断的符合率高[5],但是超声检查作为体检的常规项目可在患者还未出现临床症状时早期发现病变,为患者的进一步治疗提供依据。本病例报道旨在提高超声医师对超声诊断胰腺导管内乳头状黏液性肿瘤的重视。
