再生育人群妊娠合并症相关血液流变学分析
2019-10-15罗腾飞王英俊李恩春
罗腾飞,王英俊,李恩春
(1.杭州市妇产科医院产科,浙江 杭州 310000;2.浙江大学医学院附属妇产科医院,浙江 杭州 310000)
再生育人群的平均年龄、平均体重等一般高于初产妇,再生育人群的妊娠合并症发生率也可能高于初产妇,对母婴健康构成严重威胁[1-2]。既往有研究报道,血液流变学与妊娠并发症的发生发展有关[3]。但这些研究所涉及的对象多为初产妇,或不区分产次,而再生育人群的妊娠合并症发生率高于初产妇是否与再生育人群的血液流变学改变有关,目前没有相关报道。因此,本研究探讨再生育人群中不同妊娠期合并症的血液流变学参数特征,为进一步降低再生育人群的妊娠期合并症发生率提供思路及方向。
1资料与方法
1.1一般资料
选择杭州市妇产科医院妇产科于2017年1月至2018年1月收治的580例再生育人群孕妇为研究象,所有对象均接受血液流变学检测;年龄为22~42岁,平均(29.15±2.78)岁;孕周为5~36周,平均(23.15±9.62)周,均自愿签署知情同意书。根据有无妊娠并发症将其分为观察组(妊娠并发症)和对照组(妊娠正常)。观察组210例,年龄为23~41岁,平均(29.28±1.54)岁,孕周6~36周,平均(22.64±8.15)周;对照组370例,年龄为22~42岁,平均(30.06±0.97)岁,孕周5~36周,平均(22.71±9.01)周。两组的年龄、孕周对比差异均无统计学意义(均P>0.05),可对比。根据观察组不同并发症将其分为妊娠贫血组116例、妊娠高血压组65例、妊娠糖尿病组29例。
1.2诊断标准
妊娠贫血的诊断标准:孕妇血红蛋白(Hb)<100g/L,红细胞计数(RBC)<3.5×1012/L或血细胞比容(HCT)<0.30。
妊娠高血压的诊断标准:孕妇血压上升并≥130/90mmHg或其收缩压比妊娠前升高>30mmHg、舒张压升高>15mmHg,可伴或不伴妊娠水肿症状。
妊娠糖尿病的诊断标准:①2次(或2次以上)空腹血糖为5.8mmol/L及以上;②糖耐量试验4项指标中有2项比正常值高,即在空腹的状态下口服葡萄糖后第1、2、3h的血糖分别为5.8、10.6、9.2、8.1mmol/L及以上;③50g葡萄糖耐量试验显示血糖>11.1mmol/L及空腹血糖>5.8mmol/L。
1.3方法
所有对象均接受血液流变学检测:嘱患者空腹(8h以上)于第二天早晨抽取肘静脉血,取全血予肝素抗凝并混匀,用DV2TLV型旋转式血液粘度计(美国博勒飞公司生产)进行全血粘度低切、中切、高切及红细胞聚集指数、毛细血管血浆粘度指标的检测。另取全血于压积管离心30min后读出血细胞压积结果。以上检测均在抽血后2h内检测完成。
1.4观察指标
比较观察组(妊娠贫血、妊娠高血压、妊娠糖尿病)与对照组的血液流变学参数,并观察不同妊娠并发症在不同孕期的血液流变学参数变化。血液流变学参数包括全血粘度(低切、中切、高切)、红细胞压积、毛细血管血浆粘度、红细胞聚集指数6个指标。
1.5统计学方法
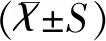
2结果
2.1妊娠并发症情况
在580例再生育人群孕妇中共检出210例妊娠并发症,包括妊娠贫血116例(55.24%)、妊娠高血压65例(30.95%)、妊娠糖尿病29例(13.81%)。在116例妊娠贫血患者中,发生于孕早期(孕1~12周)52例(44.83%)、孕中期(孕13~25周)42例(36.21%)、孕晚期(孕26~40周)22例(18.96%)。在65例妊娠高血压患者中,发生于孕早期3例(4.62%)、孕中期38例(58.46%)、孕晚期24例(36.92%)。在29例妊娠糖尿病患者中,发生于孕早期2例(6.90%)、孕中期11例(37.93%)、孕晚期16例(55.17%)。
2.2不同类型妊娠并发症与健康孕妇血液流变学参数情况
观察组各组的血液流变学参数与对照组相比,差异均有统计学意义(F=2.836~2.870,均P<0.05)。妊娠贫血组患者的全血粘度低切、中切、高切及毛细血管血浆粘度、红细胞聚集指数均高于对照组,红细胞压积低于对照组,经比较差异均有统计学意义(t=2.838~2.863,均P<0.05)。妊娠高血压组患者的全血粘度低切、中切、高切及红细胞压积、毛细血管血浆粘度、红细胞聚集指数均高于对照组,差异均有统计学意义(t=2.873~2.884,均P<0.001);妊娠糖尿病组患者全血粘度低切、中切、高切及红细胞压积、毛细血管血浆粘度、红细胞聚集指数均高于对照组,差异均有统计学意义(t=2.869~2.879,均P<0.05),见表1。
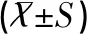
表1 不同妊娠合并症组与对照组血液流变学变化比较结果
注:F、P为四组的比较;t1、P1为妊娠贫血组与对照组比较;t2、P2为妊娠高血压组与对照组比较;t3、P3为妊娠糖尿病组与对照组比较。
2.3妊娠贫血在不同孕期的血液流变学变化情况
妊娠贫血患者孕早期、孕中期、孕晚期的血液流变学参数对比,差异具有统计学意义(F=3.235~3.255,均P<0.05);其中,孕早期与孕晚期上述各项对比差异均有统计学意义(t=3.817~3.836,均P<0.05),孕中期与孕晚期上述各项对比差异均有统计学意义(t=3.832~3.851,均P<0.05),孕早期与孕中期上述各项参数对比差异均无统计学意义(t=3.831~3.859,均P>0.05),见表2。
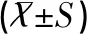
表2 妊娠贫血在不同孕期的血液流变学变化比较结果
注:F、P为三组的比较;t1、P1为孕早期与孕晚期比较;t2、P2为孕中期与孕晚期比较;t3、P3为孕早期与孕中期比较。
2.4妊娠高血压在不同孕期的血液流变学变化情况
妊娠高血压患者孕早期、孕中期、孕晚期的全血粘度(低切、中切、高切)、毛细血管血浆粘度、红细胞压积、红细胞聚集指数对比,差异均有统计学意义(F=3.262~3.277,均P<0.05);其中,孕早期的上述各项参数与孕晚期对比,差异均有统计学意义(t=4.247~4.258,均P<0.05),孕中期与孕晚期上述各项参数对比差异均无统计学意义(t=3.820~3.841,均P>0.05),孕早期与孕中期上述各项参数对比差异均有统计学意义(t=3.957~3.986,均P<0.05),见表3。
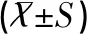
表3 妊娠高血压在不同孕期的血液流变学变化比较结果
注:F、P为三组的比较;t1、P1为孕早期与孕晚期比较;t2、P2为孕中期与孕晚期比较;t3、P3为孕早期与孕中期比较。
2.5妊娠糖尿病在不同孕期的血液流变学变化情况
妊娠糖尿病孕早期、孕中期、孕晚期的血液流变学参数对比,差异均有统计学意义(F=3.615~3.628,均P<0.05);其中,孕早期与孕晚期上述各项对比差异均有统计学意义(t=4.584~4.615,均P<0.05),孕中期与孕晚期上述各项对比差异均有统计学意义(t=4.249~4.269,均P<0.05),孕早期与孕中期上述各项参数对比差异均无统计学意义(t=4.976~4.989,均P>0.05),见表4。
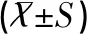
表4 妊娠糖尿病在不同孕期的血液流变学变化比较结果
注:F、P为三组的比较;t1、P1为孕早期与孕晚期比较;t2、P2为孕中期与孕晚期比较;t3、P3为孕早期与孕中期比较。
3讨论
3.1再生育人群的妊娠合并症风险较高
据文献报道,全世界几乎每天都有1 000多位孕妇死于妊娠合并症[4]。随着“二孩政策”的全面放开,我国再生育人群迅速扩大并逐渐被社会所重视。再生育人群孕妇是一个特殊的群体,可能为第二胎或第三胎等,其总体年龄较大,妊娠合并症发生率较初产妇高[5]。临床常见妊娠并发症有妊娠贫血、妊娠高血压、妊娠糖尿病等[6],且这三种妊娠并发症都与血液流变学有关。
3.2再生育人群中妊娠贫血的血液流变学变化分析
本研究显示,有116例患者发生妊娠贫血,其全血粘度(低切、中切、高切)、毛细血管血浆粘度、红细胞聚集指数高于对照组,红细胞压积低于对照组,且差异均有统计学意义(均P<0.05);妊娠贫血患者孕早期、孕中期的血液流变学变化与孕晚期相比,差异均有统计学意义(均P<0.05)。本研究中妊娠贫血在孕早期、孕中期的发生率较高,而确诊后经临床干预,妊娠贫血患者孕晚期的血液流变学较孕早期、孕中期有所改善。可能的原因为孕妇在孕早期、孕中期的血容量逐渐增加,而血容量在增加时血浆的增加较红细胞的增加多,即血液被稀释,此时血液流变学发生变化,红细胞在流动的过程中变得无序而给红细胞本身及血管管壁造成损伤。有资料显示,全世界有超过50%的孕妇有妊娠贫血[3]。若贫血得不到改善,可使孕妇发生先兆子痫、免疫力下降、易感染,胎儿从母体获得的养分、营养物质不足,会使胎儿发生宫内窘迫、生长受限、早产甚至死胎[7]。可见对孕妇的血液流变学监测有较大的临床意义,有助于妊娠贫血的早期发现与诊治。
3.3再生育人群中妊娠高血压的血液流变学变化分析
孕妇的血液为稀释、高凝状态,该状态可使孕妇凝血功能异常、血管内皮损伤而致其全身小动静脉痉挛,增加全身外周血管阻力,从而血压升高,这整个过程与血液流变学有关[8]。本研究中有65例患者发生妊娠高血压,其全血粘度(低切、中切、高切)、毛细血管血浆粘度、红细胞压积、红细胞聚集指数均高于对照组,且差异均有统计学意义(均P<0.05),并且其在孕中期的发生率最高,其次为孕晚期,与林林东等[9]的研究结果一致。我国的妊娠高血压发病率在9%以上,是造成孕妇死亡的主要原因之一,而再生育人群可因年龄偏高、肥胖、心理及精神压力较初产妇大等因素,使其妊娠高血压发生率大大增加[3]。患者全身小动静脉痉挛致血管、脏器缺血缺氧后,可致脏器及血液流变学改变而使患者血压升高。由此可见,监测孕妇的血液流变学可早期发现甚至预防妊娠高血压,避免由妊娠高血压引起的重要器官缺血缺氧而引发水肿、蛋白尿、肾衰、心衰、脑出血等,避免胎儿可能发生的宫内窘迫、生长受限、发育迟缓、胎盘早剥等[10]问题。
3.4再生育人群中妊娠糖尿病的血液流变学变化分析
有研究表明,妊娠糖尿病可出现胰岛素抵抗及糖耐量降低,其血糖、血脂、血液流变学异常,妊娠孕激素增加也使血液粘度增加,其发生的过程与血液流变学的变化过程相关[11-12]。本研究中有29例患者发生妊娠糖尿病,其全血粘度低切、毛细血管血浆粘度、红细胞聚集指数显著高于对照组(均P<0.01);全血粘度中切、高切及红细胞压积高于对照组(均P<0.05),并且其在孕晚期的发生率比较高,其次为孕中期。这提示再生育人群妊娠糖尿病患者的血液流变学参数的特征为其全血粘度低切、毛细血管血浆粘度、红细胞聚集指数显著增高。监测其血液流变学状况,有助于防治妊娠糖尿病及其微血管并发症的发生。
3.5结论
再生育人群孕妇不同妊娠期合并症的血液流变学参数有不同特征,监测其血液流变学对妊娠并发症的早期诊断及治疗有一定的指导意义。本研究的不足之处为样本量较少,在不同的并发症中,对再生育人群孕妇血液流变学参数的变化还有待进一步的研究。
