肝硬化合并急性肾损伤患者尿NGAL、L-FABP变化及意义*
2019-09-06潘俊娣戴木根李巧媚徐跃元
潘俊娣 叶 斌 戴木根 李巧媚 徐跃元
丽水市中心医院消化内科 (浙江 丽水, 323000)
肝硬化多由病毒性肝炎引起,因肝细胞坏死、残存肝细胞结节性再生、结缔组织增生与纤维隔形成,导致肝小叶结构破坏和假小叶形成,肝脏逐渐变形、变硬[1,2]。急性肾损伤(AKI) 是失代偿期肝硬化的重要并发症,其机制为肝硬化导致肾小球滤过率减低,肾小管对尿素氮、水和钠的重吸收相对增加,使血尿素氮升高、尿量减少、尿比重增高、尿钠排泄减少,临床主要表现为氮质血症、水电解质和酸碱平衡失衡,可伴少尿或无尿[3,4]。肝硬化合并AKI病死率高,约为65.1%~92.8%[5],因此寻找肝硬化合并AKI早期敏感生物标志物,对于预防及治疗肝硬化合并AKI有重要意义。中性粒细胞明胶酶相关脂质运载蛋白(NGAL)是脂质运载蛋白家族成员,能介导内皮功能紊乱,暴露胶原组织、释放组织因子,加速血小板附着和聚集,加剧肾脏损伤程度[6,7]。肝型脂肪酸结合蛋白(L-FABP)能刺激过氧化物酶体增殖物激活受体、转化生长因子受体和及Ⅳ型胶原的表达,促进体内脂肪细胞分化,加重肾脏纤维化程度[8,9]。本研究拟探讨肝硬化合并AKI患者尿NGAL、L-FABP变化及临床意义,为肝硬化合并AKI的早期诊断、预后判断及治疗提供理论及临床依据。
1 资料与方法
1.1 一般资料 2012年4月至2015年4月在我科确诊的乙型肝炎肝硬化患者198例,符合我国2002年版肝硬化诊断标准[10],年龄为(40~74)岁,平均(57.5±17.8)岁,男98例、女100例,AST(15.7~100.6)U/L,平均(56.4±45.9)U/L;ALT(15.87~157.90)U/L,平均(78.9±69.4)U/L;HBsAg阳性120例,HBsAg阴性78例;病程为9月~4年。依据肝硬化患者肝硬化患者是否合并AKI(符合我国2015版肝硬化急性肾损伤的早期临床诊断)[11],分为AKI组100例,非AKI组98例;选择同期于我院门诊健康体检者96例作为对照组,对照组均无肝病史、肺栓塞病史、恶性肿瘤、6周内手术史、下肢外伤史、心功能不全、脑血管意外、长期卧床史。均签署知情同意书。非AKI组、AKI组BMI水平、高血压、高脂血症比例高于对照组(P<0.05),而三组在性别、年龄、吸烟、饮酒等一般资料比较差异无统计学意义(P>0.05)。本研究经我院医学伦理委员会审批。
1.2 纳排标准 可自由交流和沟通;排除标准:合并其他肾脏疾病;肝肾综合征、泌尿系结石或肿瘤、急慢性肾小球肾炎、肾病综合征、泌尿系结石或肿瘤。
1.3 主要仪器和试剂 贝克曼AU-480全自动生化分析仪(美国库尔特公司),德铁HBS-1096B酶标仪(南京德铁实验设备有限公司),超净工作台(上海恒跃医疗器械有限公司)。血肌酐、尿蛋白试剂盒为AU-480全自动生化分析仪原厂自带试剂,NGAL、L-FABP ELISA试剂盒购于上海邦奕生物科技有限公司。
1.4 观察指标与方法 AKI组、非AKI组及对照组患者清晨空腹及肱静脉抽血;取静脉血10ml置于无菌管中,室温静置30 min,3000rpm离心10min,分离血清,同时收集入院时、12h、24h、48h尿液,贝克曼AU-480全自动生化分析仪测定24h蛋白尿定量、血肌酐,德铁HBS-1096B酶标仪测定入院时、12h、24h、48h尿NGAL、L-FABP水平。肾小球滤过率(eGFR)的计算依据文献《不同肾小球滤过率方程在中国糖尿病患者的临床应用及评价》[12]。
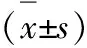
2 结果
2.1 三组人群一般情况比较 见表1。非AKI组、AKI组BMI水平、高血压、高脂血症比例高于对照组(P<0.05),而三组在性别、年龄、吸烟、饮酒等一般资料上比较差异无统计学意义(P>0.05)。
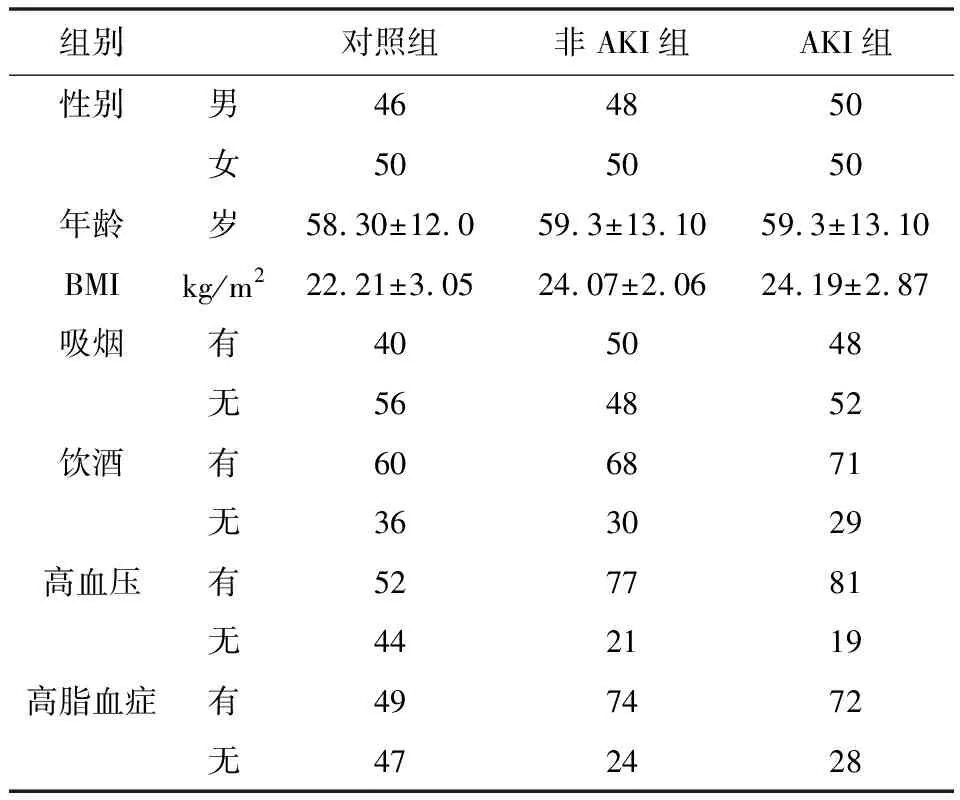
表1 3组人群一般情况比较
2.2 三组人群NGAL、L-FABP水平比较 见表2。

表2 两组患者入院48h及对照组人群NGAL、L-FABP水平比较
与对照组比较,aP<0.01;与非AKI组比较,bP<0.01
2.3 AKI组不同分期患者入院48h NGAL、L-FABP水平比较 见表3。

表3 AKI组不同分期的患者入院48h NGAL、L-FABP水平比较
与1期比较,cP<0.01;与2期比较,dP<0.01
2.4 两组患者不同入院时间NGAL、L-FABP水平比较 见表4。
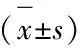
表4 不同入院时间NGAL、L-FABP水平比较
与入院时比较,eP<0.01;与入院12h时比较,fP<0.01; 与入院24h时比较,gP<0.01
2.5 三组人群24h尿蛋白定量、GFR、血肌酐水平比较 见表5。
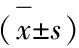
表5 三组人群24h尿蛋白定量、GFR、血肌酐水平比较
与对照组比较,aP<0.01;与非AKI组比较,bP<0.01
2.6 NGAL、L-FABP与2h尿蛋白定量、GFR血肌肝相关性分析 见表6,NGAL、L-FABP与24h尿蛋白定量、血肌酐显著正相关,与GFR显著负相关。
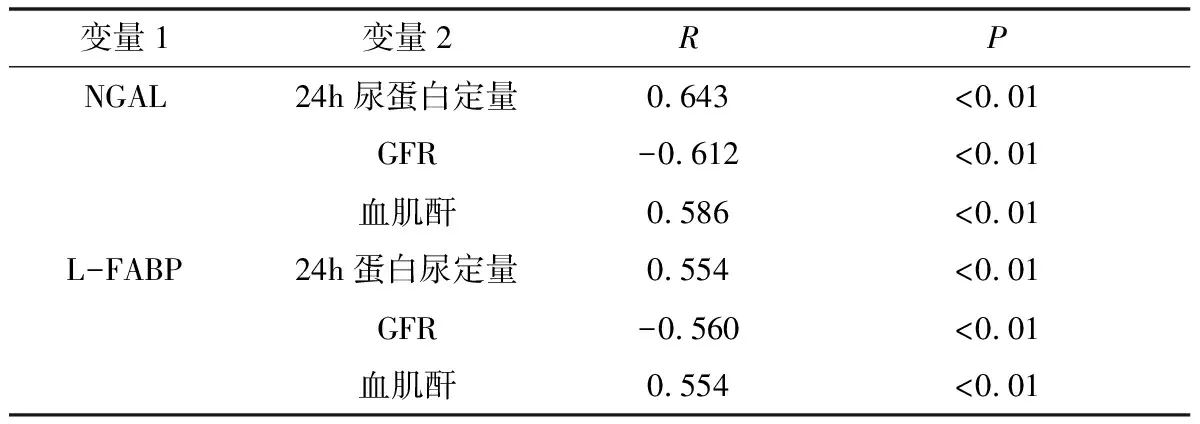
表6 NGAL、L-FABP与24h尿蛋白定量、GFR及血肌酐相关性分析
2.7 肝硬化患者合并AKI的多元logistic回归分析 见表7。以肝硬化是否发生急性肾损伤为应变量(是=1,否=0),单因素分析有意义的因素为自变量进行多因素logistic逐步回归分析,结果发现高水平的NGAL、L-FABP 以及低水平的GFR均为肝硬化合并急性肾损伤发生的危险因素。
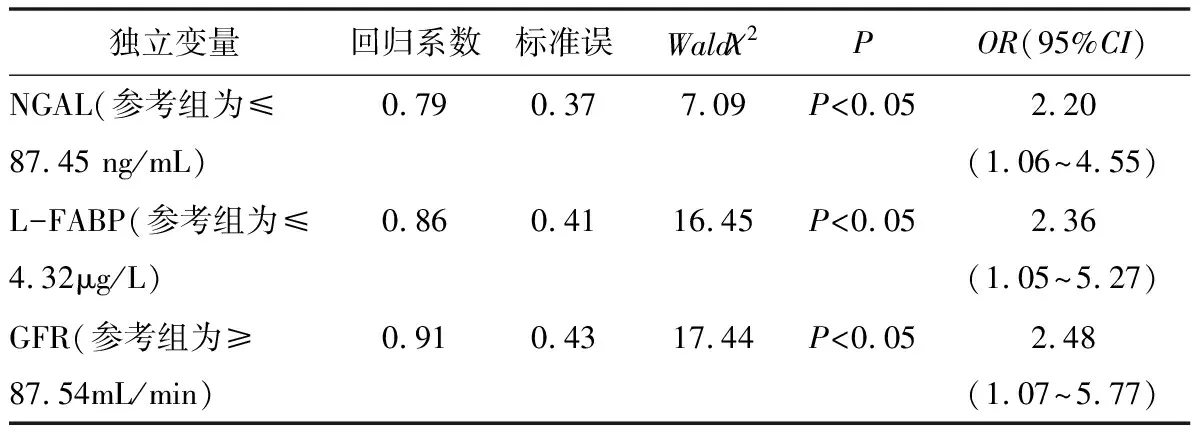
表7 肝硬化合并急性肾损伤发生的多元Logistic回归分析
2.8 GFR、NGAL及L-FABP的AUC曲线及灵敏度、特异度分析 见表8、图1,NGAL、L-FABP两者的AUC相近,皆小于GFR;NGAL、L-FABP诊断肝硬化合并急性肾损伤的灵敏度、特异度相近(χ2=1.665、1.243,P>0.05),皆小于GFR(χ2=15.054、14.543,P<0.01)。

表8 ROC曲线及灵敏度、特异度分析
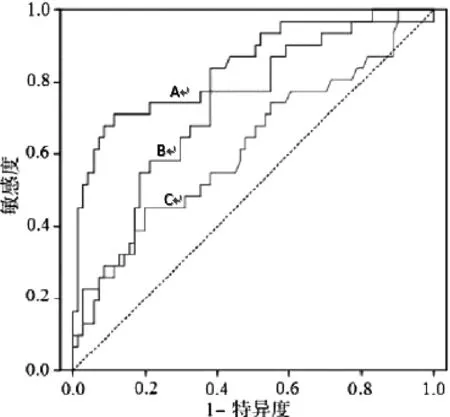
图1 GFR、NGAL、L-FABP的ROC曲线(A:GFR;B:NGAL;C:L-FABP)
3 讨论
肝硬化合并AKI的高危因素之一为血液动力学改变,NGAL 是多肽链构成的分泌性糖蛋白,当肾小管上皮细胞损伤时大量分泌,参与炎症反应,诱导血小板活化、功能亢进,凝血因子含量增多或活性增强,导致止血、凝血及抗凝系统失衡,使血液呈现易于血栓形成的一种病理生理状态[13];同时NGAL能强烈刺激白细胞介素-1(IL-1)、血小板衍生因子(PDGF)、肿瘤坏死因子-α等炎症因子的分泌,并与金属基质蛋白酶-2、9(MMP-2、9)形成复合体降低其活性,导致细胞外基质(EMC)沉淀与肾小球血管内壁上[14]。L-FABP具有促进细胞外基质合成,血管生成分化,促进血管钙化和血管细胞亚群成骨分化、细胞纤维化以及促胶原合成与致硬化的作用,同时L-FABP能严重损害血管内皮细胞,导致凝血激酶激增,同时凝血黄素A2也增多,使得中性细胞、脂肪细胞、血栓物质高度黏附于血管内壁上,加速AKI的进展[15]。本研究中,非AKI组、AKI组NGAL、L-FABP表达水平高于对照组,AKI组NGAL、L-FABP表达水平高于非AKI组,这与上述结论符合。而随着AKI分期的加重以及AKI入院时间的延长,NGAL、L-FABP水平逐渐增加,说明NGAL、L-FABP与AKI病情严重程度密切相关,可作为评价肝硬化合并AKI的早期敏感生物学指标。在大鼠急性肾损伤模型中,大鼠肾小球血管内皮细胞NGAL、L-FABP异常高度表达[16]。近期研究表明同时高度表达的NGAL可通过增加细胞周期蛋白依赖性激酶活性,促进细胞增殖,进而使肾小球血管血管内壁增粗狭窄,导致肾小球滤过率减低;高水平的L-FABP能诱导体内蛋白质与血糖非酶结合形成糖基化终末产物,糖基化终末产物能诱导自由基的产生,在ROS途径使内皮下间隙的氧化型低密度脂蛋白增多,使得肾小球血管内壁脂质化程度加速,加剧AKI损伤程度[17,18]。本研究中,非AKI组、AKI组蛋白尿定量、血肌酐水平高于对照组,GFR水平低于对照组;AKI组蛋白尿定量、血肌酐水平高于非AKI组,GFR水平低于非AKI组,NGAL、L-FABP与蛋白尿定量、血肌酐正相关关系明显,与GFR负相关关系明显,明NGAL、L-FABP能加剧肾脏损伤程度,降低肾小球滤过率,导致尿蛋白水平及血肌酐水平激增。
本研究同时发现,高水平的NGAL、L-FABP 以及低水平的GFR均为肝硬化合并急性肾损伤发生的危险因素,NGAL、L-FABP两者的AUC相近,皆小于GFR;NGAL、L-FABP诊断肝硬化合并急性肾损伤的灵敏度、特异度相近,皆小于GFR。说明NGAL、L-FABP诊断肝硬化合并AKI具有较高的灵敏度、特异度,可作为判定肝硬化合并AKI的生物学标志物,值得在临床上推广应用。
综上所述,肝硬化合并急性肾损伤患者尿NGAL、L-FABP水平明显升高,其与肾功能分级、肾损伤程度正相关关系明显;高水平的NGAL、L-FABP 以及低水平的GFR均为肝硬化合并急性肾损伤的危险因素;NGAL、L-FABP诊断肝硬化合并急性肾损伤具有较高的灵敏度、特异度,可作为判定肝硬化合并急性肾损伤的生物学标志物,值得在临床上推广应用。
