晚发型B族链球菌脓毒症患儿临床特征及预后情况
2019-07-10连喜院雷世鑫李宏科郭会萍
连喜院, 雷世鑫, 李宏科, 郭会萍
新生儿脓毒症是一种严重的新生儿感染疾病,因B族链球菌(group B streptococcus,GBS)侵入血液循环后繁殖、播散,释放毒素与代谢产物,诱导细胞因子诱发全身感染[1]。由于产前给予孕妇抗生素治疗GBS,新生儿早发型GBS脓毒症大大降低,但由于GBS晚发型感染因起病隐匿、病症不显著极易被忽视,诱发成脓毒症。由于晚发型GBS脓毒症患儿缺乏特殊的临床表现,在诊断中存在较大困难,病情变化的观察也缺乏客观、定量的指标[2]。本研究对我院收治的48例早发型GBS脓毒症患儿与54例晚发型GBS脓毒症患儿的临床表现、实验室指标、并发症及预后进行对比,并分析其影响患儿预后的因素,为新生儿脓毒症的预防与治疗提供可靠的参考依据。
1 资料与方法
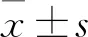
1.1 临床资料 选择2014年6月至2015年10月甘肃医学院附属医院收治的GBS脓毒症患儿102例为研究对象,早发型48例和晚发型54例。早发型中男26例,女22例;年龄0~28 d,平均(7.0±2.8)d;体质量1.8~4.5 kg,平均(3.5±0.6)kg。晚发型中男28例,女26例;年龄0~28 d,平均(8.2±3.0)d;体质量2.8~5.0 kg,平均(3.8±0.8)kg。
1.2 诊断标准 参照《儿科脓毒症的定义及诊断》中新生儿脓毒症的诊断标准[3]。
1.3 纳入标准 (1)符合新生儿脓毒症的诊断标准;(2)年龄≤28 d;(3)监护人知情同意。
1.4 排除标准 (1)存在其他系统严重疾病者;(2)合并自身免疫性疾病者。
1.5 方法 所有患儿入院后,于清晨8点空腹抽取3 mL肘静脉血,进行10 min离心,提取血清,置于-20 ℃待检,采用酶联免疫吸附测定(ELISA)中双抗体夹心法测定白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子α(tumor necrosis factor,TNF-α)、血小板计数水平,试剂盒购自北京维欣仪奥科技发展有限公司。采取免疫比浊法测定C反应蛋白水平,试剂盒购自上海基恩科技有限公司。采用SYSMEX 1800i检测白细胞水平。
1.6 观察指标 两组患儿临床表现和实验室指标的差异,比较两组患儿并发症发生率和预后情况,分析影响患儿预后的因素。
2 结果
2.1 两组患儿临床表现比较 见表1。

表1 两组患儿临床表现比较[n(%)]
注:与早发型组比较,aχ2=13.162,18.700,18.756,21.880,15.491,7.596,P<0.05。
表1可见,晚发型患儿发热或低体温、气促、抽搐、呼吸暂停、黄疸、肺炎发生率显著高于早发型患儿,差异有统计学意义(P<0.05)。
2.2 两组患儿实验室指标比较 见表2。
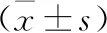
表2 两组患儿实验室指标比较
注:与早发型组比较,at=-4.836,32.954,-13.562,-19.903,-21.761,P<0.05。
表2结果表明,晚发型组白细胞计数、C反应蛋白、IL-6、TNF-α水平显著高于早发型组,血小板计数显著低于早发型组,差异有统计学意义(P<0.05)。
2.3 两组患儿并发症发生率比较 见表3。

表3 两组患儿并发症发生率比较[n(%)]
注:与早发型组比较,aχ2=4.533,5.042,6.112,5.120,4.127,P<0.05。
表3结果表明,晚发型组化脓性脑膜炎、新生儿坏死性小肠结肠炎、多器官功能衰竭、感染性休克、弥散性血管内凝血发生率显著高于早发型组,差异有统计学意义(P<0.05)。
2.4 两组患儿预后的比较 晚发型组治愈率为46.3%(25/54),显著低于早发型组87.5%(42/48),差异有统计学意义(χ2=19.141,P<0.05)。晚发型组死亡率为31.5%(17/54),显著高于早发型组8.3%(4/48),差异有统计学意义(χ2=8.328,P<0.05)。
2.5 两组患儿死亡危险因素分析 GBS类型是导致患儿死亡的危险因素(P<0.05)。见表4。
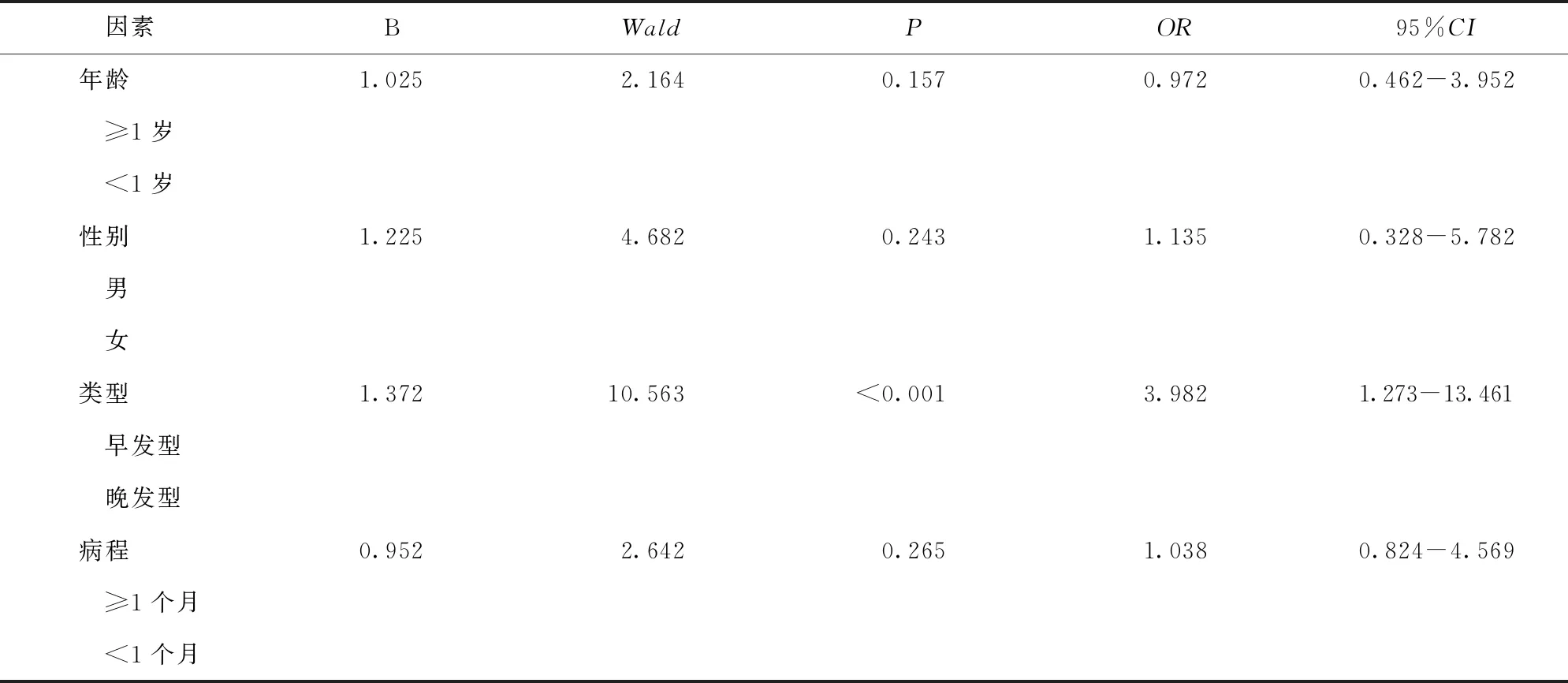
表4 两组患儿死亡危险因素分析
3 讨论
GBS也被称为无乳链球菌,革兰阳性球菌,单个、成双、链状排列、长短不一。菌落较小,β溶血环、触酶试验阴性,CAMP试验阳性。侵入患儿机体内,能快速增殖、生成毒素,诱发机体全身炎症反应,形成脓毒症[4]。新生儿GBS脓毒症作为感染性疾病,常根据发病时间将其分为早发型GBS脓毒症与晚发型GBS脓毒症,但在产前临床常给予产妇抗生素,避免GBS早期感染,因此早发型GBS脓毒症的发生率较少[5];晚发型GBS脓毒症因其病程隐匿与病症不典型,给临床诊断与治疗带来一定困难[6]。掌握与分辨早发型脓毒症与晚发型脓毒症患儿临床特征、实验检查特征,能够为临床治疗提供可靠的依据,利于降低患儿的病死率,减少并发症的发生率,提高患儿的治愈率,提高其生活质量[7-8]。治疗首选青霉素,对氨苄西林、头孢噻肟、奎奴普丁、万古霉素、替加环素、利奈唑胺和复方磺胺的敏感性也很好,耐药率最高的是红霉素,其次是克林霉素,对喹诺酮类药物的耐药率也较高。
GBS脓毒症患儿常以发热、病理性黄疸、呼吸暂停、循环欠佳、新生儿硬肿为主要临床病症,虽然早发型GBS脓毒症患儿与晚发型GBS脓毒症患儿的临床病症无特异性,但早发型GBS脓毒症患儿的临床病症进展快,并发症出现早,能给予早期治疗,利于预后[9-10]。本研究证实了晚发型患儿发热或低体温、气促和抽搐等临床症状和体征的发生率明显高于早发型患儿。GBS脓毒症新生儿因免疫系统发育不成熟、皮肤黏膜屏障脆弱、长时间应用机械通气等因素影响,常伴有记忆力、注意力、运动技巧等方面不良结局的后遗症,对患儿的生命安全造成严重影响[11-12]。血培养或无菌体液培养是诊断新生儿脓毒症的金标准,但由于血培养存在一定时限性,血培养阳性率低,临床常采用白细胞计数、C反应蛋白和IL-6作为实验室检测指标[13-14],本研究中晚发型患儿白细胞计数、C反应蛋白、IL-6、TNF-α等指标明显高于早发型患儿,而血小板计数低于早发型患儿,差异有统计学意义(P<0.05)。这提示我们,临床应尽早检测晚发型GBS脓毒症患儿的实验室指标,根据其指标水平变化状况,给予明确诊断,并为新生儿脓毒症的治疗提供新的循证支持[15]。本研究发现,晚发型患儿化脓性脑膜炎、新生儿坏死性小肠结肠炎和多器官功能衰竭等并发症发生率明显高于早发型患儿,差异有统计学意义(P<0.05);晚发型组治愈率明显低于早发型组,死亡率明显高于早发型组,晚发型预后不佳,可能是因为患儿孕周小,新生儿免疫系统不成熟,感染不能局限,血脑屏障功能发育不完善,细菌极易侵入中枢神经系统,造成不良后果[16]。
综上所述,晚发型GBS脓毒症患儿临床表现较严重,死亡率较高,预后差,因此,临床应定期检测患儿的实验室指标,密切观察患儿的临床病症,早期诊断GBS脓毒症,并给予相关治疗方案,提高患儿的治愈率,减少后遗症的发生率,提高患儿生活质量。
