自然分娩会阴伤口感染早期感染指标与炎性因子的变化
2019-07-01刘志敏
刘志敏
(濮阳市妇幼保健院妇产科,河南 濮阳 457000)
产妇自然分娩过程中,会阴伤口比较常见。由于会阴生理解剖结构的特殊性,产后恶露会造成会阴伤口污染,导致伤口愈合不良或发生感染。除中性粒细胞计数、C反应蛋白(CRP)等临床常用感染指标外,研究显示,在会阴切口或撕裂伤口感染初期,产妇血清中相关炎性指标会发生一系列变化[1]。本研究中观察了我院自然分娩过程中发生会阴裂伤或侧切伤口感染及未感染患者的早期感染指标与炎性因子的变化,报告如下。
1 病例和方法
1.1 病例纳入和排除标准 病例纳入标准:①产妇为自然分娩。②分娩过程中行左侧会阴侧切术(神经阻滞麻醉)或会阴Ⅱ度裂伤缝合。 ③未发生严重的分娩并发症或产科并发症。④产妇签署知情书。 本研究经医院医学伦理委员会批准。病例排除标准:①并发传染性疾病、精神障碍、认知障碍或意识模糊的患者;②并发其他局部炎性疾病(如乳腺感染)及全身感染性疾病的患者。
1.2 病例 2017年1月-2018年12月在濮阳市妇幼保健院妇产科自然分娩时行会阴侧切或发生会阴撕裂产妇共1 825例,55例发生切口感染,感染率为3.01%。切口感染诊断均符合2001年版《医院感染诊断标准》中的切口感染标准[2]:①患者出现发热,切口疼痛、裂开、化脓、红肿、热等情况。②患者出现切口处(或撕裂处)皮下血肿、脂肪液化或瘘道形成。③切口分泌物细菌培养显示阳性,白细胞计数明显升高。排除并发乳腺感染1例,伴有认知障碍1例后,将53例作为观察组,其中初产33例,经产20例。另随机选取同期自然分娩过程中会阴自然裂伤伤口或侧切伤口无感染的患者53例作为对照组,其中初产35例,经产18例。观察组与对照组的年龄[分别为(27.31±3.25)岁和(26.96±3.63)岁]、孕周[分别为(38.88±1.71)周和(39.03±1.32)周]、产次等一般资料比较,差异无统计学意义(P>0.05)。
1.3 治疗方法 产妇术前均未预防性使用抗生素,分娩后伤口常规换药。切口感染发生在术后1~4 d,平均(2.05±1.16)d。发现切口有感染迹象或有感染症状时取切口分泌液进行细菌培养及药敏实验,同时经验性给予抗生素治疗,根据药敏结果改用敏感抗生素治疗,感染症状及相关炎性指标恢复正常后停药。
1.4 观察指标 两组患者在分娩前及分娩后第1、3、7 天抽取空腹晨静脉血3 ml,检测以下指标:①血常规;②炎性因子:白细胞介素-12(IL-12)、IL-8、IL-6、肿瘤坏死因子-α(TNF-α),均采用酶联免疫检测法(ELISA),操作按照说明书步骤进行;③感染指标:CRP(免疫比浊法,试剂盒购自美国贝克曼公司)、血清降钙素原(PCT,免疫比浊法,试剂盒购自深圳新产业医学生物公司)。
1.5 统计学方法 采用SPSS18.0软件,计量资料用±s表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组血常规及CRP、PCT的变化 两组分娩前CRP、PCT、白细胞及中性粒细胞计数水平分别比较,差异无统计学意义(P>0.05);观察组分娩后第1、3天上述指标与分娩前比较,均有明显升高,差异有统计学意义(P<0.05);对照组分娩后各时间点上述指标与分娩前比较,差异均无统计学意义(P>0.05)。观察组分娩第1、3天时CRP、PCT水平及白细胞计数、中性粒细胞计数与对照组相应时间点比较,均明显升高(P<0.05)。见表1。
2.2 两组炎性因子水平变化 分娩前两组TNF-α、IL-12、IL-8及IL-6水平比较,差异无统计学意义(P>0.05);分娩第1、3天时观察组上述指标与分娩前比较,均有明显升高,差异有统计学意义(P<0.05);对照组各时间点TNF-α、IL-12、IL-8及IL-6水平与分娩前比较,差异无统计学意义(P>0.05);观察组分娩第1、3天时TNF-α、IL-12、IL-8及IL-6水平与对照组相应时间点比较均明显升高(P<0.05)。见表2。
3 讨 论
产妇自然分娩过程中的会阴伤口,一是来自于对会阴条件差,会阴部有水肿、炎症,阴道口狭小等不利分娩因素的孕妇实施的会阴侧切,以保护骨盆底肌肉,防止会阴撕裂,加速胎儿娩出进程[3];二是有些未达到会阴侧切条件的产妇在分娩过程中因用力配合不当、胎儿产出过快等原因导致的会阴撕裂。二胎生育政策放开后,由于孕妇生育年龄大、胎儿体重增长、会阴条件较差等原因导致的会阴侧切及会阴自然裂伤发生率明显增加。 会阴伤口靠近肛门及尿道,很容易受到污染而出现伤口感染,导致伤口裂开和愈合延迟等情况。 有研究显示会阴伤口感染率在 1.30% ~7.0%之间[4]。在本研究中,自然分娩会阴侧切或撕裂产妇共1 825例,感染率为3.01%,提示本院自然分娩会阴伤口感染率相对较高,应该引起临床医师及护理人员的重视。
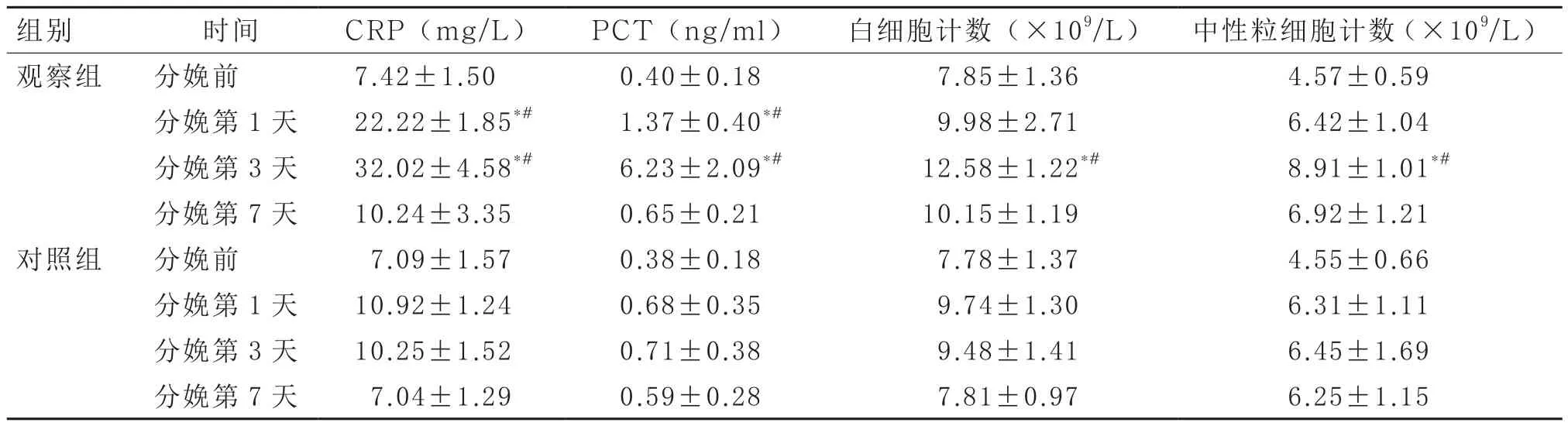
表1 两组血常规及CRP、PCT水平比较(n=53)

表2 两组炎性因子的变化(n=53, ,ng/L)
CRP、PCT、白细胞计数、中性粒细胞计数均为伤口感染的常规检测指标,但CRP、WBC及中性粒细胞在特异性方面有所欠缺,从而影响诊断的准确性。PCT在灵敏度、特异性方面相对较高,已广泛用于感染的监测。而感染后机体的炎性因子也会发生变化。本研究在检测常规感染指标的同时还检测了TNF-α、IL-6、IL-8及IL-12炎性因子水平,观察其变化。TNF-α是炎症反应的介质之一,由淋巴细胞、自然杀伤细胞等产生,能够提高中性粒细胞的吞噬功能;IL-6等炎性因子则能诱导T细胞的活化及增殖,促使炎性反应发生,并参与机体的免疫应答;IL-8可以引起微循环淤滞,促进机体器官功能发生损伤。 一般情况下,机体或局部发生感染时,这些炎性指标就会被激活,参与炎症发生的过程,并释放入血液,导致其在血液中水平升高。在本研究中,切口感染发生在术后1~4 d,平均(2.05±1.16)d,由此说明,切口感染大多发生在分娩后的早期。感染使体内应激被激活,使机体的免疫系统平衡被打破,导致大量炎性因子分泌。本研究结果显示,分娩后1 d,观察组各项相关炎性指标均明显高于分娩前及对照组,与CRP、PCT水平变化相一致。但各项炎性指标在术后1 d时与白细胞及中性粒细胞水平不完全一致(白细胞及中性粒细胞在术后1 d时升高不十分明显),由此提示,在感染的早期,IL-12、IL-8、IL-6、TNF-α等炎性因子较白细胞及中性粒细胞更敏感。随着感染的进展,术后3 d,各项常规检测指标及炎性指标达到高峰,随着抗感染的治疗,术后第7 d,各项指标均趋于正常。
会阴侧切或自然撕裂伤产妇在切口或撕裂伤口感染的早期各项炎性指标均有明显升高,因此在临床工作中,对会阴侧切或会阴自然撕裂产妇要加强各项炎性指标动态观察,以避免或降低会阴侧切或自然撕裂伤口感染的发生。对会阴侧切或自然撕裂伤的产妇应实施炎性指标动态检测,定时检测体温,观察伤口情况,定时换药,发现感染迹象及时给予处理,一旦发生感染,进行清创处理,并及早进行抗感染治疗[5-6]。
