腹腔镜与开腹手术治疗早期卵巢癌的临床疗效对比
2019-06-24鲁延荣宋珍
鲁延荣,宋珍
阳谷县人民医院妇产科,山东聊城 252300
生殖道是女性非常重要的结构,受多种内外因素的影响,生殖道比较容易患病,如囊肿、炎症甚至是肿瘤,卵巢癌在所有妇科肿瘤中,恶性程度很高,但是其发病具有隐匿性,早期确诊的难度较大,数据统计发现,Ⅰ期确诊率20%不到,晚期确诊率很高,但是生存率只有30%左右[1],故早期确诊卵巢癌对延长患者生命周期非常重要。未出现局部、远处转移的卵巢肿瘤称为早期卵巢癌,主要采取分期手术治疗,腹腔镜是近年来应用较为频繁的一种诊疗器械[2],其为微创手术的实现提供了很大帮助。该文旨在对比分析腹腔镜手术、开腹手术治疗早期卵巢癌的效果,选择患者共计100例(2015年3月—2017年9月),报道如下。
1 资料与方法
1.1 一般资料
选择在该院接受分期手术治疗的卵巢癌患者共计100例作为此次研究对象,根据治疗方案不同,分为对照组50例(开腹手术)和观察组50例(腹腔镜手术)。该次研究所选病例已通过医院伦理委员会批准。
纳入标准:①盆腹腔积液少量、无腹水;②病灶位于卵巢的一侧或双侧,其他位置无转移灶;③50例接受腹腔镜手术治疗的患者,其肿瘤最大直径在10厘米以内;④无手术禁忌症;⑤患者和患者家属均知情同意参与本次研究,签署了《手术同意书》。
排除标准:①伴发其他恶性肿瘤;②合并其他严重内外科疾病;③未坚持完成整个手术方案;④随访结束前死亡或中途退出研究者。
观察组年龄:43~59(46.32±5.10)周岁;肿瘤直径:6~8(7.12±1.13)cm;BMI:20~24(22.25±1.08)kg/m2。 对照组年龄:42~60(46.18±5.21)周岁;肿瘤直径:6~9(7.26±1.18)cm;BMI:20~25(22.18±1.12)kg/㎡。 组间资料对比,差异无统计学意义(P>0.05)。
1.2 方法
观察组腹腔镜手术。术前3 d做好阴道和肠道准备工作,对脐部实施清洁处理,禁食,清洁灌肠,采取气管插管静脉复合麻醉,指导患者保持膀胱截石位联合头低臀高位,举宫器经阴道置入,穿刺点选择脐孔上方3 cm位置,气腹建于此处,压力控制在13 mmHg,行10 mm Trocar穿刺,将腹腔镜置入,两侧下腹部麦氏点位置将5 mm Trocar置入 (第二个和第三个)[3],左锁骨中线和脐水平线下方两厘米位置将第4个Trocar置入,探查腹腔,提取腹腔冲洗液(腹水也可)做细胞学检查,子宫-双附件-两侧结肠旁沟-小肠-小肠系膜-阑尾-肝脏-脾脏-胃-大网膜-横膈,依次探查,怀疑存在转移灶的粘连或者是腹膜表面,均行活检或切除,准备切除的卵巢肿瘤,用取物袋装取,袋内切除即可,术中快速病检,阳性者立即开展全面分期手术。要求保留生育功能的患者,子宫保留,患侧附件切除,被切除的组织装袋,经阴道却出,冲洗盆腹腔,阴道残端用可吸收线连续缝合,手术结束后,将Trocar拔出,各个穿刺点和对应的腹膜缝合好。
对照组开腹手术。切口取于腹部正中向左绕脐位置,长度在15~20 cm之间,具体的手术范围和观察组一致。
两组手术后予以营养补液、抗生素等常规治疗,尿管在术后五天左右拔除,胃管在肠道功能恢复后拔除,引流管结合引流量确定拔除时间,关注切口愈合状况,定时换药。
1.3 观察指标
记录并比较两组的术中与术后指标。术中指标包含术中失血量、手术用时、淋巴结清扫数目,排气时间和住院天数属于术后指标。
对比随访指标:术后并发症、化疗情况、复发情况。
随访1年结束后,用《性生活质量评分表》[4]评估两组患者的性生活质量,即3个因素:性伴侣、情感、生理,各因素0~10分,总分为30分,得分和性生活质量成正比。
1.4 统计方法
基线资料数据、观察指标数据均投入到SPSS17.0统计学软件中加以处理,计量、计数资料分别用t、χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 术中指标
观察组患者术中失血量比对照组少,差异有统计学意义(P<0.05),两组的手术用时和淋巴结清扫数目对比差异有统计学意义(P>0.05)。见表1。
表1 术中指标(±s)
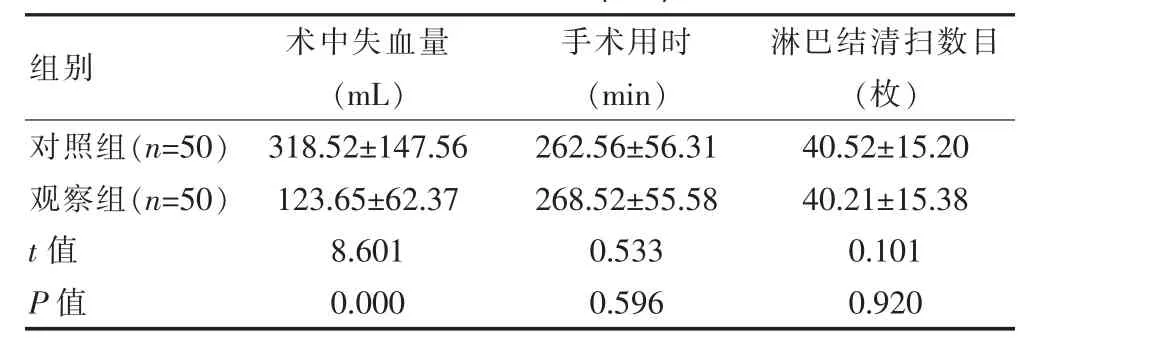
表1 术中指标(±s)
组别 术中失血量(mL)淋巴结清扫数目(枚)对照组(n=50)观察组(n=50)手术用时(min)t值 P值318.52±147.56 123.65±62.37 8.601 0.000 262.56±56.31 268.52±55.58 0.533 0.596 40.52±15.20 40.21±15.38 0.101 0.920
2.2 术后指标
观察组患者术后更早排气,更早出院,数据对比,差异有统计学意义(P<0.05)。见表2。
表 2 术后指标[(±s),d]
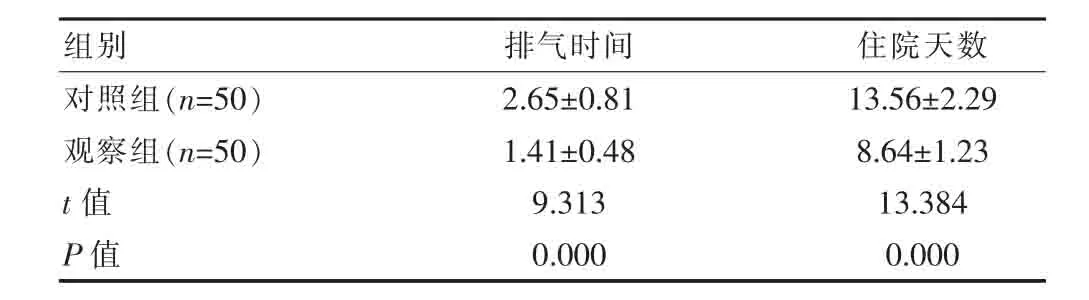
表 2 术后指标[(±s),d]
组别 排气时间 住院天数对照组(n=50)观察组(n=50)t值P值2.65±0.81 1.41±0.48 9.313 0.000 13.56±2.29 8.64±1.23 13.384 0.000
2.3 随访指标
观察组的并发症发生率更低,为4.00%,不全性肠梗阻2例,对照组为14.00%(切口脂肪液化2例、深静脉血栓3例、不全性肠梗阻2例),差异有统计学意义(P<0.05),两组的化疗率和复发率对比差异无统计学意义(P>0.05)。 见表 3。
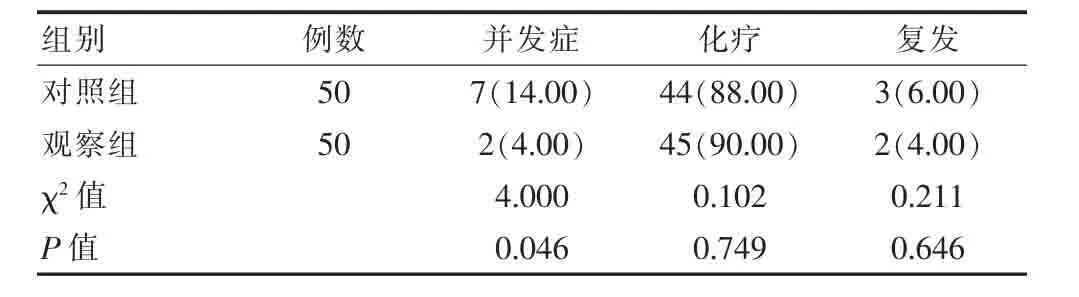
表3 随访指标[n(%)]
2.4 性生活质量
观察组各项性生活质量因素得出以及总分都比对照组高,差异有统计学意义(P<0.05)。见表4。
表 4 性生活品質[(±s),分]
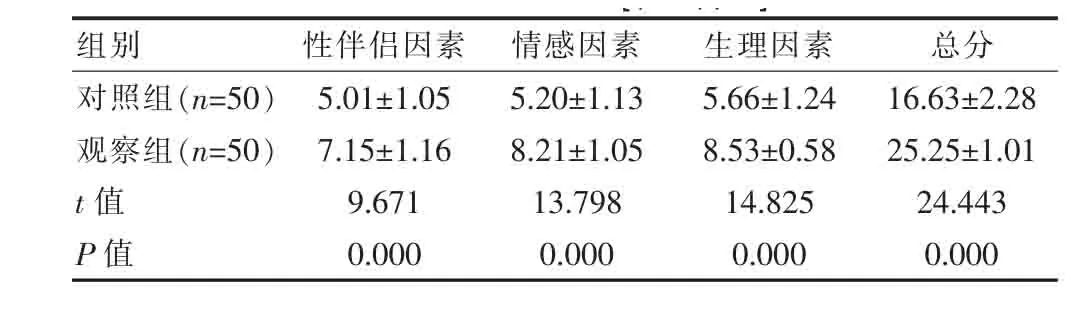
表 4 性生活品質[(±s),分]
组别 性伴侣因素 情感因素 生理因素 总分对照组(n=50)观察组(n=50)t值P值5.01±1.05 7.15±1.16 9.671 0.000 5.20±1.13 8.21±1.05 13.798 0.000 5.66±1.24 8.53±0.58 14.825 0.000 16.63±2.28 25.25±1.01 24.443 0.000
3 讨论
子宫内膜癌、子宫颈癌、卵巢癌是女性三大生殖道恶性肿瘤,卵巢癌的发病率虽然不如子宫内膜癌、子宫颈癌高,但是其早期确诊率更低,4/5左右的患者都在晚期确诊,此时最佳手术时机已经错失[5],而早期卵巢癌若是及时接受分期手术,五年生存率高达90%以上,故早期确诊十分重要。腹腔镜的出现为微创手术提供了很大帮助,起先作为诊断工具[6],后期应用在外科手术中,在其余两大生殖道肿瘤手术治疗中的优势在很多文献中已经得到证实,有研究认为,腹腔镜手术因为体位特殊、操作难度大[7],故手术时间长于开腹手术,但是近年来随着技术的不断成熟,腹腔镜手术时间过长问题已经基本得到解决[8],此次研究中两组手术用时差别不大较好的证实了这一点。
该次研究结果中,观察组腹腔镜手术的术中失血量(123.65±62.37)mL 少于对照组开腹手术(318.52±147.56)mL,究其原因在于,腹腔镜有放大作用,视野更加清晰,可以快速找到出血量,利用超声刀等能量器械快速止血[9],并且腹腔镜手术器械更加精细,可以避免误伤周围组织的情况[10],故导致的失血量更少。此外,腹腔镜手术术后的排气时间短于开腹手术[观察组:(1.41±0.48)d,对照组:(2.65±0.81)d],腹腔镜手术在密闭环境中完成,无需大面积暴露盆腹腔脏器,加上特殊体位的因素,可促进肠管上移,刺激更小,因此术后能够更快恢复胃肠道功能,另一原因在于,腹腔镜小切口更有利于患者术后早期下床活动[11],适当的活动也有利于排气。腹腔镜的另一个优势在于,可以明显的减少并发症,究其原因在于微创手术术后可更快的恢复生理机能,术中蛋白质丢失量少于开腹手术[12],因此术后各项并发症更少,此次研究中观察组仅2例出现不全性肠梗阻,而对照组有7例患者出现并发症。结果数据还显示,两组淋巴结清扫数目、复发率都差别不大,说明腹腔镜手术基本可以达到开腹手术的疗效,但是前者安全性更高,更有利于术后性生活质量的提升[13],总体优势更加明显。余炜昶等[14]在《腹腔镜下早期卵巢癌全面分期手术的随访观察》一文中,以42例早期卵巢癌患者为研究对象,分为开腹组和腹腔镜组,结果显示,腹腔镜组的术后肛门排气时间更短,为(1.5±0.5)d,开腹组为(2.7±0.9)d,腹腔镜组和开腹组患者的住院时间分别为 (8.9±1.5)d、(14.3±3.8)d,所得研究数据和该文接近,说明该次研究的可信度较高。
综上所述,早期卵巢癌只要接受恰当的手术治疗,就可延长生存期,腹腔镜手术的快速发展,推动了医疗技术的提升,采取腹腔镜手术分期治疗早期卵巢期,可以获得比开腹手术更加理想的效果。
