比较彩超和MRI在凶险型前置胎盘产前诊断中的价值
2019-06-21岑炳奎王儒发邓祖群黃筠洋通讯作者
岑炳奎,王儒发,邓祖群,黃筠洋(通讯作者)
(1百色市人民医院放射科 广西 百色 533000)(2百色市人民医院超声诊断科 广西 百色 533000)
前置胎盘是产科的危急重症,特别是临床剖宫产率居高不下,剖宫产后再次妊娠的几率也明显升高,导致相关并发症发生率也随之升高。凶险性前置胎盘即为既往有剖宫产史的前置胎盘,且胎盘附着于子宫瘢痕处,胎盘植入率高,可造成产后大出血,产妇常面临子宫切除的风险,甚至直接威胁产妇及胎儿的生命,因此产前的早期诊断和治疗至关重要[1]。然而凶险型前置胎盘的产前诊断较为困难,目前临床可供选择的诊断方式有彩超、MRI、内镜检查等,各有优缺点[2]。本研究进一步比较彩超和MRI在凶险型前置胎盘产前诊断中的价值,现具体汇报如下。
1 资料与方法
1.1 一般资料
回顾性分析2015年1月—2019年1月在我院产科治疗的90例凶险型前置胎盘产妇的临床资料,年龄25~39岁,平均年龄(31.8±4.5)岁,孕周31~39周,平均孕周(35.7±2.8)周,既往孕次2~8次,剖宫产次数≥1次;所有产妇均为瘢痕子宫,均在产前行彩超及MRI平扫,经手术及病理证实为凶险型前置胎盘,其中71例合并胎盘植入。
1.2 方法
(1)彩超检查。采用GE Voluson E8彩色多普勒超声扫描仪,腹部涂抹耦合剂,探头频率3.5~8.0Hz,观察胎盘后间隙、胎盘实质及周围的血流情况,检测胎盘后方及胎盘实质内的血流信号,记录血流频谱中的最高血流速度(Vmax)、舒张末期流速(Vmin)、阻力指数(RI)、收缩期最大流速与舒张末期流速比值(S/D);若观察到胎盘后间隙部分或完全消失,胎盘实质内检测到丰富的腔隙血流信号并观察到血窦,胎盘基底血流增多、紊乱湍急,探及低阻高速的动脉血流,子宫肌层厚度不足1mm,胎盘基底部无法与膀胱壁进行分界,以上彩超征象出现越多则诊断凶险型前置胎盘伴有胎盘植入的可靠性越高[3]。(2)MRI检查。采用西门子MAGNETOM Skyra 3.0T MRI,先仰卧位扫描COR及SAG T2WI FSE序列,SAG包含压脂及不压脂两个序列,SAG LAVA序列扫描,SAG DWI扫描,共五个序列,膀胱呈半充盈状态。再左侧卧扫描SAGT2WI FSE序列,膀胱呈充盈状态。T2WI SSFSE,TR 3000ms,TE 65ms,层厚5.0mm,反转角90°,矩阵288×288,ETL为1,NEX为0.5;LAVA序列,TR 3.6ms,TE1.7ms,层厚2.0mm,ETL为1,反转角为12°,矩阵320×224,NEX为0.7,带宽为325;DWI b值800, TR4500ms,TE61ms,层厚6.0mm,矩阵96×130,ETL为1,反转角为90°,NEX为6.0,带宽为1953。当MRI图像显示子宫肌层明显变薄,子宫与胎盘分界不清,胎盘下出现信号中断或低信号,则判断为粘连性胎盘;若子宫肌层内有胎盘信号,且子宫肌层信号中断,则判断为植入性胎盘;若胎盘完全穿透子宫肌层,子宫肌层无法观测到,局部胎盘向外突出,邻近浆膜层界限不清,胎盘信号不均匀,宫颈管、宫旁组织及膀胱处有胎盘突入,则为穿透性胎盘[4]。
1.3 观察指标
记录两组的诊断准确率、误诊率、漏诊率;统计诊断的灵敏度、特异度和准确度。
1.4 统计学方法
采用SPSS19.0统计学软件,率(%)表示计数资料,行χ2检验,以P<0.05表示有统计学差异。
2 结果
2.1 两组见诊断效果比较,见表1。两组在诊断准确率、误诊率、漏诊率上无明显差异(P>0.05)。

表1 两组见诊断效果比较[n(%)]
2.2 彩超、MRI与病理结果比较,见表2。
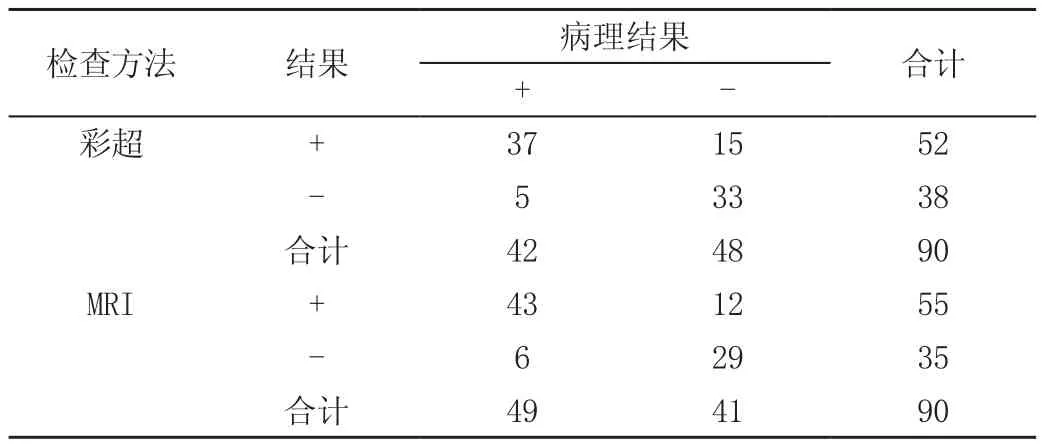
表2 彩超、MRI与病理结果比较(n)
2.3 两组间诊断的灵敏度、特异度和准确度比较,见表3。两组在诊断的灵敏度、特异度和准确度上也无明显差异(P>0.05)。

表3 两组间诊断的灵敏度、特异度和准确度比较(n,%)
3 讨论
瘢痕子宫发生前置胎盘的几率是正常妊娠子宫的5倍,而这类凶险型前置胎盘发生胎盘植入的几率高达38.2%,产后出血率更是高达90%,子宫切除率高达66%[5]。因此产前的早期诊断并选择终止妊娠,对改善预后至关重要。
临床可供选择的产前诊断技术主要有彩超、MRI、血清学检查等。产前彩超、MRI检查因无创、可重复性高等,成为临床诊断的主要方法。彩超能够检测胎盘实质及周围的血流信号,观察子宫肌层与胎盘之间的界限,能为临床判断是否有胎盘植入提供依据。但彩超对评估胎盘浸润子宫肌层的效果有限,导致灵敏度及准确度上有一定影响。MRI可多平面成像,图像分辨率高,特别对胎盘、子宫肌层、绒毛膜与低蜕膜的显示灵敏度高,能够明确胎盘和子宫之间的关系,并对血流敏感,能够清晰显示胎盘粘连、滞留情况。MRI能够为临床判断胎盘侵入子宫肌层情况、结合带是否有中断、变薄现象等提供确切诊断依据[6]。
综上所述,彩超和MRI在诊断产前凶险型前置胎盘各具优势,临床可先行彩超检查,无法明确诊断者使用MRI补充检查,以提升诊断效果。
