床旁超声指导脓毒性休克患者早期液体复苏研究
2019-04-03江其影黄樱菲蔡婷婷冯彩霞童玉梅
江其影, 黄樱菲, 陈 矛, 蔡婷婷, 冯彩霞, 童玉梅
阳江市人民医院 重症监护一区,广东 阳江 529500
脓毒性休克是指脓毒症伴由其所致的低血压,经液体治疗后仍无法逆转,是危重症患者死亡的重要原因,病情凶险,发展迅速,病死率极高,需尽早干预治疗,液体复苏是主要治疗策略[1]。有研究报道,液体复苏早期达标(6 h内)可改善脓毒性休克患者血流动力学与组织灌注,并可减轻血管内皮细胞损伤[2-4]。但不恰当的液体治疗(包括液体复苏不足、容量过负荷)会恶化器官功能,甚至增加病死率。有研究报道,60%的感染性休克患者在早期目标导向治疗时间窗(6 h)外仍在接受过度的液体治疗,最终导致更差的临床预后[5]。因此,液体复苏过程中,建立客观、准确、有效且在重症床旁可操作的容量与心功能监测方法,准确评估患者的容量状态、容量反应性、心功能,避免过度液体治疗所致的肺水肿,对脓毒性休克的治疗极其重要。本研究分别应用床旁超声与中心静脉压监测指导脓毒性休克患者的早期液体复苏,旨在探讨床旁超声指导的临床价值,为床旁超声的应用提供参考依据,现报道如下。
1 资料与方法
1.1 一般资料 选取自2017年8月至2018年10月阳江市人民医院重症监护室收治的脓毒性休克患者92例,采用随机数字表法分为中心静脉压监测组(A组,n=46)与床旁超声组(B组,n=46)。纳入标准:(1)符合脓毒性休克诊断标准;(2)年龄≥18岁;(3)根据病情需进行液体复苏、容量监测、心功能评估,并行气管插管、机械通气患者。排除标准:(1)年龄<18岁;(2)恶性肿瘤、妊娠期女性、严重营养不良者;(3)急性肝功能衰竭者;(4)存在颈内静脉穿刺禁忌证者;(5)前胸壁破溃等原因不能行超声检查者。A组患者男性24例,女性22例;平均年龄(66.65±10.74)岁;急性生理学与慢性健康状况评分(23.47±8.12)分;重症肺炎12例,急性腹膜炎9例,泌尿系感染9例,急性化脓性梗阻性胆管炎8例,急性胰腺炎3例,血行播散性感染5例。B组患者男性25例,女性21例;平均年龄(65.95±10.91)岁;急性生理学与慢性健康状况评分(23.06±8.18)分;重症肺炎13例,急性腹膜炎9例,泌尿系感染8例,急性化脓性梗阻性胆管炎7例,急性胰腺炎4例,血行播散性感染5例。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者及家属均签署知情同意书。
1.2 研究方法 患者均进行抗休克治疗,给予液体复苏、血管活性药物等,根据监测指标进行目标导向调整液体及血管活性药物应用。同时,患者均给予综合性治疗,如抗生素抗感染治疗、机械通气支持(容控模式)、营养支持及维持水电解质平衡等。A组以中心静脉压变化指导补液,使机械通气下中心静脉压维持在12~15 mmHg(1 mmHg=0.133 kPa)。中心静脉压<8 mmHg,则积极补液;中心静脉压>15 mmHg(机械通气者),则限制补液,同时,给予利尿剂(呋塞米20 mg静脉注射),使中心静脉压维持在12~15 mmHg之间。同时,监测平均动脉压,若平均动脉压<65 mmHg,则给予去甲肾上腺素治疗,维持平均动脉压≥65 mmHg。6 h目标为中心静脉压12~15 mmHg,平均动脉压≥65 mmHg,尿量≥0.5 ml/(kg·h)。A组同时进行每搏输出量、下腔静脉内径及肺部B线的超声检查,但不用于指导治疗。B组根据左室舒张末期容积(left ventricular end diastolic volume,LVEDV)、每搏输出量及下腔静脉内径呼吸变异率指导液体治疗。下腔静脉内径呼吸变异率>12%被认为具有容量反应性。根据平均动脉压指导血管活性药物使用;同时,监测B线计数指导液体的选择及利尿剂应用。6 h目标为平均动脉压≥65 mmHg,尿量≥0.5 ml/(kg·h);LVEDV为90~130 ml。
1.3 观察指标 复苏前及入组后6、12、24 h,记录两组患者血流动力学参数(心率、收缩压、舒张压及平均动脉压)、中心静脉压、乳酸及乳酸清除率;A组患者记录每搏输出量、下腔静脉内径最大径、下腔静脉内径最小径、B线计数等超声参数;B组患者记录LVEDV、左室舒张末期内径(left ventricular end diastolic diameter,LVEDD)、左室射血分数(left ventricular ejection fraction,LVEF)、每搏输出量、心输出量、下腔静脉内径最大径、下腔静脉内径最小径、舒张早期经二尖瓣血流速度与舒张早期二尖瓣环速度比值(E/e′)、B线计数等超声参数,计算下腔静脉内径呼吸变异率。记录两组患者6、12、24 h的累计输液量、尿量,并计算液体正平衡量。记录两组6 h复苏达标情况、血管活性药物使用时间、连续性肾替代治疗患者比例、ICU住院时间及28 d存活率等终点指标。
乳酸清除率=(初始值-即时值)/初始值×100%
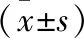
2 结果
2.1 两组患者血流动力学参数及中心静脉压比较 复苏前,两组患者心率、收缩压、舒张压、平均动脉压及中心静脉压比较,差异均无统计学意义(P>0.05)。复苏6 h,两组患者心率较复苏前明显下降,收缩压、舒张压、平均动脉压较复苏前明显升高,差异均有统计学意义(P<0.05)。复苏24 h,B组心率明显优于A组,差异有统计学意义(P<0.05)。复苏6 h,两组中心静脉压较复苏前明显升高,且B组中心静脉压高于A组,差异有统计学意义(P<0.05)。复苏12 h,两组中心静脉压较复苏6 h明显升高,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者累计输液量、尿量及液体正平衡量比较 复苏6、12、24 h,B组患者累计输液量、液体正平衡均少于A组,尿量多于A组,差异均有统计学意义(P<0.05)。见表2。
2.3 两组患者乳酸及乳酸清除率比较 复苏前,两组患者乳酸水平比较,差异无统计学意义(P>0.05)。复苏6、12、24 h,两组患者乳酸水平逐渐降低,且B组低于A组,差异均有统计学意义(P<0.05);两组患者乳酸清除率逐渐升高,且B组高于A组,差异均有统计学意义(P<0.05)。见表3。
2.4 B组各时间点超声参数比较 复苏6 h,B组患者LVEDV、LVEDD、下腔静脉内径最小径、下腔静脉内径最大径、每搏输出量、心输出量均较复苏前升高,下腔静脉内径呼吸变异率明显下降,差异均有统计学意义(P<0.05)。各时间点LVEF比较,差异均无统计学意义(P>0.05)。复苏6、12、24 h的E/e′逐渐升高,差异有统计学意义(P<0.05)。见表4。
2.5 两组患者B线计数水平比较 复苏前,两组患者B线计数水平比较,差异无统计学意义(P>0.05)。复苏6、12、24 h,两组患者B线计数水平逐渐升高,而B组B线计数的增加量低于A组,差异均有统计学意义(P<0.05)。见表5。
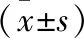
表1 两组患者血流动力学参数及中心静脉压比较
注:与本组复苏前比较,①P<0.05;与本组复苏6 h比较,②P<0.05

表2 两组患者累计输液量、尿量及液体正平衡量比较
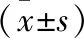
表3 两组患者乳酸及乳酸清除率比较
注:与本组复苏前比较,①P<0.05;与本组复苏6 h比较,②P<0.05;与本组复苏12 h比较,③P<0.05
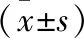
表4 B组各时间点超声参数比较
注:与复苏前比较,①P<0.05;与复苏6 h比较,②P<0.05;与复苏12 h比较,③P<0.05
表5 两组患者B线计数水平比较
注:与本组复苏前比较,①P<0.05;与本组复苏6 h比较,②P<0.05;与本组复苏12 h比较,③P<0.05
2.6 两组患者间终点指标比较 B组患者6 h复苏达标率、28 d存活率明显高于A组,血管活性药物使用时间、连续性肾替代治疗患者比例及ICU住院时间均明显低于A组,差异均有统计学意义(P<0.05)。见表6。
2.7 容量反应性预测价值 以液体治疗后每搏输出量升高>15%为容量反应性阳性标准,下腔静脉内径呼吸变异率>16.1%预测容量反应性,受试者工作特征曲线下面积为(0.905±0.050),95%可信区间0.807~0.992(P=0),敏感性91.7%,特异性86.4%。Δ中心静脉压预测容量反应性,受试者工作特征曲线下面积为(0.609±0.84),95%可信区间0.445~0.773(P=0.206)。见图1。
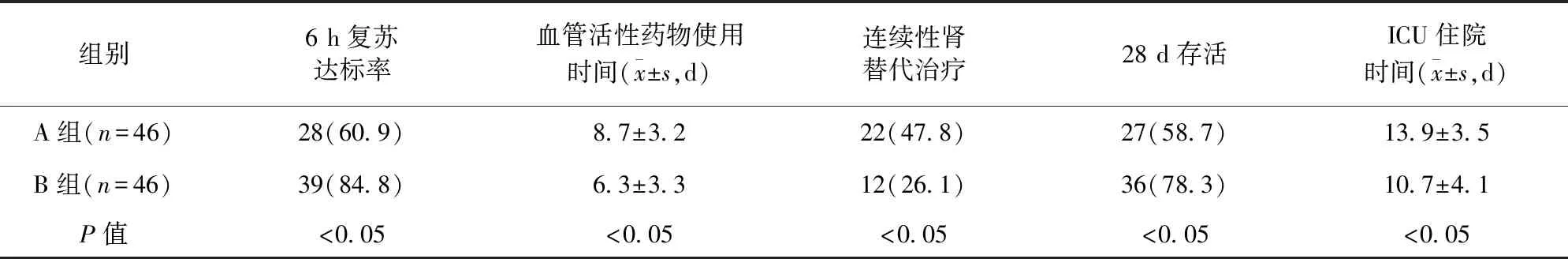
表6 两组患者间终点指标比较/例(百分率/%)
3 讨论
3.1 床旁超声指导液体复苏的临床疗效 本研究结果显示,复苏6 h,两组患者心率较复苏前明显下降,收缩压、舒张压、平均动脉压较复苏前明显升高,且复苏24 h,B组心率优于A组;复苏6、12、24 h,B组患者累计输液量、液体正平衡均少于A组,尿量多于A组;B组6 h复苏达标率明显高于A组(P<0.05),说明床旁超声能够有效指导脓毒性休克患者进行早期液体复苏,并且能够控制液体入量,避免过量补液带来的再次心率恶化、肺水肿、肾损害等不良影响,减少脓毒性休克患者的血管活性药物用量及ICU住院时间,提高28 d存活率。
3.2 床旁超声指导液体复苏对乳酸代谢水平的影响 组织缺氧是脓毒性休克患者的重要生理、病理特征,可表现为血乳酸明显升高,乳酸代谢率低[6]。早期液体复苏的目的是增加组织灌注、改善组织缺氧。复苏6、12、24 h,B组乳酸水平低于A组,乳酸清除率高于A组,说明床旁超声指导液体复苏能迅速降低脓毒性休克患者乳酸水平,提高乳酸代谢率,增加组织灌注、改善组织缺氧。

图1 下腔静脉内径呼吸变异率及Δ中心静脉压预测容量反应性的受试者工作特征曲线
3.3 床旁超声指导液体复苏对心功能的影响 脓毒性休克伴左室舒张功能障碍患者对液体治疗反应性差,病死率增加[7]。有研究表明,舒张功能不全是脓毒症及脓毒休克死亡的独立危险因素[8]。传统的中心静脉压监测指导液体复苏不能直观地评价患者心功能,仅通过中心静脉压、心率、收缩压、舒张压及平均动脉压间接评估心功能和决定补液量,而中心静脉压受多种因素影响,心功能对其影响较大,临床治疗常不能达到预期效果。心脏超声在评价休克患者心功能方面具有无创、便捷、快速、实时和全面的优势,是诊断心脏舒张功能障碍的无创性成像技术。E/e′是评价左室舒张功能的理想指标。本研究结果显示,利用床旁超声指导脓毒性休克液体复苏时,在复苏6、12、24 h,左室收缩功能均正常(LVEF>55%),而E/e′却进行性升高,在复苏24 h达到(13.1±3.4),说明脓毒性休克患者左室舒张功能不全比收缩功能不全更加突出,与既往研究结果一致[9-10]。左室舒张功能障碍或左心室顺应性下降严重影响心室扩张。液体复苏后每搏输出量升高不明显,对液体反应性差,更易导致肺水肿及肺动脉高压,影响右室功能及心输出量[11]。本研究中,B组可实时、动态地监测LVEDV、LVEDD、每搏输出量、LVEF及E/e′等指标,及时评估液体复苏过程中心功能变化,各时间点累积输液量明显少于A组,而B组B线计数低于A组,这与A组缺乏床旁超声监测心功能,尤其是缺乏左室舒张功能评估有关。因此,利用床旁超声指导脓毒性休克患者的液体复苏能更全面评估患者心功能,尤其是左室舒张功能。
3.4 床旁超声指导液体复苏对急性肾损害的影响 急性肾损伤(acute kidney injury,AKI)是脓毒性休克患者常见并发症之一。脓毒性休克患者由于肾的低灌注、炎症因子及毒素对肾的损伤等多种原因,往往迅速发展成为AKI。同时,由于液体过负荷,肾静脉回流受阻、腹内压力升高,导致肾血流灌注的减少及应用大量利尿剂进一步加重对肾功能的损害,增加患者病死率[12]。本研究中,A组行连续性肾替代治疗患者明显多于B组,结合A组各时间点的液体正平衡量及B线计数均高于B组,考虑A组液体正平衡量的增加可能是增高AKI发生率的重要原因。利用床旁超声监测指导脓毒性休克患者液体复苏,通过对患者心功能及B线水平的及时评估,可明显减少液体入量,减少AKI发生。
3.5 床旁超声对防治肺水肿的影响 肺水肿的超声检查征象是出现带有彗星尾的强回声带(即B线)[13-14]。本研究发现,B组在液体复苏6、12、24 h的B线计数增加量明显少于A组,而A组在复苏24 h的B线计数达到176条,这说明利用中心静脉压监测指导脓毒性休克患者液体复苏会出现复苏液体过量,诱发肺水肿,导致病情恶化,增加病死率,而利用床旁超声监测指导脓毒性休克患者液体复苏,可在液体复苏过程中监测肺水肿发生情况,及时调整治疗方案,防治肺水肿发生。
3.6 下腔静脉内径呼吸变异率预测容量反应性的价值 本研究发现,以液体治疗后每搏输出量升高>15%作为容量反应性阳性的标准,下腔静脉内径呼吸变异率>16.1%预测脓毒性休克患者容量反应性受试者工作特征曲线曲线下面积为(0.905±0.050),敏感性91.7%,特异性86.4%,提示下腔静脉内径呼吸变异率可作为一个精确预测脓毒性休克患者容量反应性的指标。
综上所述,床旁超声能有效指导脓毒性休克患者进行早期液体复苏,减少血管活性药物使用时间,降低乳酸水平,提高乳酸清除率,改善微循环;还可全面、实时、动态的监测患者心功能及肺部B线计数水平,及时调整治疗方案,减少过量补液带来的再次心率恶化、肺水肿、AKI等不良影响,改善患者预后。
