机械通气对室间隔缺损修补术婴儿血流动力学的影响
2019-04-02甄子铂谢思远马骏欧阳川
甄子铂 谢思远 马骏 欧阳川
1首都医科大学附属北京安贞医院(北京100029);2首都儿科研究所附属儿童医院(北京100020)
先天性心脏病(congenital heart disease,CHD)患儿心脏手术术后神经功能的不良反应一直是大家关注的焦点。据统计,CHD 患儿心脏术后神经系统并发症发生率约为2%~25%[1⁃2],体外循环、麻醉、外科操作都会对其产生影响。因此笔者运用多种监测手段,指导术中及术后的操作和治疗,以降低神经系统的损伤为目的,希望对降低患儿术后并发症具有指导意义,提高先心病患儿的远期预后。
先心病患儿脑血流阻力下降,血流增多,血管的顺应性增加,脑循环就有所改善[3⁃4]。研究发现[5],脑血管对PaCO2很敏感,PaCO2是改变脑血流量的重要因素之一。轻至中度的高碳酸血症在脑缺血后的神经保护方面具有积极作用[6]。经颅多普勒超声(transcranial doppler ultrasound,TCD)和血流动力学监测仪Most Care®可分别无创监测脑血流、心功能和外周血管功能等一系列参数。通过比较不同机械通气状态下脑血流和体循环血流参数的变化,分析机械通气变化对其的影响。
1 资料与方法
1.1 一般资料 选择2017年11月至2018年6月于我院进行室间隔修补术的患儿83 例,年龄<1周岁,ASA 分级Ⅰ-Ⅱ级,随机将其分为传统组(T组,n=34)和调控组(C 组,n=49)。排除标准:(1)严重肺动脉高压(平均肺动脉压力>50 mmHg);(2)经方波试验发现动脉压力信号欠阻尼和过阻尼。
1.2 麻醉方法 所有患儿入室后常规行心电图(ECG)、足指末端氧饱和度(SpO2)监测,开放静脉通道,经静吸复合麻醉后行气管插管,给予定容通气模式,吸入氧浓度50%,调整潮气量(Vt/kg)和呼吸频率(F),维持T 组呼气末二氧化碳(PetCO2)于30~35 mmHg,C 组PetCO240~45 mmHg。行桡动脉穿刺置管,监测有创动脉压,连接血流动力学监测仪器MostCare(Vytech Health®,Padova,Italy)持续监测血流动力学参数。麻醉维持采用哌库溴铵0.08~0.16 mg/(kg·h),咪达唑仑0.2~0.4 mg/(kg·h)及舒芬太尼2~4 μg/(kg·h)。术中及时调整麻醉深度复合使用血管活性药物(多巴胺3~5 μg/(kg·min)或盐酸肾上腺素0.03~0.05 μg/(kg·min)维持血流动力学各参数波动于基础值±20%以内。
1.3 观察指标 (1)分别于麻醉诱导后(T1)、开心包(T2)、体外循环结束(T3)、改良超滤结束(T4)、术毕(T5)记录心率(HR)、收缩压(Psys)、舒张压(Pdia)、重脉压(Pdic)、心指数(CI)、全身血管阻力指数(SVRI)、脉压变异度(PPV)、心脏循环效率(CCE)和最大压力梯度(dP/dt)。(2)于各时间点在患儿颧弓上方眼眶外缘和耳间的颞窗放置TCD(DB⁃1887,DWL 公司,德国)探头,将大脑中动脉作为靶血管,深度约为45~50 mm,待TCD 频谱较为满意后及时记录脑血流速度(cerebral blood flow velocity,CBFV)(包括脑血流速度峰值Vmax、最低值Vmin 及平均值Vmean)及搏动指数(PI)与阻力指数(RI)。(3)记录各时间点的Vt/kg、F 并根据体重计算每分钟通气量(Mv/kg)。
1.4 统计学方法 应用SPSS 22.0 统计软件,计量资料采用均数±标准差表示。采用重复测量资料的方差分析比较组内参数在不同机械通气水平下的变化,采用独立样本t检验进行组间对比,参数之间相关性采用Pearson 相关分析。P<0.05 为差异有统计学意义。
2 结果
2.1 一般情况比较 两组患儿均顺利完成手术,术毕带气管导管回重症监护病房。术中无与使用TCD 相关的不良事件发生。两组患儿性别、月龄、体质量等差异均无统计学意义(P>0.05),见表1。
表1 两组患儿的一般情况Tab.1 Comparison of general data between two groups±s,例

表1 两组患儿的一般情况Tab.1 Comparison of general data between two groups±s,例
注:T 组为传统组,C 组为调控组
组别月龄(月)体质量(kg)性别(男/女)ASA(I/II)T 组(n=34)7.2±2.8 6.6±1.4 14/20 30/4 C 组(n=49)7.1±2.5 6.3±1.2 25/24 41/8 P 值>0.05>0.05>0.05>0.05
2.2 通气状态 T 组:Vt/kg 6~13 mL/kg,Mv/kg 110~360 mL/(min·kg),F 15~31 次/min;C 组:Vt/kg 6~13 mL/kg,Mv/kg 60~280 mL/(min·kg),F 12~26 次/min。
2.3 组间比较 与T 组比较,C 组患儿T1 时间点Vmax 增高,T4、T5 时间点Vmin 增高,T1、T2、T4、T5 时间点Vmean 均增高,T5 时间点PI 降低(P<0.05),其余各项差异均无统计学意义(P>0.05),见表2。与T 组比较,C 组患儿T1、T2 时间点Psys、Pdia、Pdic 均降低,SVRI、PPV 均增高(P<0.01),其他时间点差异无统计学意义(P>0.05)。HR、CI、CCE 各时间点差异均无统计学意义(P>0.05),见表3。
2.4 组内比较 两组患儿Vmean 于T3 时间点低于T1、T2、T4、T5,差异有统计学意义(P<0.05),见图1A。两组患儿PI、RI 于T3 时间点明显高于T1、T2、T4、T5,差异有统计学意义(P<0.01),见图1B、C。两组患儿Psys、Pdia、Pdic 与CI 均呈现T3时间点低于T1、T2,且T4、T5 较T1、T2 有升高趋势,见图2A⁃D。SVRI 呈现先上升后下降的趋势,见图2E。
表2 两组患儿不同时间点脑血流动力学的比较Tab.2 Comparison of cerebral hemodynamics in two groups at different time points±s

表2 两组患儿不同时间点脑血流动力学的比较Tab.2 Comparison of cerebral hemodynamics in two groups at different time points±s
注:*代表组间对比,P<0.05,**代表组间对比,P<0.01。T 组为传统组,C 组为调控组
指标Vmax(cm/s)Vmin(cm/s)Vmean(cm/s)PI RI组别T 组C 组T 组C 组T 组C 组T 组C 组T 组C 组T1(麻醉诱导后)94±20*105±19*22±11 26±10 45±14*53±13*1.71±0.51 1.60±0.40 0.77±0.11 0.76±0.08 T2(开心包)97±16 100±22 23±12 26±11 47±12*54±14*1.68±0.60 1.50±0.40 0.77±0.12 0.75±0.10 T3(体外循环结束)105±29 95±28 7±10 6±11 39±11 38±17 2.70±0.90 2.70±0.90 0.93±0.11 0.94±0.10 T4(改良超滤后)98±27 101±30 18±15*25±15*45±16*53±18*2.00±1.00 1.60±0.50 0.80±0.16 0.77±0.10 T5(术毕)92±24 99±28 19±12*27±17*42±12*51±19*1.90±0.90*1.50±0*0.79±0.14 0.73±0.20
表3 两组患儿不同时间点体循环血流动力学的比较Tab.3 Comparison of systemic circulation hemodynamics in two groups at different time points±s
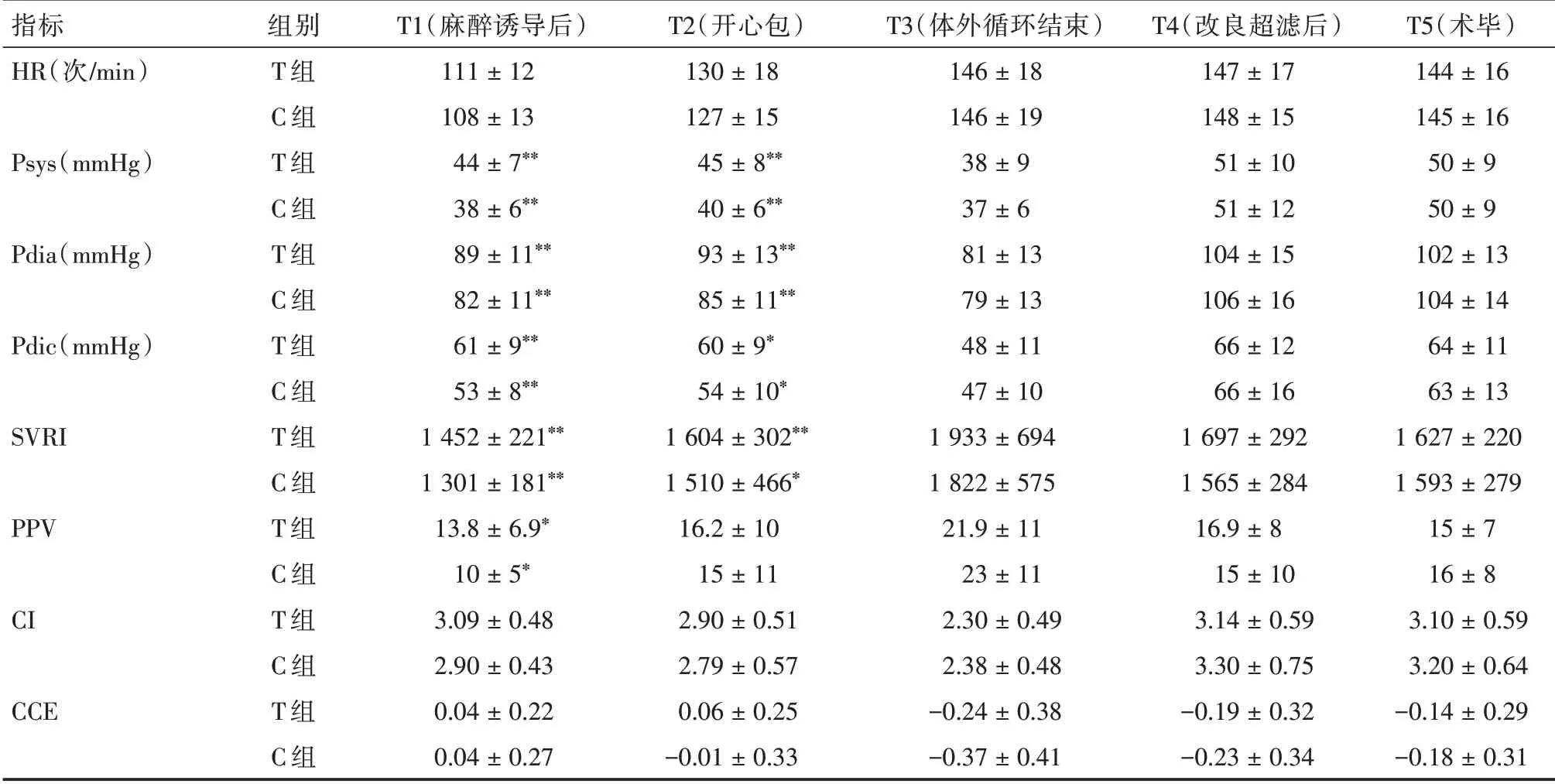
表3 两组患儿不同时间点体循环血流动力学的比较Tab.3 Comparison of systemic circulation hemodynamics in two groups at different time points±s
注:*代表组间对比,P<0.05,**代表组间对比,P<0.01。T 组为传统组,C 组为调控组
指标HR(次/min)Psys(mmHg)Pdia(mmHg)Pdic(mmHg)SVRI PPV CI CCE组别T 组C 组T 组C 组T 组C 组T 组C 组T 组C 组T 组C 组T 组C 组T 组C 组T1(麻醉诱导后)111±12 108±13 44±7**38±6**89±11**82±11**61±9**53±8**1 452±221**1 301±181**13.8±6.9*10±5*3.09±0.48 2.90±0.43 0.04±0.22 0.04±0.27 T2(开心包)130±18 127±15 45±8**40±6**93±13**85±11**60±9*54±10*1 604±302**1 510±466*16.2±10 15±11 2.90±0.51 2.79±0.57 0.06±0.25-0.01±0.33 T3(体外循环结束)146±18 146±19 38±9 37±6 81±13 79±13 48±11 47±10 1 933±694 1 822±575 21.9±11 23±11 2.30±0.49 2.38±0.48-0.24±0.38-0.37±0.41 T4(改良超滤后)147±17 148±15 51±10 51±12 104±15 106±16 66±12 66±16 1 697±292 1 565±284 16.9±8 15±10 3.14±0.59 3.30±0.75-0.19±0.32-0.23±0.34 T5(术毕)144±16 145±16 50±9 50±9 102±13 104±14 64±11 63±13 1 627±220 1 593±279 15±7 16±8 3.10±0.59 3.20±0.64-0.14±0.29-0.18±0.31
3 讨论
随着外科水平的进步、麻醉与体外循环管理的提高,小儿先心病手术的死亡率有了极大的降低。据报道,神经系统发育异常在CHD 患儿中更常见[7⁃8],因此临床医生更加关注于先心病患儿神经系统并发症,以保证远期生活质量。研究发现[5],脑血管对PaCO2很敏感,PaCO2是改变脑血流量的重要因素之一,轻度高碳酸血症可以使人脑氧代谢率降低13%。当PaCO2在25~75 mmHg 范围内时,PaCO2每升高1mmHg,脑血流量会增加4.0 mL/(100 g·min)。轻至中度的高碳酸血症在脑缺血后的神经保护方面具有积极作用[6]。
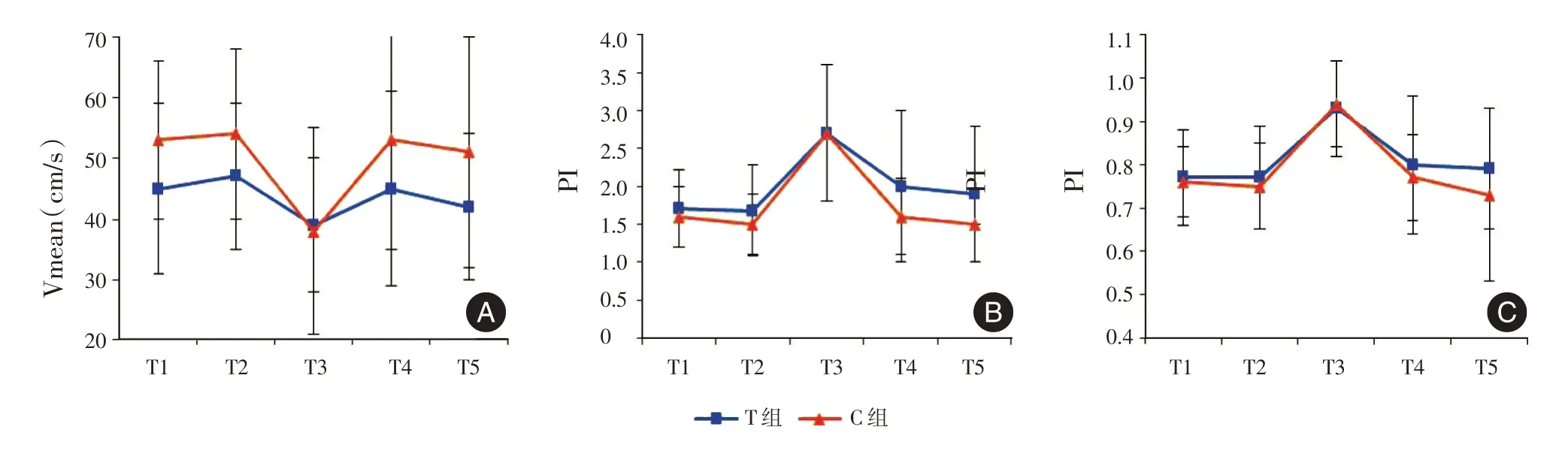
图1 两组患儿各时间点脑血流动力学的比较Fig.1 Comparison of cerebral hemodynamics at different time points between two groups

图2 两组患儿各时间点体循环血流动力学的比较Fig.2 Comparison of systemic hemodynamics at different time points between two groups
大脑中动脉脑血流速度(CBFV)是通过机体对二氧化碳分压(PaCO2)、大脑代谢、动脉血压(BP)、神经原活性和心输出量的反应来调节的。成年人通过运动使PaCO2升高,从而升高CBFV,随着运动强度增加到最大,大脑新陈代谢可能以线性方式增加[9]。通气改变与脑血管灌注之间的这种关联在婴儿身上仍有待探讨。Vmean 比Vmax和Vmin 更不容易受到伪影的影响,且能提示单位时间内通过动脉的血容量的最高相关性[10⁃12],因此被认为是反映脑血流量更客观的指标。本研究显示,C 组患儿Vmean 除体外循环结束(T3)时,其他时间点均高于T 组。这说明,通过改变Vt/kg 和F 从而降低Mv/kg,使PetCO2维持于正常值的高限能有效增加脑血流量,从而增加脑灌注。另外,Vmean 与Mv/kg 具有明显的负相关(P<0.01),说明高通气状态下使PetCO2维持于较低水平时,脑血流会相对减少;维持适当高PetCO2水平会对脑灌注产生积极的影响。笔者考虑T3 时间点与其他各时间点的差异是由于体外循环期间及循环建立之初,心肌缺血再灌注损伤产生炎性介质对脑血管的影响。体外循环期间非搏动灌注导致脑部及机体各组织器官血流氧供需的失衡,增加了术后发生神经系统及其他并发症的风险。
PI 主要反映动脉的顺应性和弹性,RI 则反映被检测脑血管阻力的变化,其准确性受年龄及其血管条件影响,与脑血流速度有着密切的关系。PI、RI 值增高多见于高血压、动脉硬化、动脉狭窄、动脉痉挛、颅内高压,降低则见于动静脉畸形。本研究发现,除T5 时间点C 组PI 低于T 组,其他时间点差异均无统计学意义(P>0.05)。由此推断,机械通气的改变对脑血管的顺应性、弹性与血管阻力无明显影响。原因可能为本次研究纳入患者均为婴儿,顺应性弹性条件好,外界因素对其影响小。全组患儿T3 时间点PI、RI 均明显高于其他四点且CBFV 显著降低(P<0.05),说明体外循环期间各种因素对脑血管本身的功能造成了影响,成为术后神经系统损伤的危险因素之一。
压力记录分析法(PRAM)是一种脉冲轮廓描记法,通过对动脉脉搏波形的分析来估计血流动力学参数[13]。应用仪器Most Care®根据动脉压波型对CO 进行评估[14],连续测量HR、Psys、Pdia、Pdic、SVRI、PPV 和CCE。研究中,C 组Psys、Pdia、Pdic、SVRI 于T1、T2 时间点均低于T 组(P<0.01)。HR、CI、CCE、PPV 各时间点均无统计学差异(P>0.05)。这说明,体外循环前通过改变通气状态可以促进外周血管的收缩,增加外周阻力,从而提高外周血压。体外循环结束后,外周血管的顺应性及弹性遭到破坏,两组Psys、Pdia、Pdic、SVRI 趋于相等。反观脑血流变化曲线,体外循环结束后T4、T5 点两组差异仍有统计学意义(P<0.05),说明体外循环对脑血管功能的干扰作用较小。HR、CI、PPV、CCE 各时间点均无明显差异,说明低通气对心脏自身功能影响并不明显。两组患儿Psys、Pdia、Pdic 与CI 均呈现T4、T5 较T1、T2 升高的趋势,SVRI 呈现先上升后下降的趋势。笔者考虑这种情况的出现与体外循环后运用血管活性药有关。两组患儿Mv/kg 与Psys、Pdia、Pdic、PI、RI 呈正相关,与CBFV 呈负相关(P<0.05),这说明通过通气量对血压及血管阻力的影响突出,对心脏本身功能的影响较小。
本研究中PetCO2维持在40~45 mmHg 时,患儿术中脑血流动力学明显优于30~35 mmHg,且并不影响心功能,可以认为PetCO2在40~45 mmHg 时的机械通气状态,其脑保护效果更好。首先,入组的研究对象较少,对这一结果的分析缺乏代表性。未来将扩大样本量,进一步证实与体循环血流动力学相比,机械通气的变化对脑血流速度的影响更为明显;其次,入组婴儿的出生状况、喂养方式数据不详,这些混杂因素会对结果造成一定的影响;最后,由于系统误差的存在,PetCO2参数与PaCO2参数出现一定偏倚,这种偏倚在统计学可以接受的范围内。
综上所述,在婴儿室间隔缺损修补术中,与体循环血流动力学相比,机械通气的变化对脑血流速度的影响更为明显,调控组的脑血流动力学优于传统组。
