原发性骨淋巴瘤1例并文献复习
2019-02-13韩宏生潘诗农杨文峰郑彤
韩宏生,潘诗农,杨文峰,郑彤
(1. 延安市人民医院,中国医科大学延安医院放射科,陕西 延安 716000; 2. 中国医科大学附属盛京医院放射科,沈阳 110004)
原发性骨淋巴瘤 (primary lymphoma of bone,PLB) 是一种少见的结外恶性淋巴瘤,约占骨恶性肿瘤的3%~7%,占结外淋巴瘤的4%~5%[1-2]。PLB大部分为非霍奇金淋巴瘤 (non-Hodgkin lymphoma,NHL) ,最常见的病理类型为弥漫大细胞淋巴瘤[3],也有极少数为霍奇金淋巴瘤 (Hodgkin disease,HD)[4]。PLB临床上缺乏特征性表现,早期确诊比较困难。现报道1例延安市人民医院经病理确诊的PLB病例,并进行分析与文献复习,旨在提高对本病的认识。
1 临床资料
1.1 一般资料
患者,男,46岁,以“左小腿上端疼痛15 d”为主诉来诊。患者于15 d前无明显诱因出现左小腿上端疼痛,疼痛呈持续性,逐渐加重,影响行走,偶有发冷,但未测量体温。实验室检查血常规、肝肾功、电解质、类风湿因子、血沉、C反应蛋白均未见异常。
1.2 影像学资料
数字X线成像 (digital radiography,DR) 显示左胫骨近端骨质疏松,局部骨纹理结构紊乱,见不规则细线状硬化影,骨皮质轮廓尚在 (图1) 。X线计算机体层成像 (X-ray computed tomography,CT) 显示左胫骨近端多发溶骨性骨质破坏,部分骨小梁中断呈溶冰状改变,局部骨髓腔密度增高,CT值约150 HU (图2) 。磁共振成像 (magnetic resonance imaging,MRI) 显示胫骨近端大片状长T1WI长T2WI信号影,压脂序列呈地图状高信号改变,内侧骨皮质轮廓不清,软组织肿块不明显 (图3) 。
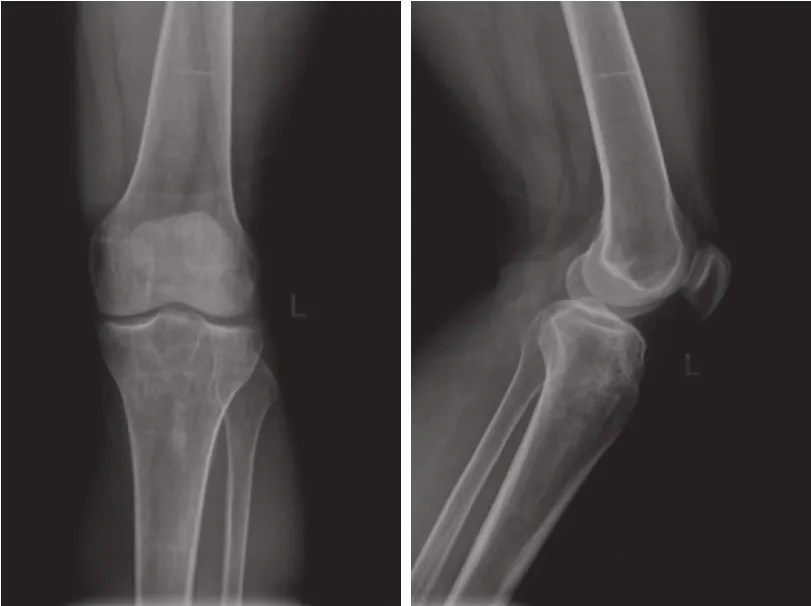
图1 X线平片显示左胫骨上端骨质疏松,局部骨纹理结构紊乱,有不规则细线状硬化影
1.3 手术及病理检查
行常规左胫骨近端骨肿瘤活检术,术中见骨膜表面充血明显,骨膜下未见肿瘤组织侵入,开窗1 cm×1 cm,凿掉骨片后见病灶内有血性液体及褐红色质脆软组织,刮去病灶内组织,送病理检查。病理检查见病灶组织呈淋巴组织结构,类似淋巴结,形态及免疫组化 (Bcl-2阳性,CD20阳性,Bcl-6阴性,CD10阴性,CD21阴性,CD3阴性,CD5阴性,MUMI阴性,Ki-67约20%阳性) 符合低级别B细胞淋巴瘤 (图4) 。

图2 CT重建显示多发骨质破坏,骨纹理部分消失呈不规则大网格状改变,破坏区内密度高于正常髓腔,CT值约150 HU,周围骨质密度略有增高,整体示“浮冰征”
1.4 治疗及随访
给予患者6个疗程的正规化疗。于4年后来院复查,DR显示左胫骨近端骨质疏松较4年前明显改善,仍然有斑片状低密度影,不规则弧线状硬化影较前明显 (图5);MRI T1显示肿瘤区骨质信号与正常骨一样,均为高信号,其内有线状低信号影,T2脂肪抑制序列显示胫骨平台下有少许骨髓水肿,可能与退变有关 (图6) 。
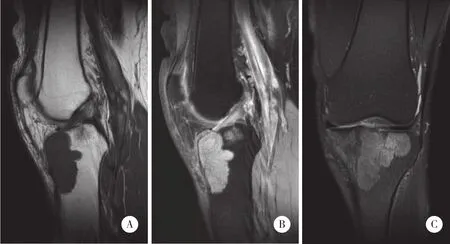
图3 CT平面扫描图像
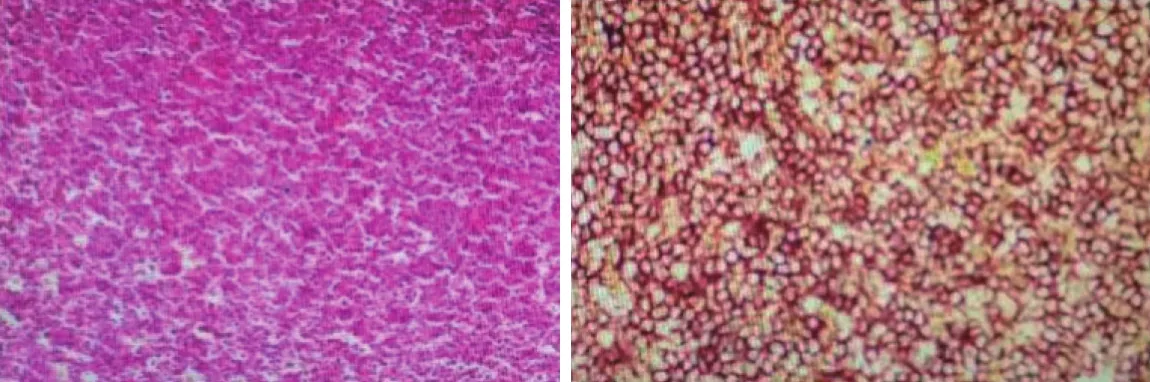
图4 病理示淋巴组织结构类似淋巴结结构,形态及免疫组化符合低级别B细胞型淋巴瘤,免疫组化CD20阳性,Bcl-2阳性
2 讨论
PLB起源于骨髓淋巴组织,临床上非常少见,多为NHL,也可为HD。1932年OBERLING等将此病命名网状细胞肉瘤,1939年PARKER及JACKS将此病重新命名为PLB。PLB临床上没有特征性表现,有时局部疼痛为该病的唯一症状,组织学上难以区分原发性和继发性骨淋巴瘤,但PLB治疗后生存率高于继发性骨淋巴瘤,因此非常有必要尽早诊断,以便及时治疗。
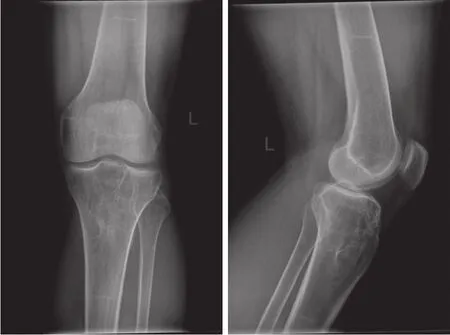
图5 化疗4年后复查X线片示左胫骨上端仍有斑片状低密度区,局部纹理紊乱,有线状硬化影
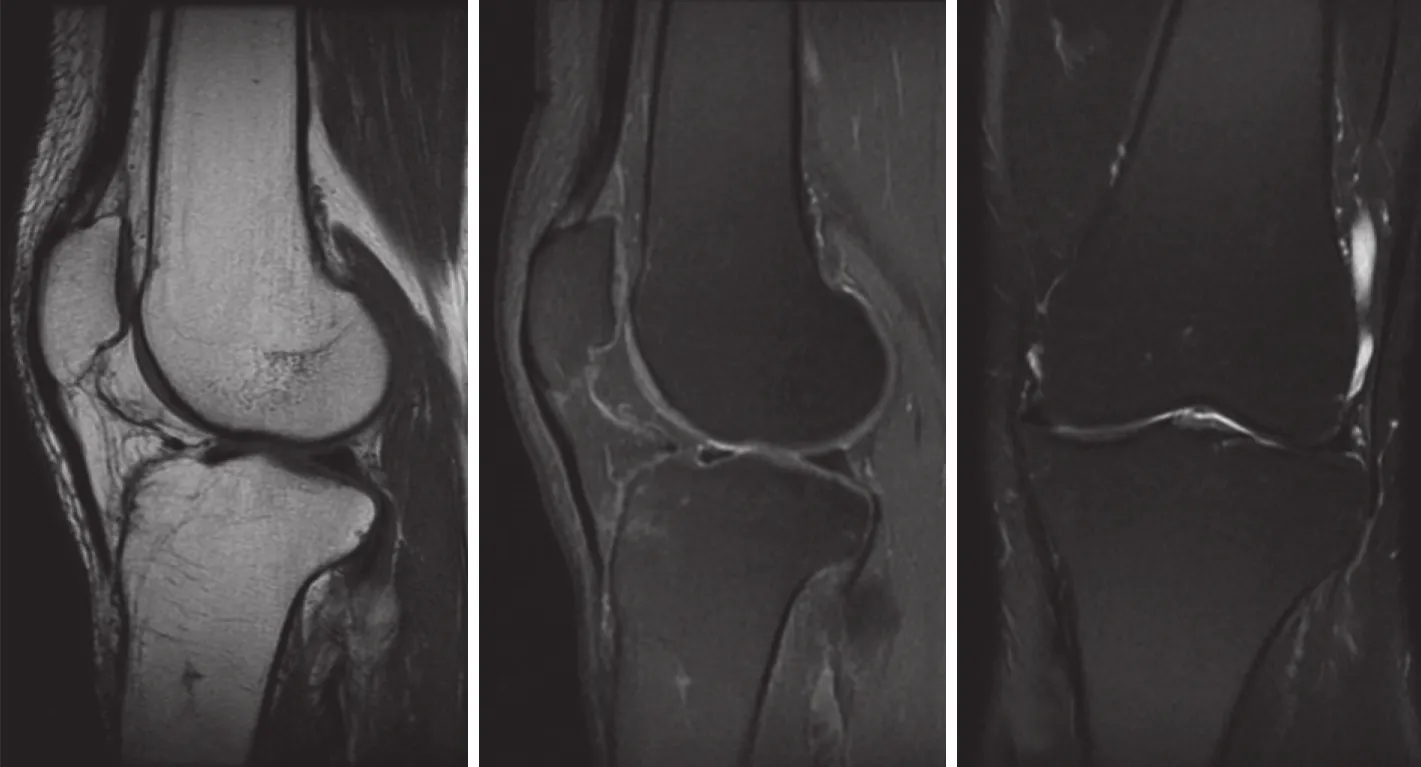
图6 化疗4年后MRI平扫复查示原肿瘤信号影消失
目前PLB公认的诊断标准[6]是: (1) 肿瘤的首发部位或症状必须在骨骼,病理符合恶性淋巴瘤诊断标准; (2) 临床及其他各种辅助检查未发现其他系统组织有原发肿瘤; (3) 发现骨破坏6个月后才出现其他部位恶性淋巴瘤的症状和体征; (4) 全身情况较好,而骨内肿瘤局限期较长。血液生化学检查可显示白细胞升高,淋巴细胞比值增高,红细胞沉降率加快,碱性磷酸酶水平升高,本病例未发现实验室检查异常。PLB发病年龄多在40岁左右,发病比例男︰女为1.2︰1~1.6。文献[1-7]报道PLB最常发生于骨盆及股骨,其次为脊柱、肱骨、颅骨等,本例发生于胫骨近端,实属少见。X线表现没有特征性,多数表现为溶骨性骨质破坏,呈斑片状或虫蚀状,边界不清,骨皮质破坏后周围可见软组织肿块,与一些转移性病变鉴别困难。于宝海等[8]发现在41例PLB病例中,4例表现为“浮冰征”,并认为“浮冰征”对于诊断PLB可能有一定提示意义。PLB患者CT显示骨质破坏优于DR,可显示细微的骨皮质中断及破坏区内骨髓密度增高,显示“浮冰征”亦优于DR,本例平片未显示,CT重建显示“浮冰征” (图2) 。在软组织肿块显示方面,CT也优于DR。增强扫描时,骨内病变及周围软组织肿块可见强化[7]。由于淋巴瘤的细胞成分多,间质成分少,水含量也相对较少,因此病灶呈长T1WI长T2WI信号,与正常骨髓形成明显对比。本例在T2WI抑制脂肪序列上显示骨皮质内斑点状及线状高信号影 (图3) 。MRI相较DR及CT能更早发现骨质破坏及“骨皮质开窗征”,并且能敏感地显示软组织肿块的准确范围,因此对怀疑PLB的患者,MRI是最佳影像学检查方法。有研究[8]显示,40%~60%的PLB患者MRI检查有软组织肿块,往往环绕病骨,此时骨皮质可无广泛破坏。组织学上,PLB沿哈弗氏管蔓延生长,典型者表现为细小的淋巴细胞与较大的组织细胞混合生长,因此PLB骨膨胀较少,骨皮质轮廓基本保持正常。
PLB需要与以下疾病进行鉴别诊断[1-7]: (1) 骨髓瘤,40岁以上多见,绝大多数为多发,广泛骨质疏松及多发骨质破坏,典型者呈穿凿状改变,约50%可见Bence-Jones蛋白尿,骨髓涂片可见骨髓瘤细胞,而PLB单发多见,骨皮质轮廓基本保持; (2) 尤文肉瘤,好发于青少年,长骨骨干和干骺端多见,斑点状、虫噬样骨质破坏,边缘模糊,骨膜反应呈“葱皮”样,可有Codman三角,而PLB骨膜反应轻微,全身症状相对较轻; (3) 骨髓炎,急性者有时与PLB鉴别较难,但急性骨髓炎全身症状较重,表现为软组织弥漫性肿胀,而PLB软组织呈肿块样生长,慢性骨髓炎骨质硬化明显。
PLB是一种少见的结外恶性淋巴瘤,临床表现缺乏特征性,目前诊断主要依赖于组织学及免疫组化检查。特征性溶骨性骨质破坏及骨外软组织肿块可提示PLB。系统的影像检查有助于对该病变做出较准确的诊断。
