新近丧偶老年人居丧风险及影响因素
2018-06-25张成成马翠翠
张成成 宋 洁 马翠翠 曲 男
(山东中医药大学,山东 济南 250014)
居丧风险是指一个人经其他重要的人的死亡后,对其负面健康结果易感性的程度,负面健康结局可表现在生理功能、心理功能、社会功能等诸多方面,其最坏的结局是死亡〔1〕。此处,“风险” 特指导致负面健康结果的可能性,而非特定的原因和结果。丧偶是老年人晚年生活中重大的转变性事件,不仅可以导致老年人健康问题增多,而且长期照料生病的配偶还可以导致身心疲惫、自身患病或疾病加重,导致居丧风险增加〔2,3〕。尤其是新近丧偶老年人会经历更多的痛苦、绝望、抑郁及死亡风险增加〔4〕。多项研究〔5,6〕表明,丧偶对老年人死亡率的影响主要集中在丧偶早期,并随丧偶时间的延长逐渐减弱,尤其丧偶6个月内老年人的死亡率最高。本研究分析并明确新近丧偶老年人居丧风险现状及其影响因素。
1 对象与方法
1.1研究对象 于2015年5~6月对山东省108例新近丧偶老年人入户进行问卷调查。纳入标准:①丧偶时间≤3个月;②无认知及语言交流障碍;③首次丧偶且丧偶后无婚配者;④知情且自愿参加本次研究者。排除标准:①患有严重躯体疾病不能配合完成调查者;②患有严重精神障碍者。新近丧偶老年人居丧风险评分为79~112分,平均(98.68±6.48)分,呈中等偏上水平。
1.2研究方法 调查员由经过统一培训的护理学院2013级本科生、研究生及教师担任。采用便利抽样的方法,就近通过城市社区居委会、乡镇村委会、社区或村卫生所等获得丧偶老年人的信息。问卷采取入户询问填写与自填相结合的方式,对于部分文化程度较低等不能自行填写的老年人,采用一对一的形式,由调查员按问卷内容以统一的询问标准进行访谈并填写,当场检查问卷,保证合格。共发放问卷110份,回收有效问卷108份(98.18%)。
1.3研究工具 ①一般资料调查表包括性别、年龄、文化程度、月收入、职业、配偶丧亡方式、居住方式、所患慢性病及种类数、是否承担主要照顾者角色等。②丧偶老年人居丧风险评估量表由课题组编制,具有良好的信效度,其内容效度为-0.629,Cronbach α系数为0.872〔7〕。量表包含4个维度,33个条目,分别为:躯体功能、心理功能、社会功能、生活质量。每个条目采用4级评分法:完全符合=4分,符合=3分,不符合=2分,极不符合=1分。量表中条目前带“*”的条目为反向计分(即完全符合计=1分,符合=2分,不符合=3分,极不符合=4分)。量表总得分33~132分,得分越高,说明丧偶老年人的居丧风险越大。
1.4统计学方法 采用SPSS21.0软件进行t检验、方差分析及多元逐步线性回归分析。
2 结 果
2.1新近丧偶老年人居丧风险影响因素的单因素分析 丧亡方式、年龄、文化程度、经济收入、职业、患有慢性病种类数、居住方式、是否承担主要照顾者对丧偶老年人居丧风险量表总分影响,差异具有统计学意义(P<0.05)。见表1。
2.2新近丧偶老年人居丧风险影响因素的多因素分析 以居丧风险量表总分作为因变量,将年龄(60~69岁=1,70~79岁=2,≥80岁=3)、配偶丧亡方式(预期死亡=1,非预期死亡=2)、文化程度(小学及以下=1,初中及以上=2)、月经济收入(<500元=1,≥500元=2)、居住方式(独居离子女远=1,独居离子女近=2,与子女同住=3)、患有慢性病种类数(≤1种=1,2种=2,≥3种=3)作为自变量,进行多元逐步线性回归分析(引入水准α=0.05,剔除水准β=0.10)。结果显示,新近丧偶老年人居丧风险水平与丧亡方式、年龄、文化程度、经济收入、患有慢性病种类数、居住方式6个因素有关,这6个变量可以解释总变异的74%。见表2。
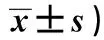
表1 新近丧偶老年人居丧风险影响因素的单因素分析(n=108,分,
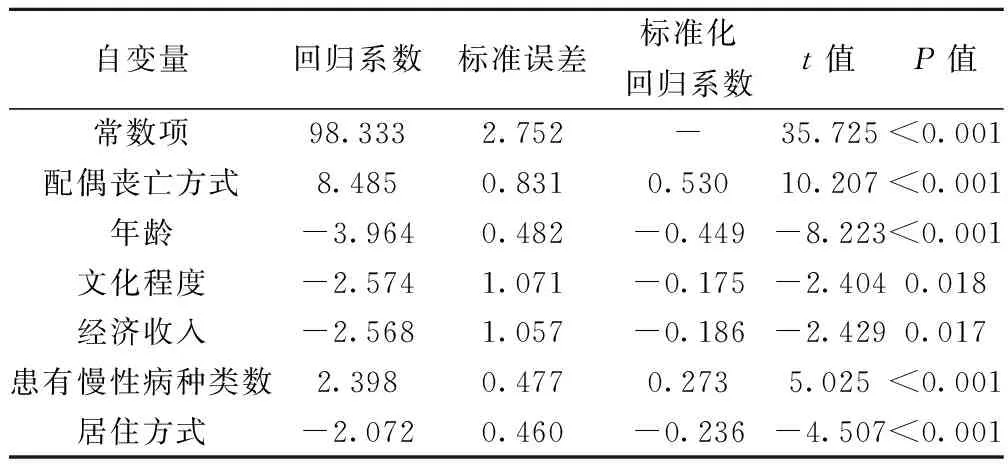
表2 新近丧偶老年人年人居丧风险影响因素的多元线性逐步回归分析结果(n=108)
R2=0.740,F=48.003,P<0.01
3 讨 论
本调查显示,新近丧偶老年人居丧风险量表评分总体呈中等偏上水平,高于马翠翠〔7〕对山东省丧偶6个月内老年人居丧风险量表评分为(82.43±10.28)分的报道,也高于Kristjanson等〔8〕对丧亲6个月内居丧者居丧风险总体呈中等水平的报道。由于丧偶对老年人的短期影响远远大于长期影响〔9〕,新丧偶所带来的身体和心理上的压力,可能会加重老人原本就存在的慢性病,并有可能导致一系列并发症〔10〕,从而增加居丧风险。随着丧偶时间的延长,老年人逐渐适应新的生活方式,部分补偿机制(如与子女同住等)也可能起到积极作用〔11〕,居丧风险降低。此外,本次调查的丧偶老年人以农村丧偶老年人居多,且绝大多数老年人患有不同程度的慢性病。由于农村经济收入水平相对较低,子女提供给老年人的经济支持非常有限,导致老人缺乏医疗卫生保障〔12〕。多数老人表示患病后去村卫生所治疗,无经济能力去正规大医院治疗,病情加重导致自身健康状况恶化,因此居丧风险水平可能相对较高。
本研究与国外研究结果〔13,14〕一致。Parkes〔13〕研究表明,与配偶为自然死亡者相比,配偶为非预期死亡者会经历更艰难的悲伤过程和心理健康结局。Kristensen等〔14〕同样发现在大量丧失事件中,突然丧偶比自然死亡所致的丧偶更能加剧丧偶者的心理卫生障碍,会导致创伤后应激障碍、重度抑郁、酒精或药物依赖、自杀意念等心理健康问题,并且恢复过程比较缓慢。此外,突然丧偶所带来的精神和心理压力很可能会加重原本就存在的慢性疾病,并可能会导致其他并发症〔15〕,从而会影响老年人的整体健康状况,因此居丧风险水平较高。
本研究表明随着年龄的增长,丧偶老年人居丧风险水平逐渐降低。这与以往研究结果〔11,16〕一致,新丧偶对65~79岁低龄老年人的影响最大,≥80岁高龄老年人的影响却大幅度下降。原因可能为在高龄阶段,死亡成为老年人晚年生活中较常见的事件,对于配偶的死亡不再是一个无预期的事件,老年人在心理上已经有所准备,所以对高龄老年人而言,配偶死亡所带来的冲击小于低龄老年人〔15〕,居丧风险相对较低。
本研究与Martikainen等〔17〕研究结果一致,低学历老年人受丧偶影响而死亡的概率高于高学历老年人。文化程度的高低可直接影响到丧偶老年人的自我保健意识和行为能力,进而影响到健康状况〔18〕。受教育程度低的丧偶老年人自身文化知识水平有限,不仅对疾病信息和防治缺乏了解,而且主动获取保健意识的能力较差,出现健康问题不能进行及时有效的治疗〔18〕,导致自身健康状况恶化,居丧风险增加。此外,较高的文化水平通常意味着比较稳定的职业或社会地位,从而有着较好的经济和医疗卫生保健条件,出现健康问题可以及时诊治,居丧风险降低。
本研究与国外多项研究结果一致〔17,19〕。Stroebe等〔19〕研究显示,丧偶伴随经济资源下降或收入不足,会恶化居丧健康结局。Martikainen等〔17〕也表明,低收入的丧偶老年人死亡率显著高于高收入的丧偶老年人。经济收入的高低直接影响着个人的物质生活和社会地位,良好的经济状况不仅是老年人精神健康的重要保障,而且还能促进丧偶老年人的健康行为,当出现健康问题时,经济收入高的丧偶老年人一方面可以通过多种途径选择适合自身的健康行为,另一方面还能够得到及时有效的医疗帮助和社会支持,以改善健康状况〔18〕,因此居丧风险水平较低。
慢性病会影响老年人的活动、生活自理能力,导致社会交往减少,尤其是患有多种慢性病的丧偶老年人,由于机体功能受损较严重,反复接受治疗的时间比较长,又进一步加重了丧偶老年人的经济负担,不仅对老年人身体造成极大的不适应,而且也对其心理健康造成了不良的影响〔20,21〕,因而居丧风险也就越高。
丧偶本身可以带来重大的生活改变,引起社会关系及配偶支持的丧失〔22〕,独居又使丧偶老年人遇到困难后无人照顾,无人倾诉,导致心境差,容易产生焦虑、抑郁、孤独等负性情绪,严重者还会出现自责、自卑和厌世的想法〔18〕,因此独居的丧偶老年人具有较高的居丧风险。而与子女同住,老年人不仅可以获得物质和经济上帮助和支持,而且患病时还能获得来自子女的生活照顾和精神安慰〔23〕,因而居丧风险相对较低。
农民居丧风险水平高于公职人员或企业职工,这可能与农民文化程度普遍偏低、缺乏自我保健意识,患病后不能及时就诊,加之农村经济落后、卫生保健条件较差及缺乏社会支持〔21〕有关;而公职人员或企业职工的丧偶老年人可能受文化程度较高、经济收入较稳定的影响,保健意识和医疗卫生保健条件较好,因而居丧风险水平相对较低。
承担主要照顾者的丧偶老年人居丧风险水平高于未承担主要照顾者的丧偶老年人。与Schulz等〔3〕研究结果一致,表明承担照顾者的经历,会增加丧偶老年人负面居丧结局的风险。DiGiacomo等〔2〕也显示,对配偶提供照顾的丧偶老年人,其身体和心理健康状况比未提供照顾的丧偶老年人更差,长期照料生病的配偶不仅可以导致丧偶老年人身心疲惫,而且提供照顾所带来的压力和心理痛苦,致使他们更多地关注配偶的健康状况而忽略自身健康问题和需求,导致自身患病或疾病加重,造成居丧风险增加。此外,本研究中未承担照顾者的丧偶老年人绝大多数是高龄老年人,对于配偶的离世老年人已经有心理准备〔16〕,因而居丧风险相对较低。
4 参考文献
1Aranda S,Milne D.Guidelines for the assessment of bereavement risk in family members of people receiving palliative care〔M〕.Melbourne:Centre for Palliative Care,2000:8.
2DiGiacomo M,Lewis J,Nolan MT,etal.Transitioning from caregiving to widowhood〔J〕.J Pain Symptom Manage,2013;46(6):817-25.
3Schulz R,Beach SR,Lind B,etal.Involvement in caregiving and adjustment to death of a spouse:findings from the caregiver health effects study〔J〕.JAMA,2001;285(24):3123-9.
4Naef R,Ward R,Mahrer-Imhof R,etal.Characteristics of the bereavement experience of older persons after spousal loss:an integrative review〔J〕.Int J Nurs Stud,2013;50(8):1108-21.
5Nystedt P.Widowhood-related mortality in Scania,Sweden during the 19th century〔J〕.Hist Fam,2002;7(3):451-78.
6Moon JR,Kondo N,Glymour MM,etal.Widowhood and mortality:a meta-analysis〔J〕.PLoS One,2011;6(8):1-9.
7马翠翠.丧偶老年人居丧风险评估量表的研制及初步应用〔D〕.济南:山东中医药大学,2016.
8Kristjanson LJ,Cousins K,Smith J,etal.Evaluation of the Bereavement Risk Index (BRI):a community hospice care protocol〔J〕.Int J Palliat Nurs,2005;11(12):610-8.
9Van den Berg GJ,Lindeboom M,Portrait F.Conjugal bereavement effects on health and mortality at advanced ages〔J〕.J Health Econ,2011;30(4):774-94.
10Stimpson JP,Kuo YF,Ray LA,etal.Risk of mortality related to widowhood in older Mexican Americans〔J〕.Ann Epidemiol,2007;17(4):313-9.
11焦开山.丧偶对中国老人死亡风险的影响〔J〕.人口学刊,2010;6(6):9-13.
12陈传波,路雪芹,黄 霞,等.农村失能老年人生活质量及影响因素调查分析〔J〕.中华护理杂志,2013;48(8):710-3.
13Parkes CM.Coping with loss:bereavement in adult life〔J〕.BMJ Clin Res,1998;316(7134):856-9.
14Kristensen P,Weisth L,Heir T.Bereavement and mental health after sudden and violent losses:a review〔J〕.Psychiatry,2012;75(1):76-97.
15焦开山.中国老人丧偶与其死亡风险的关系分析〔J〕.人口研究,2010;34(3):64-76.
16Shor E,Roelfs DJ,Curreli M,etal.Widowhood and mortality:a meta-analysis and meta-regression〔J〕.Demography,2012;(49):575-606.
17Martikainen P,Valkonen T.Do education and income buffer the effects of death of spouse on mortality〔J〕.Epidemiology,1998;9(5):530-4.
18贺新艳,栾 霞,刘丽杰.丧偶独居老年人抑郁状况及相关因素的调查〔J〕.中华现代护理杂志,2010;16(2):142-4.
19Stroebe M,Schut H,Stroebe W.Health outcomes of bereavement〔J〕.Lancet,2007;370(9603):1960-73.
20贾丽娜,袁 平,王小燕,等.福州市城区老年人生存质量现状及影响因素分析〔J〕.中国公共卫生,2011;27(9):1165-7.
21吴晓莲,雷利霞,周繁华,等.农村丧偶老人抑郁状况及其影响因素的调查〔J〕.解放军护理杂志,2014;31(16):32-5.
22Ben-zur H.Loneliness,optimism,and well-being among married,divorced,and widowed individuals〔J〕.J Psychol,2012;146(1-2):23-36.
23焦开山.中国老年人的居住方式与其婚姻状况的关系分析〔J〕.人口学刊,2013;35(197):78-86.
