磁共振扩散张量成像在乳腺癌诊断中的应用
2018-06-13付泽鸿吴西子徐红芳王珺燕
付泽鸿,吴西子,徐红芳,王珺燕
江汉大学附属医院(武汉市第六医院)放射科,武汉430015
近年来,乳腺癌的发病率不断增加,在中国较多大城市女性恶性肿瘤中居首位,其发病机制复杂,多与月经、肥胖、遗传等有关[1],严重影响患者的生活质量,甚至导致患者死亡。随着医疗水平和女性健康意识的提高,乳腺癌的早期检出率不断升高,其5年生存率约90%左右[2],因此乳腺癌患者的早期诊断,对确定手术方案和改善预后有重要的作用。扩散张量成像(diffusion tensor imaging,DTⅠ)是一种新型磁共振成像(magnetic resonance imaging,MRⅠ)方式,以扩散加权成像(diffusion weighted imaging,DWⅠ)为基础,除了可以准确测定病变平均扩散能力外,还可以测定各向异性指数(fractional anisotropy,FA),提供量化数据,提高MRⅠ对良、恶性病变的诊断价值[3-4],且DTⅠ检查无辐射和创伤,安全性高。目前中国关于DTⅠ诊断乳腺癌的相关报道尚少,因此本研究对116例经DTⅠ检查的乳腺病变患者的相关资料进行回顾性分析,探讨DTⅠ对乳腺癌的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
收集2015年1月至2017年6月武汉市第六医院收治的116例乳腺病变患者的病历资料。所有患者均经病理组织学检查证实存在乳腺病变,均接受MRⅠ常规平扫、动态增强扫描和DTⅠ检查,影像学资料完整;排除肝肾功能不全,既往有乳腺手术、放化疗史,合并其他恶性肿瘤,影像图片质量差难以评估及病历资料不完整的患者。116例患者均为女性,年龄为18~70岁,平均为(45.83±4.16)岁;绝经前患者83例,绝经后患者33例;组织类型:乳腺良性病变62例(纤维腺瘤28例、纤维囊性病变14例、腺病17例、硬化性腺病3例),乳腺恶性病变54例(浸润性导管癌37例、导管内原位癌17例)。
1.2 检查方法
选择德国西门子1.5 T MRⅠ扫描仪,4通道双侧乳腺矩阵线圈。头先进,俯卧位,双乳自然悬垂在矩阵线圈空洞内,经仔细检查确认乳腺均在线圈内。先行MRⅠ常规扫描,包括双侧乳房、腺体,相关序列参数:①T2WⅠ序列,横轴位快速自旋回波序列,脉冲序列重复时间(pulse sequence repetition time,TR)/回波时间(echo time,TE)5500 ms/58 ms,扫描野(scanner of field,FOV)320 mm×320 mm,矩阵314×320,层间隔/层厚=0 mm/6 mm。②动态增强扫描序列,选择T1加权快速扰相位梯度回波序列,横轴位图像,TR/TE=4.2 ms/1.2 ms,FOV 320 mm×320 mm,矩阵446×340,层厚=0.9 mm。对比剂选择二乙烯五胺乙酸钆(gadolinium diethylene triaminepenta acetate,GD-DTPA)0.1 mmol/kg,于手背部浅静脉预留留置针注射。该序列包括6次重复扫描,对比剂注射前扫描1次,之后间隔0.5 min行对比剂推注,进行5次重复扫描。③DTⅠ序列,横轴位平面回波序列,TR/TE=6900 ms/90 ms,FOV 380 mm×285 mm,矩阵145×190,层间隔/层厚=0 mm/5 mm,b值选择0、1000 s/mm2。
1.3 图像分析
MRⅠ相关数据上传至Syngo工作站,由2名资深影像科医师单独阅片。依据T2WⅠ、增强扫描图像明确病灶界限、中心层面,选择病变部位和对侧正常腺体为比较对象,感兴趣区(region of interest,ROⅠ)勾画必须避开脂肪、坏死和液化等区域,且RO(Ⅰ顺着病灶边缘内侧勾画)比病变范围稍小,系统自动计算平均扩散程度(mean diffusivity,MD)、FA、本征值λ1。均测量3次,取均值。
1.4 统计学方法
采用SPSS 20.0统计软件分析数据,计量资料以均数±标准差(±s)表示,病灶与自身健侧腺体组织的DTⅠ相关参数比较采用配对t检验,良、恶性病灶间比较采用独立样本t检验,绘制ROC曲线,P<0.05为差异有统计学意义。
2 结果
2.1 乳腺癌的MRI表现
54例乳腺癌患者中,37例浸润性导管癌患者行MRⅠ常规扫描,显示:病灶内稍长T2信号肿块影,形态不规则;动态增强扫描显示:星芒状或不规则异常强化,部分显示放射状毛刺,边缘粗糙、不平整;肿瘤有浸润性,肿块内部不均匀或环形强化27例,均匀强化10例;增强后廓清型强化30例,平台型强化7例。17例导管内原位癌患者行MRⅠ扫描,显示:病灶内斑片状强化14例,肿块型强化3例;廓清型8例,平台型6例,渐进型3例。
2.2 DTI参数的情况
2.2.1 乳腺癌组织与自身健侧腺体组织 乳腺癌组织的MD、FA、λ1值均明显低于健侧腺体组织,差异均有统计学意义(P<0.01)。(表1)
表1 乳腺癌组织与自身健侧腺体组织的MD、FA、λ 1比较(±s)
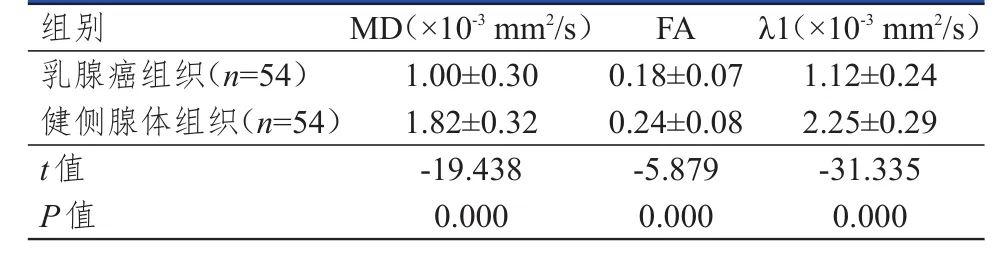
表1 乳腺癌组织与自身健侧腺体组织的MD、FA、λ 1比较(±s)
组别乳腺癌组织(n=54)健侧腺体组织(n=54)t值P值MD(×10-3mm2/s)1.00±0.30 1.82±0.32-19.438 0.000 FA 0.18±0.07 0.24±0.08-5.879 0.000 λ1(×10-3mm2/s)1.12±0.24 2.25±0.29-31.335 0.000
2.2.2 良性病变组织与自身健侧腺体组织 乳腺良性病变组织的MD、λ1值均明显低于健侧腺体组织,差异均有统计学意义(P<0.01),而乳腺良性病变组织与健侧腺体组织的FA值比较,差异无统计学意义(P>0.05)。(表2)
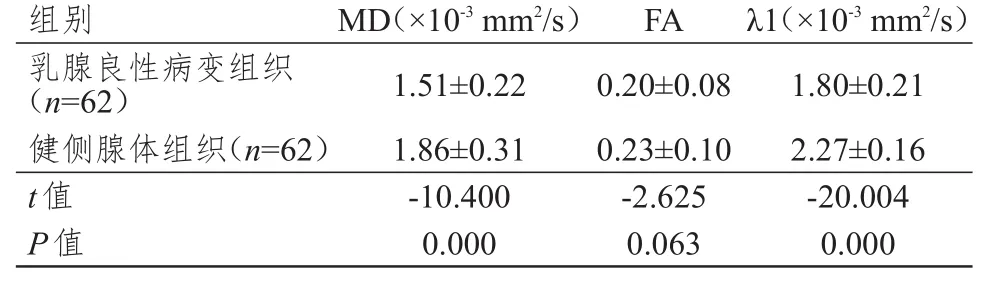
表2 乳腺良性-病变组织与自身健侧腺体组织的MD、FA、λ1比较(x± s)
2.2.3 乳腺癌组织与乳腺良性病变组织 乳腺癌组织的MD、λ1值均明显低于乳腺良性病变组织,差异均有统计学意义(P<0.01);而乳腺癌组织与乳腺良性病变组织的FA值比较,差异无统计学意义(P>0.05)。(表3)
2.3 ROC曲线分析
ROC曲线显示,MD值对乳腺良、恶性病变鉴别的曲线下面积(area under curve,AUC)为0.945,FA值的AUC为0.640,λ1值的AUC为0.988。以MD值1.017×10-3mm2/s为临界值,其诊断乳腺癌与乳腺良性病变的敏感度为83.50%,特异度为91.20%;以FA值0.190为临界值,其诊断的敏感度为45.00%,特异度为80.00%;以λ1值1.250×10-3mm2/s为临界值,其诊断的敏感度为100%,特异度为95.80%。(图 1)
2.4 典型病例分析
患者女,35岁,病理确诊为乳腺浸润性导管癌,MRⅠ图像可见右侧乳腺内团块影,MD值有所下降(图2A);与对侧腺体组织比较,患侧FA值较低(图2B、2D);增强扫描后强化明显(图2C)。
3 讨论
MRⅠ动态增强扫描、DWⅠ成像在临床应用较多[5-7],但常规DWⅠ成像仅反映体内水分子扩散能力,不能测定扩散的各向异性。DTⅠ是在DWⅠ基础上发展而来,可测定水分子扩散方向、各向异性和量级等情况,不同乳腺组织的水分子扩散特点对乳腺病变性质的判断有重要的价值,且DTⅠ在乳腺癌新辅助化疗效果评估中也有所应用[8]。
DTⅠ主要包括MD、FA、本征值三大指标,其中MD值相当于DWⅠ的表观扩散系数(apparent diffusion coefficient,ADC),主要反映水分子的整体扩散水平和阻力,与扩散范围有密切的关系,与扩散方向无关。相关研究发现,b=1000 mm2/s时可提供最佳的信噪比,因此本研究中b值选择1000 mm2/s[9]。Partridge等[10]研究表明,乳腺恶性病变的MD值低于良性病变,与本研究结果一致,提示MD值在判断乳腺病变性质上有一定的作用。FA是组织内水分子扩散各向异性成分和整体扩散张量的比值,范围为0~1,0、1分别表示最大各向同性、最大各向异性。Cakir等[11]研究发现,FA值与b值无关。本研究结果显示,乳腺癌组织的FA值明显低于自身健侧腺体组织,而乳腺良性病变组织的FA值与自身健侧腺体组织、乳腺癌组织比较,差异均无统计学意义(P>0.05),这与Baltzer等[12]的研究结果一致,认为FA值可有效鉴别恶性病变与正常腺体组织,而对乳腺良、恶性病变的鉴别价值不大。本征值包括λ1、λ2、λ3等,Eyal等[13]的研究发现,λ1对乳腺肿物良、恶性诊断鉴别的敏感度(95.6%)、特异度(97.7%)最高。因此本研究主要选择λ1值进行观察,结果显示乳腺良、恶性病变组织的λ1值均明显低于健侧腺体组织,且乳腺癌组织的λ1值明显低于良性病变组织,这与司丽芳等[14]的研究结果一致。申云霞等[15]的研究发现,ADC、FA值对鉴别乳腺癌与健侧腺体组织有重要的作用,而良性病灶与健侧腺体组织的FA值无明显差异,认为FA值对判断乳腺良性病变的价值不高,必须联合ADC等参数共同判断乳腺性质。本研究分析ROC曲线中DTⅠ不同参数鉴别诊断乳腺良、恶性病变的敏感度、特异度,结果显示λ1值的诊断敏感度、特异度最高,分别为100%、95.80%,MD值次之,分别为83.50%、91.20%,而FA值最低,分别为45.00%、80.00%,这与司丽芳等[14]的研究结果相似。可见λ1与MD联合诊断乳腺癌的价值较大。
综上所述,DTⅠ的MD、λ1等参数检测对乳腺癌诊断的敏感度、特异度较高,可作为鉴别乳腺病变性质的重要手段。但本研究也存在明显不足:未细分病灶类型,缺少进一步分析;未涉及绝经前避孕药物口服治疗或绝经后激素替代治疗对DTⅠ相关参数的影响,这些需以后通过大样本病例、多中心研究进一步分析。
[1]张柏林,吴金其,郑荣寿,等.女性乳腺癌发病危险因素的病例-对照研究[J].癌症进展,2017,15(4):395-398.
[2]吴杰,刘翠兰(综述),敬宗林(审校).扩散成像技术在乳腺癌诊断中的研究进展[J].实用肿瘤学杂志,2016,30(6):563-567.
[3]安超(综述),娄明武(审校).磁共振扩散张量成像在乳腺肿物中的研究[J].实用放射学杂志,2015,31(6):1029-1031;1036.
[4]马智军,蒋瑞生,冯强,等.扩散张量成像各向异性参数对乳腺恶性肿瘤的鉴别诊断价值[J].中华放射学杂志,2014,48(3):180-183.
[5]张海燕,汪秀玲.磁共振动态增强及扩散加权成像在乳腺癌中的应用[J].中国CT和MRⅠ杂志,2014,12(7):114-117.
[6]周红,陈东.乳腺癌功能磁共振成像发展现状[J].中国临床医学影像杂志,2015,26(1):47-49.
[7]董永兴,孙鹏飞.乳腺癌诊断和疗效评价的MRⅠ研究进展[J].中国CT和MRⅠ杂志,2014,12(2):117-120.
[8]刘亚婷,范光明,黄曌殊,等.扩散张量成像对浸润性乳腺癌新辅助化疗疗效评估[J].贵州医科大学学报,2016,41(7):840-843.
[9]Partridge SC,Murthy RS,Ziadloo A,et al.Diffusion tensor magnetic resonance imaging of the normal breast[J].Magn ResonⅠmaging,2010,28(3):320-328.
[10]Partridge SC,Ziadloo A,Murthy R,et al.Diffusion tensor MRⅠ:preliminary anisotropy measures and mapping of breast tumors[J].J Magn ResonⅠmaging,2010,31(2):339-347.
[11]Cakir O,Arslan A,Ⅰnan N,et al.Comparison of the diagnostic performances of diffusion parameters indiffusion weighted imaging and diffusion tensor imaging ofbreast lesions[J].Eur J Radiol,2013,82(12):e801-806.
[12]Baltzer PA,Schäfer A,Dietzel M,et al.Diffusion tensor magnetic resonance imaging of the breast:a pilot study[J].Eur Radiol,2011,21(1):1-10.
[13]Eyal E,Shapiro-Feinberg M,Furman-Haran E,et al.Parametric diffusion tensor imaging of the breast[J].Ⅰnvest Radiol,2012,47(5):284-291.
[14]司丽芳,刘小娟,杨开颜,等.3.0T磁共振扩散张量成像对乳腺肿块性病变的鉴别诊断价值[J].中华医学杂志,2016,96(19):1510-1514.
[15]申云霞,王秀荣,娄明武,等.扩散张量成像在乳腺良恶性病变鉴别中的临床研究[J].实用放射学杂志,2016,32(7):1145-1147.
