Graves病患者骨营养状况研究
2018-03-06孙春萍马维青王国娟胡国平
吕 芳,孙春萍,陈 赟,马维青,王国娟,胡国平,司 玮,刘 皆,张 强
(安徽医科大学第三附属医院,合肥市第一人民医院,安徽 合肥 230061)
Graves病(GD)由Parry在1825年首次报道,现是甲状腺机能亢进症(甲亢)最常见的病因,占全部甲亢的80%~85%。西方学者报道本病的患病率为1.1%~1.6%,我国学者报道的是1.2%,女性高发[女∶男=(4~6)∶1],高发年龄是20~50岁[1]。骨质疏松症则是常见的代谢性疾病之一,全球约有6 944万人患有骨质疏松症,约2亿1千万人存在着低骨量,是日趋严重的影响老年人身体健康最大的隐形杀手[2]。本研究通过观察GD患者骨密度及骨代谢指标,探讨GD患者骨代谢状况及相关因素,为临床改善GD患者骨营养状况提供依据。
1 资料与方法
1.1一般资料
1.1.1病例选择:2014年1月~2015年9月至我院就诊的GD患者共150例,男42例,年龄<60岁,女118例,年龄<45岁;同时随机选此时间段至我院健康体检的性别、年龄匹配的正常人150例为对照组,均为长期定居本市的居民。
1.1.2Graves病(GD)诊断标准如下:①有高代谢的症状和体征,甲状腺毒症的临床表现;②有甲状腺肿(可伴血管杂音)、突眼、胫前黏液性水肿等体征;③血清甲状腺素(TT4)、三碘甲腺原氨酸(TT3)增高,血清超敏促甲状腺激素(sTSH)降低;④TSH受体抗体(TRAb)阳性。
1.1.3排除标准:①慢性淋巴细胞性甲状腺炎、亚急性甲状腺炎等其他甲状腺激素水平增高的疾病;②与骨代谢异常相关的慢性病(如糖尿病、甲状旁腺疾病、免疫性疾病、肾病等);③有服用钙剂、维生素D、糖皮质激素以及其他影响骨代谢的药物使用史;④近3个月有骨折史;⑤处于严重应激状态等。
1.2主要检测项目
1.2.1一般指标:根据身高、体重计算体重指数。
1.2.2实验室检查指标:抽取空腹血前禁食10~12 h,试验当日晨抽取静脉血测定肝、肾功能、TT3、TT4、sTSH、血清碱性磷酸酶(ALP)、I型前胶原氨基端前肽(PINP)、I型胶原羧基端肽(CTX)、甲状旁腺激素(PTH)等指标。
1.2.3骨密度:采用双能X线吸收仪(dual-energy X-ray absorptiometry,DXA)测定左前臂远端(Dist)及近端(Prox)桡尺骨、腰椎(L2~L4)、左股骨颈(Fem Neck,FN)、股骨粗隆(Troch)、瓦氏三角(Wards tri)的骨密度。
1.3仪器设备:日本产的日立7170A全自动生化分析仪;GC-1200全自动γ放射免疫计数器。美国产Philips iU22飞利浦智能化彩色多普勒超声诊断系统;美国Datex-Ohmeda 双能X射线骨密度仪(规格Prodigy)。
2 结果
2.1GD患者甲状腺功能、骨代谢指标等与正常对照组的差异性比较:女性GD患者的血清TT3、TT4、ALP、PINP、CTX均较对照组高,差异有统计学意义(P<0.05);血清TSH、BMI及Dist、Prox、L2~L4、FN、Troch、Wards tri骨密度测定T值等较对照组低,差异有统计学意义(P<0.05);血清PTH较对照组高,差异无统计学意义(P≥0.05)。见表1。
男性GD患者的血清TT3、TT4、ALP、PINP、CTX均较对照组高,差异有统计学意义(P<0.05);血清TSH、BMI及Dist、Prox、L2~L4、FN、Troch、Wards tri骨密度测定T值等较对照组低,差异有统计学意义(P<0.05);血清PTH较对照组高,差异无统计学意义(P≥0.05)。见表2。
2.2GD患者骨密度、骨代谢指标与甲状腺功能的相关性分析:将GD患者血清骨转换指标、各部位骨密度等分别与血清TT3、TT4、TSH等进行双变量相关性分析,提示GD患者各部位骨密度与血清TT3、TT4负相关,与血清TSH正相关,差异有统计学意义(P<0.05)。见表3。GD患者血清PINP、CTX、ALP与血清TT3、TT4正相关,差异有统计学意义(P<0.05);血清CTX与血清TSH负相关,差异有统计学意义(P<0.05),血清PINP、ALP与TSH的相关性无统计学意义(P≥0.05);血PTH与TT3、TT4、TSH的相关性无统计学意义(P≥0.05)。见表4。

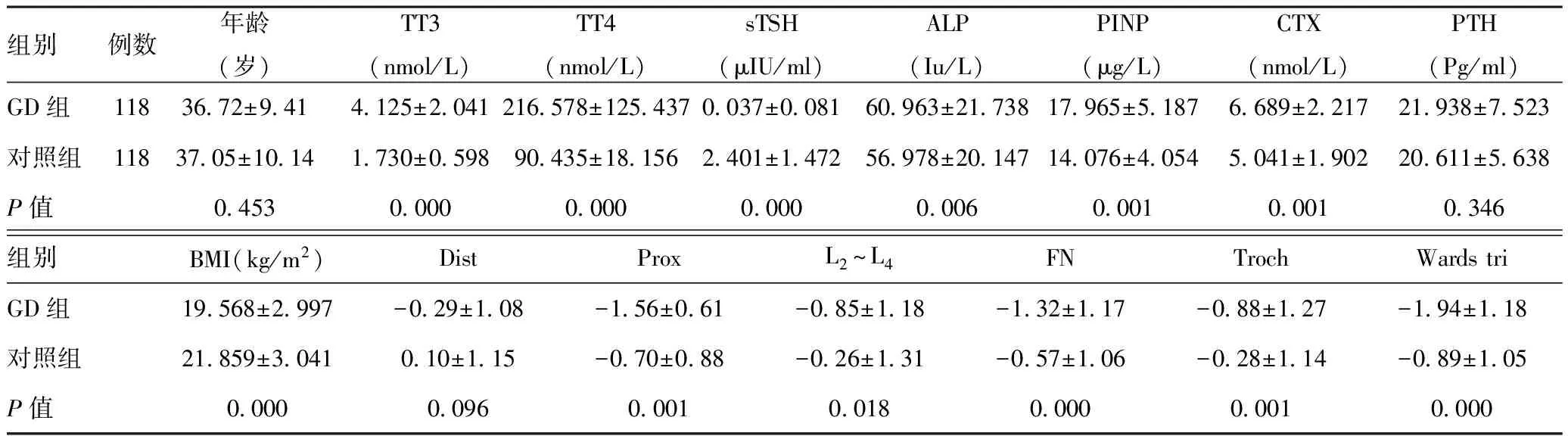
组别例数年龄(岁)TT3(nmol/L)TT4(nmol/L)sTSH(μIU/ml)ALP(Iu/L)PINP(μg/L)CTX(nmol/L)PTH(Pg/ml)GD组1183672±9414125±2041216578±1254370037±008160963±2173817965±51876689±221721938±7523对照组1183705±10141730±059890435±181562401±147256978±2014714076±40545041±190220611±5638P值04530000000000000006000100010346组别BMI(kg/m2)DistProxL2~L4FNTrochWardstriGD组19568±2997-029±108-156±061-085±118-132±117-088±127-194±118对照组21859±3041010±115-070±088-026±131-057±106-028±114-089±105P值0000009600010018000000010000

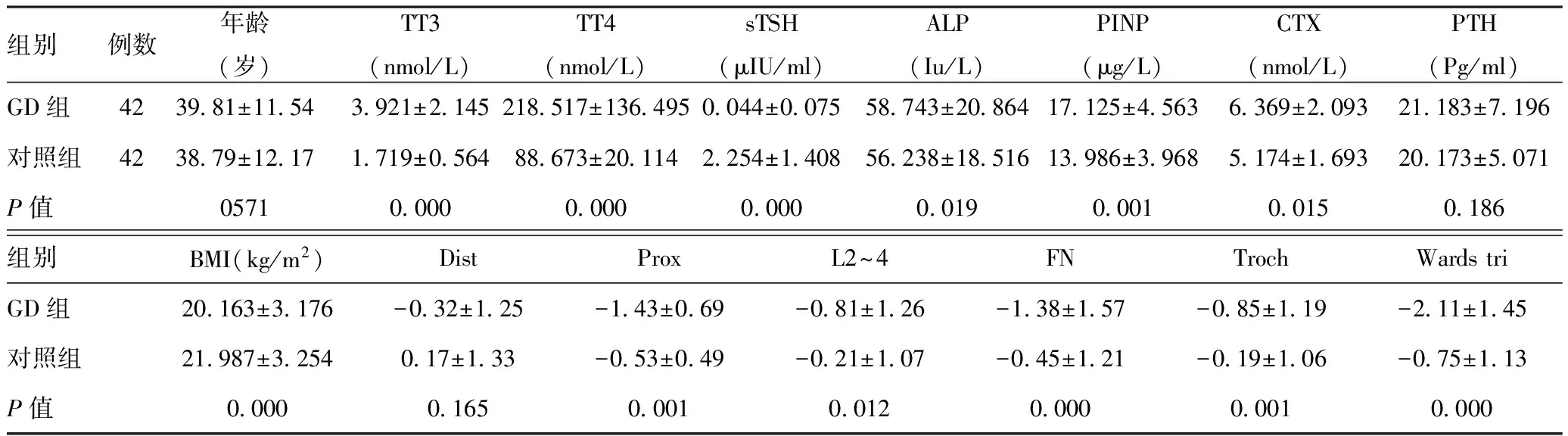
组别例数年龄(岁)TT3(nmol/L)TT4(nmol/L)sTSH(μIU/ml)ALP(Iu/L)PINP(μg/L)CTX(nmol/L)PTH(Pg/ml)GD组423981±11543921±2145218517±1364950044±007558743±2086417125±45636369±209321183±7196对照组423879±12171719±056488673±201142254±140856238±1851613986±39685174±169320173±5071P值05710000000000000019000100150186组别BMI(kg/m2)DistProxL2~4FNTrochWardstriGD组20163±3176-032±125-143±069-081±126-138±157-085±119-211±145对照组21987±3254017±133-053±049-021±107-045±121-019±106-075±113P值0000016500010012000000010000
表3骨密度与甲状腺激素的相关性分析
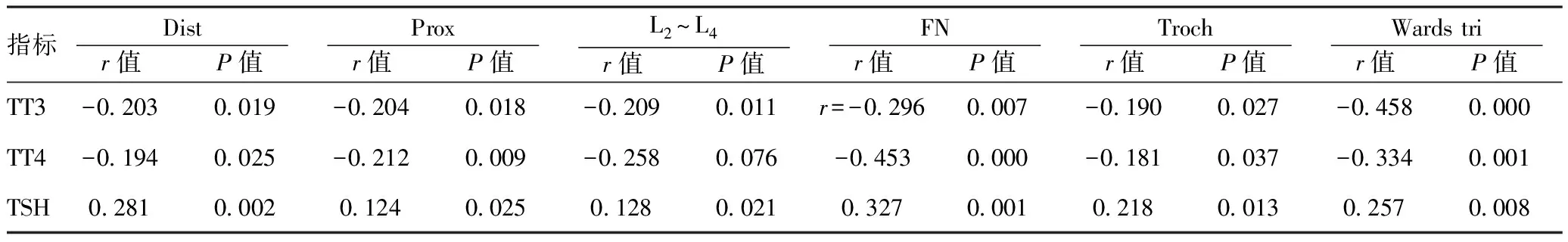
指标Dist r值 P值 Prox r值 P值 L2~L4 r值 P值 FN r值 P值 Troch r值 P值 Wardstri r值 P值 TT3-02030019-02040018-02090011r=-02960007-01900027-04580000TT4-01940025-02120009-02580076-04530000-01810037-03340001TSH028100020124002501280021032700010218001302570008
表4骨转换指标与甲状腺激素的相关性分析

指标PINP r值 P值 CTX r值 P值 ALP r值 P值 PTH r值 P值 TT3032100040381000101720030-00310757TT4033000020452000002000021-00460647TSH-00010990-00310813-0045056201000316
3 讨论
Graves病(GD)和骨质疏松症均是目前我国的常见病。GD患者血液中的高浓度甲状腺素,可以导致机体的高代谢,提高精神神经系统、消化系统、心血管系统等的高兴奋性[1],对肌肉骨骼系统也有调控作用。
人体骨组织由骨细胞及细胞间质构成,其细胞间质的组成为骨基质和沉积的矿物质,骨基质成分的90%是由Ⅰ型胶原构成。正常的成熟骨代谢主要以骨重建(bone remodeling)方式进行,在正常骨代谢的过程中,骨基质处在合成和分解的动态平衡之中[3],骨吸收和骨形成保持稳定平衡的状态,成年人每年骨转换率约为10%。使骨吸收增加和(或)骨形成减少的任何因素都会导致骨丢失和骨质量的下降。当各种因素导致骨吸收和骨形成失去平衡,便可出现代谢性骨病。甲状腺激素则是保持正常骨骼结构和骨强度的重要激素[4]。
Ⅰ型前胶原分子是骨基质的主要成分,其氨基末端和羧基末端均含有延伸的多肽,在胶原细胞代谢的过程中,延伸的多肽会被蛋白酶分解从而生成两种前肽:Ⅰ型前胶原氨基端前肽(PINP)和Ⅰ型前胶原羧基端前肽(CTX),两者均能够反映Ⅰ型胶原的合成及转化[5]。
血循环中的PINP含量可以体现合成Ⅰ型胶原的速度以及骨转换情况,PINP的含量越高,骨转换越强。血循环中的PINP水平受饮食、环境温度、激素和昼夜节律等外在因素的影响较小,所以国际骨质疏松基金会(IOF)将血PINP作为敏感且特异性的反映骨形成的参照指标之一[6]。
CTX则是Ⅰ型胶原进一步分解的产物,是骨吸收时产生的代谢产物,即骨基质降解时的代谢产物。曾有研究提示:髋关节的脆性骨折患者中血清CTX水平明显高于正常对照组,在髋关节骨折组和正常对照组中,血清CTX的浓度和双髋关节的BMD成反比[6]。CTX为小分子短肽,不受肾脏的代谢影响,是现阶段临床有效评价骨吸收的指标,有着高特异性和临床指导意义[7]。
I型前胶原氨基端前肽(PINP)和I型前胶原羧基前肽(CTX)是敏感性较高的骨转换指标[8],在最新版骨质疏松诊治指南中,推荐血PINP和CTX均是高敏感性的骨转化代谢指标。
本研究发现,GD患者,不论男性还是女性,各部位骨密度均较正常对照组低,差异有统计学意义(P<0.05);血清骨代谢指标ALP、PINP、CTX均较正常对照组高,差异有统计学意义(P<0.05),提示GD患者存在骨密度降低,可能与以下因素有关。
3.1高骨转换:本研究发现GD患者的ALP、PINP水平增加,提示甲亢时成骨细胞活性增强;同时,血CTX水平明显升高,说明GD患者同时伴有过度骨吸收。相关性分析也提示骨形成指标及骨吸收指标均与甲状腺激素TT3、TT4正相关。生理学研究表明机体内正常的甲状腺激素水平与骨代谢之间存在着反馈调节,正常水平的甲状腺激素可以通过与成骨细胞的核受体结合,从而影响细胞的复制、蛋白及基因的合成,对骨骼生长、成熟和转化有着广泛的调节作用,促进骨的合成,但当甲状腺激素的水平增高后,却起不到促进的作用,过多的甲状腺激素可使成骨细胞及破骨细胞的活性都增加,但破骨细胞的活性增加更为明显,直接对骨矿物质代谢起作用,加速骨吸收,骨吸收大于骨形成,致使骨重建失衡、骨量丢失。所以甲亢造成的骨质疏松源于高骨转换[9]。
3.2TSH对骨吸收的抑制作用:有研究显示:TSH具有下调破骨细胞活性的作用,同时可以提高护骨素的表达[10],即TSH具有骨保护的作用。甲亢患者血清TSH水平下降时,这种骨保护的作用消失:对破骨细胞前体细胞的抑制作用降低,破骨细胞的数目增加、作用时间延长,导致骨吸收增加、大于骨重建[11-12]。本研究发现,血清CTX与血清TSH负相关,有统计学意义(P<0.05),而血清PINP、AKP与TSH的相关性无统计学意义(P≥0.05),提示提示低TSH与骨吸收增加相关,与相关报道符合。
3.3负钙平衡:甲状腺激素分泌过多,可以干扰维生素D形成、肠钙吸收减少;同时甲亢患者存在高代谢状态,代谢亢进可以促进蛋白质的分解,消耗钙、镁、磷等元素;甲状腺激素可以直接作用于肾小管,干扰磷的重吸收、尿钙的排出增加,所以甲亢患者常见高尿钙[9];甲亢患者肠蠕动加快,常伴有腹泻,粪便中钙的排出也增加,共同导致钙的负平衡。机体为保持正常的血钙浓度,动员骨骼中的钙入血,导致骨吸收增加[14]。甲亢患者的蛋白质分解代谢亢进、机体存在负氮平衡,骨骼中的蛋白质基质不足致使钙盐沉积障碍。
3.4低BMI:本研究发现,不论男女,GD组BMI较对照组明显降低,差异有统计学意义(P=0.000)。BMI是国际常用的衡量人体肥胖程度的指标,有研究显示:髋关节骨折者的体重较正常对照者的平均体重低3.5 kg,脊椎骨折者较正常对照者的体重低4.4 kg,提示低体重是骨质疏松症发生的高危因素之一。BMI较低者的骨质疏松症发生的危险性较大[13]。
综上所述,GD(甲亢)患者的骨质疏松症患病率增高,其可能机制为甲状腺激素致破骨细胞和成骨细胞活性均增加、骨转换率增高,但破骨细胞活性占主导,故而导致高转换型骨质疏松;甲亢性骨质疏松还可能与促甲状腺激素(TSH)水平受抑制致破骨细胞活性增强、钙代谢负平衡、低BMI等相关。Graves病可以影响骨代谢,导致骨量丢失、骨折风险增加。因此,临床医师应重视GD患者的骨密度和骨代谢的变化,较全面评价病情,及早发现与治疗骨质疏松,预防骨折的发生。
[1] 葛均波,徐永健,梅长林,等.内科学[M].第8版.北京:人民卫生出版社,2013:937-938.
[2] Garnero P.New developments in biological markers of bone metabolism in osteoporosis[J].Bone,2014,66(9):46.
[3] [4] 陈 玮,徐 将,陈 超,等.中青年甲亢患者血清PINP、β-CTX与骨密度关系分析[J].安徽医科大学学报,2014,49(6):804.
[5] Vasikaran S D,Chubb S P,Ebeling P R,et al.Australian Reference Intervals for Serum PINP and CTX in Adults[J].Clin Biochem,2014,35(4):237.
[6] Lou H,Peng C,Chen Q. Clinical value of serum total PINP,CTX and 25( OH) D3 detection in evaluating risks of fragile hip fracture in elderly patients with osteoporosis[J].Journal of Southern Medical University,2012,32(9):1346.
[7] 张萌萌,毛未贤,马倩倩,等. 骨代谢标志物在骨质疏松诊疗中的应用指南( 2012 年版) ( 日本骨质疏松症学会制订)[J].中国骨质疏松杂志,2013,19(7):645.
[8] Yoshimura N L,Muraki S,Oka H,et al. Biochemical markers of bone turnover as predictors of osteoporosis and osteoporotic fractures in men and women: 10 -year follow -up of the Taijicohort[J]. Mod Rheumatol,2011,21(6):608.
[9] 姜海红,刁迎斌,赵 宏,等.Graves病患者甲状腺激素与骨密度及骨转换指标的相关性[J].中国骨质疏松杂志,2010,16(7):480.
[10] Karga H ,Papaioannou G ,Polymeris A,et al.The effects of recombinant human TSH on bone turnover in patients after thyroidectomy[J].J Bone Miner Metab,2010,28(1):35.
[11] 陈锐雄,李文锐. 促甲状腺素及其受体与骨质疏松关系的研究进展[J]. 中国骨质疏松杂志,2007,13(10):746.
[12] 黄 灵,李晓牧,凌 雁,等.Graves病患者骨质疏松患病情况及骨转换指标特征[J].中华内分泌代谢杂志,2011,27(11):906.
[13] Mysliwiec J,Zbucki R,Winnicka MM,et al.A crucial role of interleukin-6 in the pathogenesis of thyrotoxicosiS related disturbances of bone turnover in mice[J].Horm MetabRes,2007,39(12):884.
