获得性免疫缺陷综合征伴神经系统病变临床分析
2018-03-06张金凤
张金凤
艾滋病(acquired immunodeficiency syndrome,AIDS)属于免疫功能障碍性疾病,即获得性免疫缺陷综合征,是由于感染人类免疫缺陷病毒(HIV)所致,HIV进入人体后可选择性侵犯CD4-T淋巴细胞,损伤机体细胞免疫系统,增加机体肿瘤的易感性,一旦感染HIV的单核细胞经血脑屏障入侵中枢神经系统,可导致大脑、脊髓、周围神经受到严重损伤,同时HIV具有嗜神经性,故HIV感染合并神经系统病变是一种十分常见的病症,病情极为复杂且表现形式多样,临床漏诊、误诊发生率较高[1]。本研究就 AIDS伴神经系统病变患者的临床特点进行分析,现报道如下。
1 资料与方法
1.1 一般资料研究对象为2013年1月至2015年12月于盘锦市传染病医院接受治疗的80例AIDS伴神经系统病变患者为研究对象,均符合《艾滋病诊疗指南》中AIDS相关诊断标准[2]。其中男62例,女18例,年龄为20~75岁,平均(48±9)岁,均知情同意且自愿加入本研究。
1.2 研究方法综合分析患者临床症状、CT与磁共振成像(MRI)检查、脑脊液检查、CD4细胞计数、诊疗、转归等相关情况。
2 结果
2.1 临床症状80例患者中,60例(75.0%)头痛,56例(70.0%)发热,37例(46.2%)呕吐,30例(37.5%)肢体活动障碍,26例(32.5%)脑膜刺激征阳性,24例(30.0%)意识障碍,21例(26.2%)肌力下降,18例(22.5%)病理性阳征,14例(17.5%)定位性阳征,12例(15.0%)偏瘫,视物模糊与抽搐均为12例(12.5%),失语与痴呆均为9例(11.2%),其他7例(8.8%)。
2.2 临床检查①CD4细胞计数:42例CD4细胞计数低于50/mm(352.5%),21例50~200/mm(326.2%),17例高于200/mm3(21.3%)。②影像学检查:21例头颅影像学检查正常(26.2%),8例脑实质出现病灶(10.0%),脑白质病变与颅内占位病变各 5例(6.2%),12例脑萎缩(15.0%),9例脑梗死(11.2%),4例脑实质多发结节状异常信号(5.0%),脱髓鞘病变与脑室积水各1例(1.2%),14例脑实质多发小结节状异常信号(17.5%)。
2.3 临床诊断、治疗、转归情况共计80例患者,包括25例一般神经系统病变,55例中枢神经系统指征性疾病,前者治愈与好转18例,病死6例,无效1例;后者治愈与好转37例,无效14例,病死4例。见表1。
3 讨论
相关研究指出,70%~90%HIV感染患者由于HIV本身、机会性感染等原因易发生神经系统病变,其中 10%患者首发症状为神经系统症状,同时提出弓形体、新型隐球菌是引起中枢神经系统症状的常见病原体,以CD4细胞计数低于100/mm3最为常见,依次为结核、病毒等[2-3]。本研究结果显示,多见于隐球菌性脑膜炎和弓形体脑病。
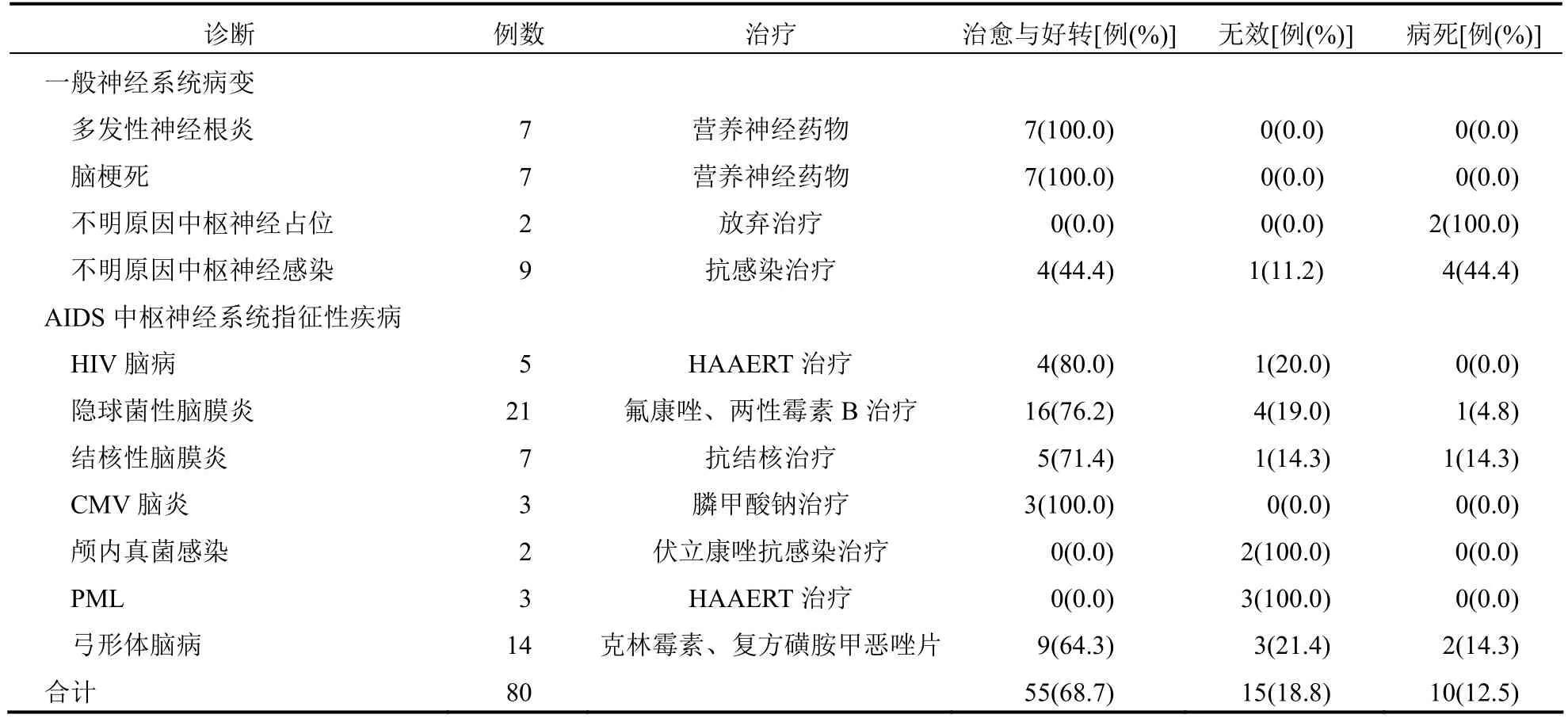
表1 80例AIDS伴神经系统病变患者的临床诊断、治疗、转归情况分析
新型隐球菌脑膜脑炎是由于感染新型隐球菌所致,病死率较高,主要临床表现为发热、颅内压升高等,经CT、MRI等影像学检查可见多数患者出现脑水肿、脑积水,部分患者因肉芽肿形成、囊性病变出现占位性病变[4-5]。本研究中共21例隐球菌性脑膜炎,10例CD4细胞计数低于100/mm3,7例低于50/mm3,患者颅内压均增高,但常规检查(生化检查、脑脊液)特异性较低,但脑脊液隐球菌荚膜抗原检测与墨汁染色阳性率均增高。而经CT、MRI等检查发现8例脑实质改变、1例脑积水,均出现隐球菌性脑膜炎的临床特点。因此,临床医师在对AIDS患者检查期间应提高警惕,对于 CD4细胞计数低于100/mm3的患者,一旦出现意识障碍、头痛、发热等症状,提示为隐球菌性脑膜炎,需立即进行脑脊液、病原学等检查。
现阶段,临床医师对弓形体脑病的诊断,通常是依据临床症状、影像学检查、诊断性治疗带来的病情进展等[6]。需要注意的是,在鉴别中枢神经系统淋巴瘤、颅内结核瘤等疾病时需要叮嘱患者服用复方新诺明,以达到诊断性治疗的目的,便于及时诊断出弓形体脑病。就HIV感染而言,其是诱发结核隐匿性扩散的高危因素,由于HIV感染患者结核的连串诊断相对较难,需要多种方法予以鉴别[7]。本研究结果显示,7例结核性脑膜炎患者往往合并肺结核,表明颅外结核在结核性脑膜炎临床诊断中具有良好的作用。
本研究结果显示,不明原因中枢神经系统感染、不明原因中枢神经系统占位的发生率分为 11.2%、2.5%,≥50%患者病死,亦或是放弃治疗而出院,此情况的发生与诊断不明密切相关。一般来说,原因不明是由于患者自身复杂性、隐匿性所致,但与患者病情重、住院时间短、侵袭性操作、医院检测方法欠缺等因素相关,导致疾病临床误诊率、漏诊率逐渐增高,直接影响治疗效果,预后较差。由于尚未明确中枢神经系统感染原因的感染者人数约有一半以上病死,亦或自动出院,除了AIDS患者伴中枢神经系统病变发生的隐匿性与复杂性,也可能与经济能力、住院时间短、侵袭性操作等因素有关。此外医护人员不能充分认识疾病、不健全技术设备以及检测方法都可能增加疾病误诊率。进行性多病灶脑白质病、HIV脑病的发病更加隐匿,一旦确诊患者往往处于晚期状态,特异性检查与治疗方法的欠缺,致使患者难以获取及时有效的治疗,病死率较高。
HIV感染是隐匿性结核扩散发生的关键危险因素,临床诊断HIV感染较困难。脑脊液经诊断后典型表现为氧化物降低,糖降低,蛋白质与细胞总数升高,与其他形式颅内感染合并发生后促使改变脑脊液不典型症状,因此需要有效鉴别许多种形式颅内感染行疾病,如隐球菌性脑膜炎。对于结核菌素实验而言,血结核酶培养阳性试验(T-SPOT)存在较高特异性以及敏感性,并且脑脊液实时荧光定量法PCR测定TB-DNA也起到一定的诊断效果。本研究的结核性脑膜炎患者同时合并肺结核或者其他部位结核病变,充分体现出颅外结核可以用于结核性脑膜炎的临床诊断。HIV、PML脑病具有起病隐匿的特点,一般发现时都已经处于疾病晚期,且因缺少特异性检验技术与手段,使患者错过最佳治疗时机,影响预后。
综上所述,AIDS患者中枢性神经系统症状的发生率较高,临床诊断难度较大,致死率高,对于CD4细胞计数低的 AIDS及存在可疑症状的患者应及时采取相应方法予以诊治,依据患者实际情况对方案进行调整,进而提升其生命质量。
[1]赵越.艾滋病合并中枢神经系统病变51例临床分析[D].乌鲁木齐:新疆医科大学,2012.
[2]杨萱,孙燕,张雪,等.HAART后HIV/AIDS并发神经系统病变的分布状况及特点[J].中国实用神经疾病杂志,2014,17(19):44-45.
[3]于闵,金永梅,刘俊,等.艾滋病合并中枢神经系统病变56例临床分析[J].世界临床医学,2016,10(2):15-16.
[4]覃兰惠,莫雪安,黄文,等.艾滋病合并神经系统病变70例临床分析[J].中国神经精神疾病杂志,2014,40(2):109-112.
[5]张红,熊勇,高世成,等.艾滋病合并中枢神经系统病变的临床分析[C].广州:中华医学会第十三次全国感染病学术会议会议手册.2014.
[6]毛莉萍,秦刚,徐建中,等.艾滋病合并中枢神经系统感染12例临床分析[J].疑难病杂志,2013,12(5):373-374.
[7]潘祥奋,黄永红.艾滋病并发神经疾病50例临床分析[J].中国实用神经疾病杂志,2014,17(22):60-61.
