乳腺癌分子生物学特征与磁共振成像特点分析
2018-03-06周剑萍谢小红顾锡冬胡袁媛周长玉
周剑萍 谢小红⋆ 顾锡冬 胡袁媛 周长玉
我国乳腺癌发病率位居城乡女性首位,是危害居民生命健康的主要的恶性肿瘤之一,发病率在近十几年呈现上述趋势[1]。磁共振成像,在乳腺癌的诊断及评估中具有重要意义。近几年乳腺癌的分子生物学特征与磁共振特点的相关性研究报道不一。本文探讨磁共振成像特点与乳腺癌分子生物学特征的关系,为临床提供无创预测乳腺癌生物学行为提供更多有价值的依据,以期能够进行早期个体化治疗。
1 临床资料
1.1 一般资料 回顾性分析2015年6月至2017年6月浙江省中医院131例行乳腺癌手术或活检且有乳腺MRI资料的病例。所有病灶均经病理及免疫组织化学染色证实。均为女性,年龄 25~83岁,平均年龄51.2岁。
1.2 仪器与方法 (1)设备:3.0T超导型磁共振成像仪(Magnetom Verio,德国西门子),16通道乳腺专用相控阵线圈。(2)普通扫描:患者俯卧位,双侧乳腺自然下垂。先行双侧乳腺矢状位T2加权成像(T2WI,加脂肪抑制)平扫,参数如下:TR/TE=4650/85ms,层厚4mm,层间距1.0 mm, 矩 阵 320×224,NEX:4,FOV=20cm×20cm。(3)多时相动态增强MRI检查:3D FLASH序列(TR/TE=261ms/4.8 ms,反转角70°),增强使用钆喷酸葡胺注射液(广州康臣药业有限公司),经肘静脉留置针使用双筒高压注射器(OptistarTM LE,美国泰科)。通常用20ml对比剂,随后注入20ml生理盐水。动态增强9个时相,35s/时相,间隔20s,共采集8.02min,层厚4mm~2mm重叠扫描,扫描矩阵256×256。
1.3 图像分析及数据采集 MR平扫结合增强影像特征,按形态学表现将病变的形状分为类圆形、不规则形和分叶形;用随机工作站软件(Syngo)进行病灶动态增强数据分析,对病灶中强化最明显的区域选取感兴趣区,避开坏死、囊变及出血区,绘制时间信号强度曲线(TIC),将后者按照形态分成持续上升型(I型)、平台型( II型) 和流出型(III型)3型。同时获得早期增强率(EPER)和达峰时间(TTP)等功能参数值。
1.4 (1)标本处理及染色:采用手术当天采集新鲜的乳腺癌组织标本,标本经10%中性福尔马林液固定,组织脱水、二甲苯透明、石蜡包埋,切片厚度4μm,采用HE染色和免疫组织化学染色。(2)染色结果判定:所有切片由病理医师在光学显微镜下进行观察,ER和PR判断标准:阳性肿瘤细胞核<1%为阴性,≥1%为阳性。Her-2判断标准:(-)和(+)判定为Her-2阴性,(+++)为Her-2阳性,(++) 需进一步行免疫荧光原位杂交法(fluorescence in situ hybridization,FISH)检测,基因扩增者定义为Her-2阳性,反之为阴性。Ki-67阳性表达位于癌细胞核,呈棕黄色颗粒,阳性表达率的判断标准为:取任意10个高倍镜视野,将其中阳性细胞所占比例的平均值定义为阳性细胞百分比,并结合2011 St .Gallen年国际乳腺癌会议关于乳腺癌分子分型共识[2]:ki-67表达≥14%为高增殖,<14%为低增殖。
1.5 统计方法 采用 SPSS 22.0统计软件。符合正态分布的计量资料以(x±s)表示,计量资料间比较用两独立样本t检验;不符合正态分布的计量资料以M(Q25,Q75)表示,计量资料间比较用秩和检验;不符合正态分布的计量资料应用spearman等级相关进行分析;计数资料以率表示,用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 ER、PR、Her-2、ki-67与磁共振肿块形态及时间信号强度曲线的关系 磁共振上乳腺癌肿块形态分为3种:类圆形、不规则形、分叶形,与ER、PR、Her-2、ki-67表达差异无统计学意义(P>0.05)。时间信号强度曲线分为上升型、平台型、流出型,与ER、PR、Her-2、ki-67表达差异无统计学意义(P>0.05)。见表1。

表1 ER、PR、Her-2、ki-67与肿块形态以及时间信号曲线的关系
2.2 ER、PR、Her-2、ki-67与早期强化率的关系ER、PR以及ki-67表达与早期强化率经T检验与spearman相关性分析,差异无统计学意义(P>0.05)。Her-2阳性、阴性乳腺癌的平均早期强化率分别为为1.602、1.428,her-2阳性乳腺癌的平均早期强化率高于her-2阴性,差异有统计学意义(t=-2.047,P=0.043)。见表 2、4。2.3 ER、PR、Her-2、ki-67与达峰时间的关系 PR、Her-2表达与达峰时间无统计学差异(P>0.05)。ER阳性、ER阴性乳腺癌的达峰时间的中位数分别为178.00s、119.00s,ER阳性乳腺癌的达峰时间高于ER阴性,有统计学差异(Z=-1.983,P=0.047)。ER阳性表达与达峰时间呈正相关性,有统计学意义(rs=0.190,P=0.030)。ki-67高增殖、ki-67低增殖乳腺癌的达峰时间的中位数分别为174.00s、238.00s,ki-67高增殖乳腺癌的达峰时间低于ki-67低增殖,有统计学差异(Z=-2.556,P=0.011)。Ki-67阳性表达与达峰时间呈负相关性,有统计学意义(rs=-0.298,P=0.001)。见表 3、4。
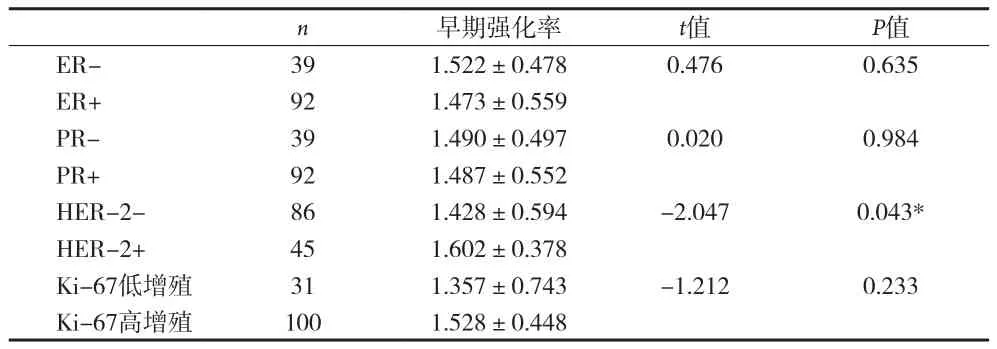
表2 ER、PR、Her-2、ki-67与早期强化率的关系(x±s)

表3 ER、PR、Her-2、ki-67与达峰时间关系[M(Q25,Q75)]

表4 ER、PR、ki-67与早期强化率、达峰时间的相关性
3 讨论
乳腺癌是女性最常见的恶性肿瘤之一,全球肿瘤流行病统计数据认为乳腺癌是中国女性发病率最高的癌症[3]。乳腺癌早期发现、早期诊断、早期治疗对临床医生和患者至关重要,是降低患者病死率及提高远期生存率的关键。
乳腺癌的早期诊断主要依靠体格检查及影像学检查,常见的影像学检查包括钼靶、超声、磁共振。近年来,随着磁共振技术的发展,临床效能已从以单一解剖、形态学改变为基础的影像检查而逐渐发展为能体现病变微环境,包括血流灌注、组织成分及代谢变化为主导的多元化检查手段。MR功能成像包括动态增强MR成像、弥散加权成像、灌注加权成像、MR波谱成像等,在乳腺癌的诊断及评估中的应用日益广泛[4]。有研究指出,对钼靶与超声检查或者两者联合检查阴性的中青年女性行乳腺MRI检查,可明显提高早期乳腺癌的检出率[5]。
肿块是乳腺癌的重要征象,由于乳腺癌的恶性侵袭行为导致肿块形态的差异。对于肿块形态与生物分子的关系,目前报道不一。有研究发现肿块形体与Her-2的表达有关,更多的表现为不规则形态,其认为Her-2表达阳性,表明肿瘤侵袭性性高、易淋巴结转移,易浸润周围组织,故使肿瘤向周围生长,故表现为形态不规则;Her-2表达阴性,说明肿瘤浸润性差,使肿瘤形态相对比较规则,故表现为卵圆形或分叶状[6]。而有些研究认为肿块形态与ER表达有关,不规则的肿块能够预测ER表达[7]。而本资料显示肿块形态与ER、PR、Her-2,ki-67无关,分析原因,可能与磁共振上肿块形态判断以及样本量有关。
TIC类型能直观的反映肿块动态增强的血流动力学特点,对于鉴别乳腺良恶性具有重要价值。上升型通常为良性病变的强化特征;平台型在良恶性病变中均可出现,但提示恶性可能性大;流出型通常为恶性病变的强化特征。有报道在乳腺良恶性病变诊断中,TIC的敏感性、特异性、准确性分别可达70%、94.4%、77.5%[8]。关于TIC与分子生物学特征的报道结果不一,部分研究报道称TIC类型与ER、PR、Her-2、ki-67等均无相关性[6-7],而王盈盈认为浸润性乳腺癌的流出型和Ki67表达有关[9]。本资料结果显示,TIC类型与ER、PR、Her-2、ki-67无相关性。理论上,乳腺癌表现为流出型表明肿瘤细胞分化低,新生血管多,血供丰富,肿瘤细胞更易出现Her-2高表达。本资料在TIC三种类型中,流出型的Her-2阳性表达率比上升型及平台型高,但差异无统计学意义(P=0.166),可能扩大样本量可得出阳性结论。
早期强化率反映病变早期强化阶段的血液灌注情况,是肿瘤血管的通透性及组织的血流灌注的反映。肿瘤血供越丰富,则早期强化率越高。有研究认为早期强化率与ER、PR、ki-67无关[10]。本资料与上述报道符合。有研究者认为Her-2表达与早期强化率无相关性[11],而有些学者认为早期强化率与Her-2阳性表达程度呈正相关,即早期强化率越高,Her-2阳性表达越强[10-12]。本资料中HER-2+的早期强化率高于Her-2-,差异有统计学意义(t=-2.047,P=0.043),提示早期强化率高,Her-2可能更多的表现为阳性,肿瘤血供丰富,恶性程度较高,预后不良,与上述报道大致符合。而Her-2+的治疗则需要分子靶向药物,联合辅助化疗可以改善患者预后。因此根据乳腺癌早期增强率情况可以间接评估患者预后,为临床治疗方案的选择提供参考。
达峰时间即自动态增强扫描开始至肿瘤强化最明显时所经历的时间,反映血管阻力,与血容量和血流量有关。肿瘤恶性程度越高,通常达峰时间越短。有研究认为达峰时间与ER、PR、Her-2表达无相关性,与ki-67呈负相关[6]。而有的学者认为达峰时间与ER、PR阳性表达呈正相关,与Ki-67呈负相关[13]。在本资料中,ER阳性的达峰时间高于ER阴性者,有统计学差异(Z=-1.983,P=0.047)。ER阳性表达与达峰时间呈正相关性,有统计学意义(rs=0.190,P=0.030),表明达峰时间越高,ER阳性的可能性越大,预后越好。达峰时间与PR、her-2阳性表达差异无统计学意义。ki-67与达峰时间呈负相关,有统计学意义(rs=-0.298,P=0.001),即达峰时间越低,ki-67表达越高,提示预后不佳。
总之,磁共振是一种无创性检查技术,磁共振特点与分子生物学存在一定关系,可以根据磁共振表现初步推测这些生物因子的表达状况,间接预测乳腺癌的生物学行为和预后,在指导制定临床治疗方案具有一定价值。
[1] 陈万青,郑荣寿.中国女性乳腺癌发病死亡和生存状况.中国肿瘤临床,2015,42(13):668-674.
[2] Goldhirsch A,Wood WC,Coates AS,et al.Strategies for subtypesdealing with the diversity of breast cancer:highlights of the St. Gallen International Expert Consensus on the Primary Therapy of Early Breast Cancer 2011.Annals of Oncology,2011,22(8):1736-1747.
[3] Fan L, Strasser-Weippl K, Li JJ, et al.Breast cancer in China. Lancet Oncol,2014, 15(7):279-289.
[4] 许建荣.乳腺MRI技术进展及面临的挑战.磁共振成像,2017,8(3): 161-163.
[5] 范培芝,张超杰,刘鹏,等.动态磁共振成像在早期乳腺癌诊断中的临床研究.医学与哲学,2011,32(11):42-44.
[6] 付姣慧,常晓丹,王盈盈,等.MRI预测乳腺癌分子生物特性可行性的初步探索.磁共振成像,2014,(4):274-278.
[7] 徐慧,贾文霄,周梅.乳腺癌动态增强MRI表现与病理、分子预后指标的相关性分析.中国医学影像学杂志,2011,19(2):121-128.
[8] 车锦连,谢锦兰,薛元领,等. 联合应用磁共振功能成像在乳腺疾病诊断中的价值. 医学影像学杂志,2017,27(06):1091-1094.
[9] 王盈盈,常晓丹,付娇慧. 乳腺浸润性导管癌3.0T MRI表现与预后因子相关性研究. 磁共振成像,2014,5(02):132-137.
[10] 安丽华,时克伟,李静,等.乳腺癌动态增强磁共振成像表现与分子生物学指标的相关性研究.实用医学影像杂志,2015,16(05):386-390.
[11] 杨丽,时高峰,刘辉,等. 乳腺癌磁共振特征与HER-2表达的相关性. 肿瘤防治研究,2013,11:1070-1073.
[12] .李玮,李德刚,石惠,等.乳腺癌磁共振动态增强及DWI表现与生物学预后因子的相关性研究.中国中西医结合影像学杂志,2013,11(06):600-602.
[13] 张凌,范萍,梁娜.DCE-MRI对乳腺癌患者预后评估的价值研究.实用癌症杂志,2015,30(11):1593-1596.
