护理支持对产妇产程、分娩方式及产后抑郁的影响
2017-07-21彭继蓉薛常春
黄 蓉, 彭继蓉, 沈 静, 薛常春
(四川省成都市妇女儿童中心医院 产科, 四川 成都, 610031)
护理支持对产妇产程、分娩方式及产后抑郁的影响
黄 蓉, 彭继蓉, 沈 静, 薛常春
(四川省成都市妇女儿童中心医院 产科, 四川 成都, 610031)
目的探讨护理干预措施对产妇产程时间、分娩方式及产后抑郁的影响。方法选取120例产妇随机分为实验组和对照组各60例,对照组采用常规护理,实验组采用护理干预措施,比较2组产妇的产程持续时间、分娩方式以及护理前后的焦虑抑郁状态等。结果实验组产妇的第一产程、总产程时间分别为(346.3±111.7)、(397.2±146.3) min, 显著短于对照组的(489.6±133.1)、(503.9±169.1) min(P<0.01); 实验组产妇的阴道分娩率为78.33%, 高于对照组产妇的53.33%(P<0.05); 实验组产妇护理后的SAS、SDS评分分别为(30.22±8.54)、(34.83±7.36)分,显著低于对照组的(37.61±8.61)、(49.61±9.42)分(P<0.01)。结论护理支持可明显缩短产妇产程持续时间,促进阴道自然分娩,有效改善产后焦虑、抑郁状态。
护理支持; 产程时间; 阴道分娩; 剖宫产; 产后抑郁
产力、产道、胎儿以及精神心理因素等其中一种或几种因素发生变化均会影响分娩过程,可能引起自然阴道分娩失败,增大难产风险,转成剖开腹壁及子宫取出胎儿的剖宫产[1]。但相关研究[2]显示,剖宫产可增加麻醉意外、术中大出血、感染、休克、新生儿呼吸系统疾病等风险,所以若无剖宫产适应证,在有安全保障的前提下,产妇应尽量选择自然阴道分娩。随着产程的进展,产妇过度紧张、焦虑和恐惧,可导致神经活动失衡,使产程延长、产程进展变慢、胎儿窘迫及新生儿窒息等,严重影响妊娠结局和母婴预后。有资料[3]显示,对产妇实施护理支持可有效引导自然分娩。本研究旨在探讨护理干预措施对产妇产程、分娩方式(阴道分娩和剖宫产)以及产后抑郁的影响,现报告如下。
1 资料及方法
1.1 一般资料
选取2015年6月—2016年6月于本院产科分娩的120例产妇纳入本研究,包括初产妇69例、经产妇51例,年龄20~37岁,平均(28.35±5.82)岁,孕周37~42周,平均(38.15±5.17)周。按照随机数字表法将120例产妇分为实验组和对照组,各60例。实验组产妇平均年龄(28.19±5.63)岁,经产次24例,平均孕周(37.90±5.61)周,文化程度为初中及以下12例、高中或中专28例、大专及以上20例; 对照组产妇平均年龄(28.62±6.12)岁,经产次27例,平均孕周(38.81±6.21)周,文化程度初中及以下13例、高中或中专28例、大专及以上19例。2组产妇的年龄、经产次、孕周、文化程度等一般资料比较差异均无统计学意义(P>0.05), 具有可比性。本研究所有产妇及家属均已签署知情同意书。
1.2 护理干预方法
1.2.1 对照组:包括产前检查、临产指导和产褥期常规护理。
1.2.2 实验组:在常规护理基础上,再给予心理疏导、健康教育,向待产妇详细讲解待产及分娩的生理过程、各种减轻分娩疼痛的方法与配合措施如拉玛泽呼吸减痛法、导乐分娩、陪伴分娩、硬膜外无痛分娩等放松训练、饮食指导及特殊产程的干预控制(如调整体位、人工破膜、纠正异常产轴、徒手扩张宫颈、徒手旋转胎头、产钳)、产后专职人员及家属的心理支持与观察护理等,充分取得待产妇及家属的心理支持与配合,增强其自然分娩的信心与心理需求。
1.3 评价指标
① 产程持续时间、分娩方式。② 入院时和产后测评:采用焦虑自评量表[4](SAS)评价产妇的焦虑情况, <50分为正常, 50~59分为轻度焦虑, 60~69分为中度焦虑, >69分为重度焦虑; 采用抑郁自评量表(SDS) 评价产妇的抑郁情况, <53分为正常, 53~62分为轻度抑郁, 63~72分为中度抑郁, >72分为重度抑郁。分值越低心理状态越好,分值越高则焦虑、抑郁倾向越明显。
1.4 统计学处理
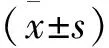
2 结 果
2.1 产妇产程持续时间比较
2组产妇的第二产程和第三产程持续时间比较,差异无统计学意义(P>0.05); 实验组产妇的第一产程和总产程时间均显著短于对照组产妇,差异有统计学意义(P<0.01), 见表1。

表1 2组产妇产程时间比较 min
与对照组比较, *P<0.01。
2.2 产妇分娩方式比较
实验组产妇的自然分娩率和阴道分娩率高于对照组产妇,差异有统计学意义(P<0.05)。观察组中产妇及家属要求剖宫产者占比低于对照组,差异有统计学意义(P<0.05)。2组产钳助产以及因病理因素行剖宫产的比例比较,差异无统计学意义(P>0.05)。见表2。
2.3 产妇护理前后焦虑、抑郁状态比较
2组产妇护理前SAS评分和SDS评分组间比较,差异无统计学意义(P>0.05)。与护理前相比,护理后2组SAS评分和SDS评分均降低,即焦虑或抑郁状态得到不同程度改善。实验组产妇护理后的SAS评分和SDS评分均低于对照组,差异有统计学意义(P<0.01)。见表3。

表2 2组产妇分娩方式比较[n(%)]
与对照组比较, *P<0.05。

表3 2 组护理前后SAS和SDS评分比较 分
与对照组比较, *P<0.01。
3 讨 论
研究[5]显示,常规护理在分娩过程中易出现护理不连贯等弊端,可延误产程,使产妇产生焦虑和恐慌心理,导致神经活动失衡,继而影响正常的子宫收缩。同时,产妇体内的儿茶酚胺分泌过多,加剧宫缩痛,使焦虑、紧张、恐慌的情绪更强烈[6], 心率加快,子宫缺氧以致收缩无力,产程延长,出血量增多,增加胎儿窘迫以及产后大出血等并发症的发生率,严重影响妊娠结局和母婴预后[7]。
产妇应了解分娩相关理论知识,正确认识分娩疼痛,调节紧张情绪,减少恐惧及焦虑感,分散注意力,减轻疼痛感[8], 增强对自然阴道分娩的信心,从而缩短产程,加快产程进展[9]。产妇潜伏期时,护理人员可指导其调整呼吸以减轻阵痛,帮助产妇克服心理障碍,宫缩时需屏气用力[10], 以增加腹压,使胎儿顺利娩出[11]。胎儿娩出后,针对性给予产妇心理护理支持,以对抗产后抑郁等不良心理情绪的产生,产前做好充分的生理及心理评估,对有严重抑郁倾向者采用适量药物予以控制和治疗。
相关研究[12]表明,自然阴道分娩利于母婴健康,可减少新生儿呼吸系统疾病,降低产后出血发生率,促进乳汁分泌,利于婴儿吸收营养,而且产后体型恢复快,住院时间短,药物治疗少,经济负担较轻。亦有相关资料[13]显示,加强妊娠期、产前和产时的护理支持,鼓励产妇自然分娩,可促进阴道自然分娩,提高分娩质量。国外相关研究显示,产前健康指导不但减少了产妇的焦虑和恐惧等不良情绪,同时可有效增强信心,提高阴道分娩率及成功率[14-16]。
本研究结果显示, 2组产妇的第二产程和第三产程持续时间差异无统计学意义(P>0.05); 实验组产妇的第一产程和总产程时间均显著短于对照组(P<0.01), 提示采用护理支持可明显缩短产妇产程,有助于分娩。实验组产妇的阴道分娩率为78.33%, 高于对照组产妇的53.33%, 差异有统计学意义(P<0.05)。与对照组相比,实验组的自然分娩率明显较高,而产妇及家属要求剖宫产的比例较低。2组产钳助产及因病理因素行剖宫产的比例差异无统计学意义(P>0.05)。由此提示,采用护理干预措施可促进阴道自然分娩,降低剖宫产率,有利于母婴健康[17-18]。2组产妇护理前的SAS评分和SDS评分组间差异无统计学意义(P>0.05); 与护理干预前相比,护理干预后2组的SAS评分和SDS评分均降低,即焦虑或抑郁状态得到不同程度改善; 实验组产妇护理后的SAS评分和SDS评分均低于对照组(P<0.01)。由此表明,采用护理干预措施可明显改善产妇产后焦虑、抑郁状态。
[1] 周凤勤, 杨志敏. 责任制助产护理对初产妇分娩方式及产程进展的影响[J]. 实用临床医药杂志, 2013, 17(22): 177-179.
[2] 赵玉琴, 胡艳红, 赵静玲, 等. 护理支持对产妇分娩过程及产后抑郁的影响[J]. 中国基层医药, 2013, 20(9): 1418-1419.
[4] 段泉泉, 胜利. 焦虑及抑郁自评量表的临床效度[J]. 中国心理卫生杂志, 2012, 26(9): 676-679.
[5] Gauthreaux C, Negron J, Castellanos D, et al. The association between pregnancy intendedness and experiencing symptoms of postpartum depression among new mothers in the United States, 2009 to 2011: A secondary analysis of PRAMS data[J]. Medicine (Baltimore), 2017, 96(6): e5851.
[6] 时蕊. 护士产科门诊指导对初产妇心理状态及分娩方式的影响[J]. 实用临床医药杂志, 2016, 20(4): 178-180.
[7] 杨帆, 罗晓菊, 江帆, 等. 导乐陪伴对孕产妇心理状态的影响与研究[J]. 中国美容医学, 2012, 21(16): 92-93.
[8] Silverman M E, Reichenberg A, Savitz D A, et al. The risk factors for postpartum depression: A population-based study[J]. Depress Anxiety, 2017, 34(2): 178-187.
[9] Ugarte AU, López-Pea P, Vangeneberg CS, et al. Psychoeducational preventive treatment for women at risk of postpartum depression: study protocol for a randomized controlled trial, PROGEA[J]. BMC Psychiatry, 2017, 17(1): 13-13.
[10] Fredriksen E, von Soest T, Smith L, et al. Patterns of pregnancy and postpartum depressive symptoms: Latent class trajectories and predictors[J]. J Abnorm Psychol, 2017, 126(2): 173-183.
[11] Guille C, Douglas E. Telephone delivery of interpersonal psychotherapy by certified nurse-midwives may help reduce symptoms of postpartum depression[J]. Evid Based Nurs, 2017, 20(1): 12-13.
[12] 杨敬晓, 杨瑞卿, 王秀兰, 等. 开展优质护理服务对分娩结局的影响[J]. 护理实践与研究, 2013, 10(2): 22-24.
[13] 刘萍花, 肖亚. 产后抑郁影响因素及护理策略分析[J]. 中国妇幼保健, 2014, 29(33): 5402-5403.
[14] Landsman A, Aidelman R, Smith Y, et al. Distinctive gene expression profile in women with history of postpartum depression[J]. Genomics, 2017, 109(1): 1-8.
[15] 任婷, 陈洁, 王循红, 等. 以家庭为中心的产科优质护理对产后抑郁的影响[J]. 中华全科医学, 2015, 13(3): 479-481.
[16] 邱艳丽. 心理护理干预联合康复按摩对产后抑郁患者的影响[J]. 实用临床医药杂志, 2015, 19(2): 77-79.
[17] 黄玲炜, 万锦. 临床护理路径在降低剖宫产产妇产后抑郁发生中的效果研究[J]. 实用临床医药杂志, 2013, 17(12): 107-109.
[18] 姜义彬, 徐桥, 胡敏优, 等. 初产妇产后抑郁症相关因素及治疗效果的临床研究[J]. 中华全科医学, 2014, 12(5): 775-777.
Theeffectofnursingsupportonlabor,deliverymethodsandpostpartumdepression
HUANGRong,PENGJirong,SHENJing,XUEChangchun
(ObstetricsDepartment,MaternalandChildCenterHospitalofSichuan,Chengdu,Sichuan, 610031)
ObjectiveTo investigate the effect of nursing intervention on birth process time, delivery and postpartum depression.MethodsA total of 120 puerperae in our hospital were randomly divided into experimental group (n=60) and control group (n=60). The control group received routine nursing, and the experimental group received nursing intervention. The delivery duration time, delivery methods and anxiety and depression before and after nursing were compared between the two groups.ResultsThe first stage of labor and the total labor time was (346.3±111.7) min and (397.2±146.3) min in the experimental group, which were significantly shorter than (489.6±133.1) min and (503.9±169.1) min in the control group, the difference was statistically significant (P<0.01); The rate of vaginal delivery was 78.33% in the experimental group, which was significantly higher than 53.33% in the control group(P<0.05). After nursing intervention, the SAS score and SDS score were (30.22±8.54) and (34.83±7.36) score in the experimental group, which were significantly lower than (37.61±8.61) and (49.61±9.42) score in the control group, the difference was statistically significant (P<0.01).ConclusionNursing support can significantly shorten labor time, promote vaginal natural delivery and reduce postpartum anxiety and depression.
nursing support; birth process time; vaginal delivery; cesarean section; postpartum depression
2017-02-24
四川省卫生厅研究项目(2010H25)
彭继蓉
R 473.71
: A
: 1672-2353(2017)14-116-03
10.7619/jcmp.201714035
