神经内镜与显微镜下经鼻蝶垂体瘤切除术的疗效与安全性比较
2017-04-10杨振宇魏新亭徐汝飞
杨振宇 魏新亭 徐汝飞
(郑州大学第一附属医院 神经外科 河南 郑州 450052)
神经内镜与显微镜下经鼻蝶垂体瘤切除术的疗效与安全性比较
杨振宇 魏新亭 徐汝飞
(郑州大学第一附属医院 神经外科 河南 郑州 450052)
目的 对比分析神经内镜与显微镜下经鼻蝶垂体瘤切除术的安全性及疗效。方法 回顾性分析2011年8月至2016年5月于郑州大学第一附属医院实施的经鼻蝶垂体瘤切除术的240例患者的临床资料,其中神经内镜下手术123例(内镜组),显微镜下手术117例(显微镜组),比较两组患者术中出血量、手术时间、术中脑脊液漏发生率、肿瘤全切率、术后症状缓解率、内分泌功能治愈率、术后并发症发生率、肿瘤复发率及住院时间,随访时间为3~61个月,定量资料组间比较采用t检验,定性资料组间比较采用χ2检验。结果 与显微镜组相比,内镜组术中出血量较少,术中脑脊液漏和术后并发症发生率较低,住院时间较短,差异均有统计学意义(P<0.05);内镜组手术时间长于显微镜组,差异有统计学意义(P<0.05);两组肿瘤全切率、术后症状缓解率、内分泌功能治愈率及肿瘤复发率比较,差异无统计学意义(P>0.05)。结论 相对于显微镜,内镜下经鼻蝶垂体瘤手术是一种更为安全可靠的手术方式,能明显降低患者术后并发症发生率,缩短住院时间,值得临床推广。
垂体腺瘤;神经内镜;显微镜;经鼻蝶入路;疗效
垂体瘤是颅内常见肿瘤,约占10%,仅次于胶质细胞瘤和脑膜瘤,近年来其发病率呈上升趋势。垂体瘤的治疗主要依靠外科手术切除,因多数垂体瘤主要位于鞍内,约96%的垂体瘤可采用经鼻蝶入路术式治疗[1]。显微镜和内镜下经鼻蝶入路垂体瘤切除术是目前应用最多的两种垂体瘤手术方式,神经内镜因其特殊优势逐渐被临床医师认可,并有取代显微镜成为手术切除垂体瘤的标准术式的趋势[2]。本研究回顾性分析2011年8月至2016年5月于郑州大学第一附属医院实施的经鼻蝶垂体瘤切除术的240例患者的临床资料,进一步对比分析神经内镜和显微镜在经鼻蝶垂体瘤术式中的疗效与安全性,寻求垂体瘤治疗的最佳手术方式。
1 资料与方法
1.1 纳入标准 ①行经鼻蝶入路手术;②首次手术;③术前未行药物或放射治疗;④术后病理结果证实为垂体瘤;⑤临床资料完整。
1.2 研究对象 选取2011年8月至2016年5月于郑州大学第一附属医院实施的经鼻蝶垂体瘤切除术的240例患者,其中内镜下手术123例(内镜组),显微镜下手术117例(显微镜组)。两组性别、年龄、病程、临床表现、内分泌学检查比较,差异均无统计学意义(P>0.05),影像学检查完全一致,具有可比性。见表1。
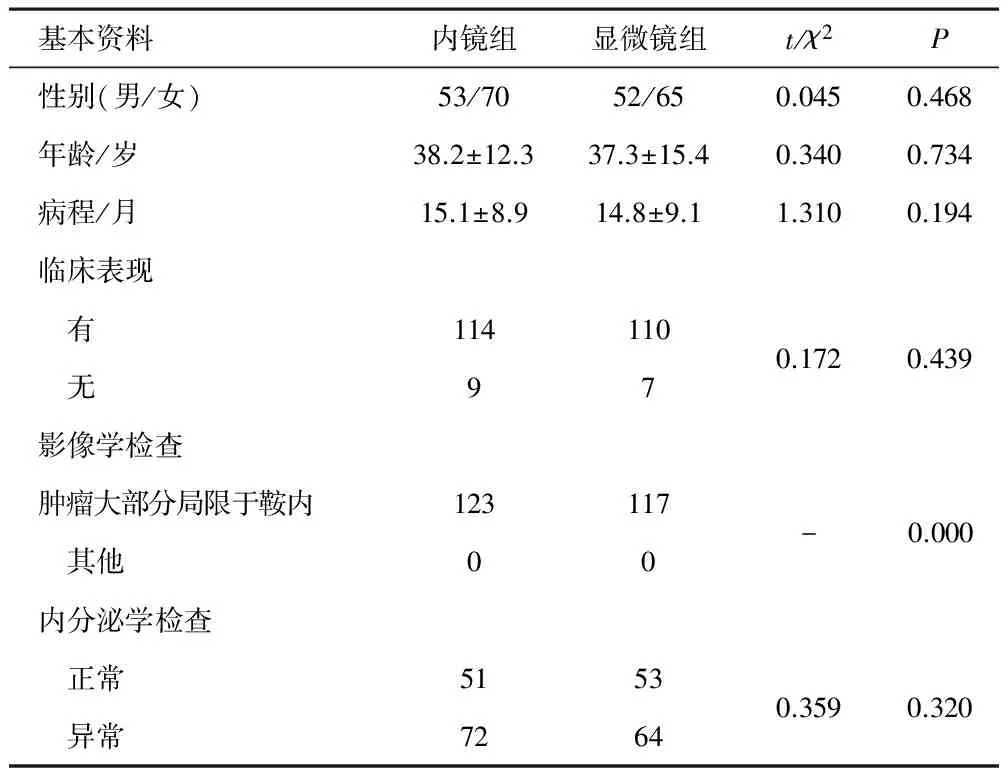
表1 两组基本资料比较
1.3 术前准备 所有患者术前均行鞍区MRI及蝶窦CT,明确肿瘤形态及其与周围结构的关系,了解蝶窦气化程度和蝶窦分隔情况。术前1 d剪鼻毛,应用氯霉素滴眼液滴鼻。
1.4 手术方法
1.4.1 内镜组 气管插管全麻成功后,患者取仰卧头低位,颌面部常规消毒铺巾,神经内镜下探查中下鼻甲与鼻中隔之间的通道并暴露蝶窦开口,副肾棉条扩充中鼻甲与鼻中隔之间的通道,弧形切开鼻中隔根部黏膜,磨除蝶窦前壁骨质及蝶窦中隔骨质,去除蝶窦黏膜,见鞍底显著隆起于蝶窦内,磨开鞍底形成大小约1.5 cm骨窗,常规穿刺硬膜,排除动脉瘤后,十字形切开鞍底硬膜,直视下用不同角度刮匙分块切除肿瘤,调整内镜角度探查有无肿瘤残余后,瘤腔明胶海绵及止血纱贴覆盖加强止血,人工硬脑膜重建鞍底,蝶窦前壁黏膜复位并纳西棉填塞压迫。
1.4.2 显微镜组 麻醉、体位等同内镜组。常规选择右鼻孔入路,副肾生理盐水缓慢注入鼻中隔黏膜下,尖刀弧形切开黏膜约1 cm,翻向右侧,将骨性鼻中隔及对侧黏膜推向左侧,置入内窥器,咬除骨性鼻中隔,磨除蝶窦前壁,显露蝶窦腔并扩大鞍底骨窗,常规穿刺硬膜,排除动脉瘤后,十字形切开鞍底硬膜,用不同角度刮匙分块切除肿瘤,待鞍隔下降满意后,瘤腔止血,鼻中隔黏膜复位并纳西棉填塞压迫。
1.5 观察指标 比较两组术中出血量、手术时间、术中脑脊液漏发生率、肿瘤全切率、术后症状缓解率、内分泌功能治愈率、术后并发症发生率、肿瘤复发率及住院时间。术后随访时间为3~61个月。
1.6 统计学方法 采用SPSS 17.0软件处理。定量资料组间比较采用t检验;定性资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 术中指标 与显微镜组相比,内镜组术中出血量少、术中脑脊液漏发生率低,差异均有统计学意义(P<0.05);内镜组手术时间长于显微镜组,差异有统计学意义(P<0.05)。见表2。

表2 两组术中指标比较
注:术中发生脑脊液漏者均取大腿外侧脂肪、肌肉行术中修补。
2.2 术后相关指标 内镜组术后住院时间较显微镜组短,差异有统计学意义(P<0.05);两组肿瘤全切率、术后症状缓解率、内分泌功能治愈率比较,差异无统计学意义(P>0.05)。见表3。

表3 两组术后相关指标水平比较
注:肿瘤切除程度根据术者术中判断及术后影像学检查综合评价。症状缓解情况中的“其他”表示:症状未缓解或加重。术后1个月内激素水平评价指标:①术后住院期间复查垂体激素正常;②术后住院期间复查垂体激素异常,经激素替代治疗3周,停药1周后,检测垂体激素水平恢复正常。符合上述两条者判定为术后1个月内激素水平正常。
2.3 术后并发症 内镜组术后出现14例并发症,其中脑脊液鼻漏3例,嘱患者去枕平卧1周,同时加强抗感染治疗,均康复;一过性尿崩9例,予限制患者水盐摄入量、记24 h尿量,同时监测其电解质,必要时使用抗利尿激素,经1~2周保守治疗后均治愈;鼻出血2例,予凡士林纱布填塞鼻腔48 h,成功止血。显微镜组术后出现28例并发症,其中脑脊液鼻漏10例,处理方法同内镜组,9例治愈,1例保守治疗失败,后行二期修补;一过性尿崩12例,鼻出血3例,处理方法同内镜组,均治愈;1例术后视野恶化,CT检查发现因术区血肿形成所致,再次手术治疗后康复;1例颅内感染,经抗感染后康复;1例垂体功能低下,需长期口服激素替代治疗。内镜组术后脑脊液漏发生率2.4%(3/123)低于显微镜组8.5%(10/117),差异有统计学意义(P<0.05)。内镜组总体并发症的发生率11.3%(14/123)低于显微镜组23.4%(28/117),差异有统计学意义(P<0.05)。
2.4 远期随访结果 随访期间,内镜组复发18例,显微镜组复发19例,两组肿瘤复发率比较,差异无统计学意义(χ2=0.118,P>0.05)。
3 讨论
垂体腺瘤的治疗主要依靠外科手术,早期仅能采用开颅手术进行治疗,近几十年来,经鼻蝶入路手术大大提高了垂体瘤的治疗效果。如今,除少数鞍上发展呈哑铃型、向两侧明显侵及海绵窦、向前后颅窝生长者,需开颅手术,约96%的垂体瘤可采用经鼻蝶入路术式治疗[1]。目前,外科治疗垂体瘤最常用的术式为显微镜下经鼻蝶入路[3]。随着医疗技术的日益成熟及器械的不断改进,近年来,神经内镜手术以其具备的视野广阔、侵袭性小以及术后恢复快等优点,在垂体瘤治疗过程中得到了广泛应用[4]。与传统显微镜相比,内镜更具明显优势,但也存在一定局限性。
在经鼻蝶入路垂体瘤手术中,显微镜的优点在于:①提供的是三维立体图像,空间立体感强,解剖层次清晰;②显微镜可自行固定,便于解放双手进行手术操作;③显微神经外科开始早,经验成熟。其缺点包括:①显微镜提供的视野为“管状”视野,手术盲区大,肿瘤周围解剖结构暴露欠充分,易造成肿瘤残余、术中鞍隔破裂致脑脊液漏及周围血管、神经损伤[5];②显微镜下需使用鼻窥镜,易造成鼻骨骨折,鼻黏膜损伤大,出血较多。
在该术式中神经内镜的优点在于:①不使用鼻窥镜,不会造成鼻中隔骨折,创伤小;②提供广角视野,不受直线和景深的限制,其光纤照明更接近术野,同时内镜可以自由的进出,以便调整与术野的距离,从而清楚地识别鞍区周围解剖结构,在一定程度上可提高肿瘤全切除率,减少周围血管、神经损伤[6]。其局限性在于:①术者需一手持镜一手操作,对术者操作技术要求较高,或由助手持镜、术者进行操作,对其配合度要求高;②内镜利用鼻腔天然通道,操作空间相对狭小,增添操作难度;③提供的是二维图像,缺乏立体感;④内镜镜头易受血渍沾污,需频繁冲水或取出并擦拭镜头,增加手术时间。
本研究结果显示,在术中出血量方面,内镜可明显减少术中出血量(P<0.05)。因内镜操作利用的是鼻腔天然通道,大大减少了鼻腔黏膜及鼻中隔的损伤,且内镜视角广阔,可最大限度地保护蝶腭动脉和颈内动脉及其分支。在手术时间方面,内镜组长于显微镜组。王清等[7]曾报道内镜手术的初期,手术2/3的时间花在了鼻黏膜止血和寻找蝶窦开口上,其次因内镜镜头术中易受血渍影响,需频繁冲水或取出并擦拭镜头,从而增加手术时间。随着内镜技术的成熟和设备的改进,手术时间必将逐渐缩短。在术中脑脊液漏发生率方面,内镜组更具优势。术中脑脊液漏发生的主要原因为切除肿瘤过程中将鞍隔撕破,特别是在切除突破鞍隔的垂体大腺瘤中更易发生,显微镜因视野限制,盲区较多,更易撕破鞍隔,内镜为广角视野,可直视下操作,同时可以通过内镜的进出调整与术野的距离。另外,0°内镜的视野为显微镜视野的1.5~2.5倍,内镜还可通过30°、70°镜扩大其视野范围,从而清楚地识别鞍区周围解剖结构,更好地保护鞍隔,减少术中脑脊液漏的发生;在肿瘤全切率(内镜组85.4%、显微镜组78.6%)、术后症状缓解率(内镜组93.5%、显微镜组90.6%)、内分泌功能治愈率(内镜组90.2%、显微镜组84.6%)、肿瘤复发率(内镜组14.6%、显微镜组16.2%)方面,两组效果相当,差异无统计学意义(P>0.05),但从其百分比上看,内镜似乎略有优势,其有待大样本统计进一步证实。在术后并发症方面,内镜组并发症发生率明显低于显微镜组(P<0.05),尤其在降低术后脑脊液鼻漏发生率方面,内镜优势明显,这与Cappabiance等[8]先前报道的关于两种术式的术后并发症发生率的比较结果一致。内镜下经鼻蝶手术治疗垂体瘤的重要优势是其创伤小[4],垂体瘤手术的目的为改善内分泌功能,保护垂体功能,缓解神经压迫[9]。内镜因其特有的优势,能够更好的达到手术目的,在最大程度切除肿瘤的前提下,将鼻腔黏膜、垂体、鞍隔、颈内动脉等结构的损伤最小化,从而明显降低术后并发症,提高医疗质量。
总之,神经内镜下垂体瘤切除术具有创伤小、疗效好等优点,是一种安全可靠的手术方式,随着科学技术的进步、设备的改进,其临床应用价值将逐步提高,值得临床推广。
[1] Morgenstern L B,Hemphill J C,Anderson C,et al.Guidelines for the management of spontaneous intracerebral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2010,41(9):2108-2129.
[2] Ammirati M,Wei L,Ciric I.Short-term outcome of endoscopic versus microscopic pituitary adenoma surgery:a systematic review and meta-analysis[J].J Neurol Neurosurg Psychiatry,2013,84(8):843-849.
[3] 王忠,苏宁,吴日乐,等.神经内镜下经鼻蝶入路切除垂体瘤[J].中华神经外科疾病研究杂志,2014,13(3):276-278.
[4] 张亚卓,王忠诚,宗绪毅,等.内镜经鼻蝶入路手术治疗垂体瘤[J].中国微侵袭神经外科杂志,2007,12(2):51-54.
[5] Rincon F,mayer S A.The epidemiology of intracerebral hemorrhage in the United States from 1979 to 2008[J].Neurocrit Care,2013,19(1):95-102.
[6] 王亚平,贾晓雄,王珺,等.神经内镜下与显微镜下经鼻蝶入路手术切除垂体腺瘤的疗效对比分析[J].中国临床神经外科杂志,2016,21(3):145-146.
[7] 王清,鲁晓杰,钱硕,等.神经内镜下经蝶垂体腺瘤手术的学习曲线[J].中华神经外科杂志,2013,29(6):589-592.
[8] Cappabianca P,Alfieri A,Thermes S,et al.Instruments for endoscopic endonasal transsphenoidal surgery[J].Neurosurgery,1999,45(2):392-396.
[9] 米成明,张德明,姚文华,等.经蝶与经颅入路治疗垂体腺瘤的临床疗效比较[J].中华神经外科疾病研究杂志,2011,10(6):556-558.
Contrast study of clinical efficacy and safety between endoscopic and microscopic surgery via transnasal-transsphenoidal approach for pituitary adenoma
Yang Zhenyu,Wei Xinting,Xu Rufei
(DepartmentofNeurosurgery,theFirstAffiliatedHospitalofZhengzhouUniversity,Zhengzhou450052,China)
Objective To compare the clinical efficacy and safety between endoscopic and microscopic surgery via transnasal-transsphenoidal approach for pituitary adenoma. Methods The clinical data of 240 patients with pituitary adenoma who underwent surgery via transnasal-transsphenoidal approach were analyzed retrospectively in the First Affiliated Hospital of Zhengzhou University from August of 2011 to May of 2016, including 123 cases of neural endoscopic surgery (endoscopy group) and 117 cases of microscopic surgery (microscope group). The intraoperative blood loss, operative time, intraoperative cerebrospinal fluid leak rate, tumor total resection rate, postoperative symptom remission rate, cure rate of endocrine function, incidence rate of postoperative complications, tumor recurrence rate and length of hospital stay of two groups were compared.The follow-up time was 3 months to 61 months. The independent samplest-test was used for comparison of continuous data between two groups, and the chi-square test was used for comparison of categorical data between two groups.Results Compared with microscope group, endoscopic group had more less bleeding volume, lower rate in intraoperative cerebrospinal fluid leakage and postoperative complications, shorter length of hospital stay, and the differences were statistically significant(P<0.05).Endoscopic operation time of endoscopic group was longer than the microscope group, and the difference was statistically significant (P<0.05).There was no statistically significant difference in tumor total resection rate, postoperative symptom remission rate, cure rate of endocrine function and tumor recurrence rate between the two groups (P>0.05). Conclusion Compared with microscope, endoscopic endonasal transsphenoidal surgery is a more safe and reliable operation method, which can significantly reduce postoperative complications, shorten hospitalization time, worth clinical promotion.
pituitary adenomas;endoscopic surgery;mmicroscopic surgery;transnasal transsphenoidal approach;curative effect
R 651.1
10.3969/j.issn.1004-437X.2017.03.006
2016-09-13)
