成人股骨头缺血性坏死累及髋臼的CT、MRI表现
2016-09-19蔡维波周令飞
蔡维波,王 琨,周令飞,王 磊
(江苏省泗洪县人民医院影像科,江苏 泗洪 223900)
成人股骨头缺血性坏死累及髋臼的CT、MRI表现
蔡维波,王琨,周令飞,王磊
(江苏省泗洪县人民医院影像科,江苏 泗洪 223900)
目的:探讨成人股骨头缺血性坏死累及髋臼的CT及MRI表现。方法:回顾性分析21例成人股骨头缺血性坏死累及髋臼患者的CT及MRI。结果:21例均为股骨头缺血性坏死晚期(Ⅲ、Ⅳ期),其中14例为双侧坏死,7例为单侧坏死。12例累及单侧髋臼,9例累及双侧髋臼。结论:CT及MRI诊断成人股骨头缺血性坏死累及髋臼有十分重要的价值。
股骨头缺血性坏死;髋臼;体层摄影术,X线计算机;磁共振成像
成人股骨头缺血性坏死是临床常见病,也是髋关节常见病之一,临床表现为腹股沟、臀部、大腿部关节痛,髋关节内旋活动受限,随着病情的发展,可出现股骨头塌陷、骨性关节炎等,如不及时治疗,可导致残疾,影响预后[1-3]。股骨头缺血性坏死一旦发现,多数已进入中晚期,错过了最佳治疗时机,出现髋关节畸形和功能障碍,约60%的患者最终双侧受累[4]。以往研究多仅注意到成人股骨头缺血性坏死晚期可继发患髋骨性关节炎或退行性骨关节病,对受累髋臼组成骨骨质缺血坏死认识不足。现回顾性分析我院2014年5月至2015年12月21例成人股骨头缺血坏死累及髋臼患者的CT及MRI资料,旨在提高对该病的认识。
1 资料与方法
1.1一般资料本组21例,其中男13例,女8例;年龄32~78岁,平均50岁。病程4个月~6年。其中,有嗜酒史10例,长期使用激素8例,先天性髋关节发育不良1例,不明原因2例。患者大多跛行,患髋活动明显受限,临床症状主要有患髋疼痛、压痛、叩击痛,“4”字试验阳性。
1.2仪器与方法本组21例,11例仅行MRI检查,9例仅行CT检查,1例行CT及MRI检查。患者取仰卧位,扫描范围包括双侧髋臼组成骨大部及股骨上段。CT检查使用Siemens Detfinition AS 128层螺旋CT扫描仪,选择HiP扫描条件,准直0.6 mm× 128。扫描参数120 kV,mAs根据患者体厚自动调节,扫描层厚及层距均为6 mm;软组织窗重建层厚6 mm,骨窗层厚4 mm,层距4 mm;MPR层厚1 mm,层距1 mm。
MRI检查使用GE HDE 1.5 T超导型MRI扫描仪,常规体线圈,行横断位及冠状位扫描。扫描序列:FSE T1WI、STIR及DWI。扫描参数:FSE T1WI FOV 32,TR 550ms,TE MinFULL,ETL 3,带宽31.25,NEX 2,层厚5 mm,层距1 mm。STIR FOV 36 cm×36 cm,TR 3 975 ms,TE 50 ms,ETL 8,带宽31.25,NEX 2,层厚4 mm,层距1 mm。DWI序列b值700 s/mm2,TR 5 600 ms,TE Minimum。所有图像均由1名影像科主任医师及2名副主任医师共同审阅,并达成一致意见。
1.3股骨头缺血坏死分期方法采用国际骨循环学会推荐的国际骨循环研究会(the association research arculation osseous,ARCO)分期标准[5-6],Ⅰ期:CT可见骨小梁稀疏,但MRI T1WI示股骨头信号不均匀改变,为局限性斑点状或线条状。Ⅱ期:CT和MRI均可见硬化、局部囊变等异常表现。Ⅲ期:CT和MRI可见前一期病变的基础上有新月征。CT可见骨皮质断裂,股骨头塌陷。Ⅳ期:CT可见股骨头严重变形,关节间隙明显狭窄;MRI T1WI示在Ⅲ期病变基础上合并退行性骨关节病。
2 结果
本组21例均为晚期(Ⅲ、Ⅳ期)股骨头缺血性坏死。其中双侧坏死14例,为单侧坏死7例,12例累及单侧髋臼,9例累及双侧髋臼。
10例行CT扫描,CT表现为受累髋臼缘骨质均呈不同程度增生、硬化改变,关节面毛糙、不整,关节间隙不规则狭窄。部分受累的髋臼关节面下骨质见片状低密度骨质破坏区,周围骨质增生、硬化(图1)。
12例行MRI检查,受累髋臼缘增生硬化的骨质呈T1WI、STIR低信号,股骨头及髋臼软骨呈不规则变薄、碎裂、信号异常,且大部破坏消失。部分受累髋臼关节面下骨质可见条片状T1WI低信号、STIR高信号的骨质坏死区及骨髓水肿区(图2)。部分患者髋臼下方骨质见结节状囊变坏死区,T1WI为低信号,STIR及DWI为高信号。受累髋关节间隙不同程度狭窄。
3 讨论
3.1髋臼缺血性坏死与股骨头缺血性坏死的关系成人股骨头缺血坏死为临床上常见的骨关节疾,可发生于任何年龄,长期使用激素类药物、酗酒、髋关节外伤等均是发病的危险因素。发病机制主要为骨组织完全或不完全缺血,继发骨组织内营养流失,压迫血管网,引起静脉流出阻塞,影响骨组织血流供应,导致骨细胞与骨髓细胞坏死[7]。股骨头坏死后坏死部位结构发生改变,组织出现塌陷,骨质(解剖形态)随之破坏,患者出现严重的髋关节周围疼痛,功能发生进行性减退甚至丧失。早期诊断及治疗具有重要意义[8]。股骨头缺血性坏死发病早期多隐匿,临床发现时大多处于Ⅱ期以后,失去了治疗的最佳机会。随着股骨头缺血性坏死发展到晚期(Ⅲ、Ⅳ期),所有患者均继发患髋骨性关节炎或退行性骨关节病,受累的髋臼及组成骨骨质发生继发性缺血坏死。因此,股骨头缺血性坏死与髋臼缺血坏死是因果关系。以往相关文献[9]对髋臼缺血性坏死的概念提出甚少,大多认为髋臼改变为继发性骨性关节炎或退行性骨关节病的一部分。随着近年来MRI的广泛应用,发现受累髋臼骨质信号变化与股骨头缺血性坏死信号变化相似。因此,成人股骨头缺血性坏死累及髋臼,本质应该为髋臼的继发缺血性坏死。
成人股骨头缺血性坏死晚期多伴发受累髋臼的缺血性坏死。因股骨头缺血最初开始于股骨头的软骨下骨,随着病变发展相继出现股骨头软骨下骨骨折、塌陷、关节异常磨损,进而累及髋臼软骨。由于股骨头缺血坏死晚期股骨头前上方的塌陷区,减少了股骨头和颈的偏心距,产生撞击导致髋臼软骨损伤[9]。髋臼软骨受累后,随着病变进一步发展导致髋臼下方骨小梁反复骨折、塌陷,软骨下骨质密度增加、变硬,骨小梁增粗改变,引发髋臼组成骨局部血液循环障碍,髋臼供血小血管分支闭塞,最终导致受累髋臼骨质的缺血性坏死。
3.2影像学诊断成人股骨头缺血性坏死累及髋臼CT表现为受累的髋臼缘及关节面骨质均呈不同程度增生、硬化改变,关节面毛糙、不整,关节间隙狭窄,部分受累的髋臼组成骨内见不规则片状、囊状骨质破坏区,周围骨质可见增生、硬化改变。MRI表现为累及的髋臼缘骨质见唇状增生,关节面骨质增生、硬化(T1WI及STIR为低信号),髋臼关节软骨碎裂、信号异常、部分破坏消失,关节间隙不规则狭窄。髋臼下方骨质可见片状T1WI低信号、STIR高信号的坏死、囊变区。髋臼组成骨内亦见斑片状及条片状T1WI低信号、STIR及DWI高信号的骨髓水肿区。
3.3鉴别诊断①髋关节退行性骨关节病:CT可见关节面骨质增生、硬化,关节间隙局部狭窄,关节面下可出现多发、大小不一骨质囊变区,周围骨质见硬化致密带。MRI表现为增生硬化的骨质呈低信号,关节面下骨质囊变区呈T1WI低信号,STIR高信号,关节面软骨变薄、信号异常。②强直性脊柱炎累及髋关节:CT表现为患髋关节间隙宽窄不均,髋臼关节面呈毛刷状或锯齿状破坏与骶髂关节改变相似。晚期股骨头和髋臼普遍肥大。MRI表现为关节间隙不规则狭窄。关节面下破坏或囊变的骨质T1WI为低信号,STIR高信号。关节面下骨质可见片状T1WI低信号,STIR高信号的骨髓水肿。关节周围可见不规则增厚的滑膜。髋关节结核,CT表现为患髋关节面广泛性骨质破坏,并可见点片状死骨,长期混合感染可见骨质硬化,关节腔内可见点片状钙化。晚期可形成关节强直。MRI表现为关节骨破坏区呈T1WI低信号,STIR高信号。④类风湿性关节炎累及髋臼:CT表现为患髋骨质疏松,关节间隙狭窄,关节面骨质破坏常开始于髋臼上唇和股骨头外上方,骨内小囊状骨质破坏,小囊状破坏区周围无明显骨质增生、硬化改变。MRI表现为囊变破坏的骨质呈T1WI低信号,STIR高信号。关节周围增厚的滑膜呈T1WI等低信号,STIR稍高信号,增强扫描增厚的滑膜呈中度至明显强化。骨髓水肿呈T1WI低信号,STIR高信号。关节软骨毛糙、变薄且信号异常。诊断时仔细询问病史,均可发现较典型的相关信息,因此鉴别诊断均不困难。
成人股骨头缺血性坏目前临床上一般采用非手术和手术治疗。非手术治疗包括制动避免负重、物理治疗、药物治疗及介入治疗等。手术治疗主要有髓心减压术、截骨术股骨头置换术、人工髋关节置换术、带血管蒂骨移植、不带血管蒂骨移植等。具体方法需根据患者实际情况选择。人工髋关节置换术是治疗Ⅲ~Ⅳ期股骨头缺血坏死的最佳治疗方法[10]。Ⅰ期可采用非手术治疗或人工股骨头置换术,而Ⅱ期可行全髋关节置换术。因此,提高对股骨头缺血性坏死累及髋臼缺血性坏死的认识,可为临床提供重要的手术依据。
[1]辛克武.CT诊断对股骨头缺血性坏死的价值[J].中国医药科学,2012,2(14):101-110.
[2]Agarwala S,Shah SB.Ten-year follow-up of avascular necrosis of femoral head treated with alendronate for 3 years[J].J Arthroplasty,2011,26:1128-1134.
[3]Sekkat J,Rachidi O,Janani S,et al.Idiopathic avascular necrosis of the femoral heads in five members of a Moroccan family[J]. Joint Bone Spine,2012,79:504-506.
[4]李中华,杨艳,石新霞,等.成人股骨头缺血坏死的螺旋CT与MRI诊断价值对比[J].河北医药,2013,4(35):581.
[5]郭玉玉,卫小雪.股骨头缺血性坏死的MRI诊断价值[J].实用骨科杂志,2009,2(6):345-346.
[6]闫燃,张雪哲.股骨头缺血性坏死的MRI表现[J].医学影像学杂志,2009,19(8):1013-1016.
[7]侯新民,吕仁发,夏桂芳.CT与MRI诊断早期股骨头缺血坏死的多中心对比分析[J].中国CT和MRI杂志,2015,13(6):95-97.
[8]蒋燕,严娅.CT诊断早期成人股骨头缺血性坏死临床价值及征象分析[J].中国CT和MRI杂志,2014,12(7):96-98.
[9]王禹基,孙俊英,瞿玉兴,等.早期预测股骨头坏死累及髋臼软骨的临床意义[J].江苏医药,2005,31(8):583-585.
[10]齐学思.成人股骨头缺血性坏死的治疗进展[J].医学理论与实践,2007,20(7):772-774.
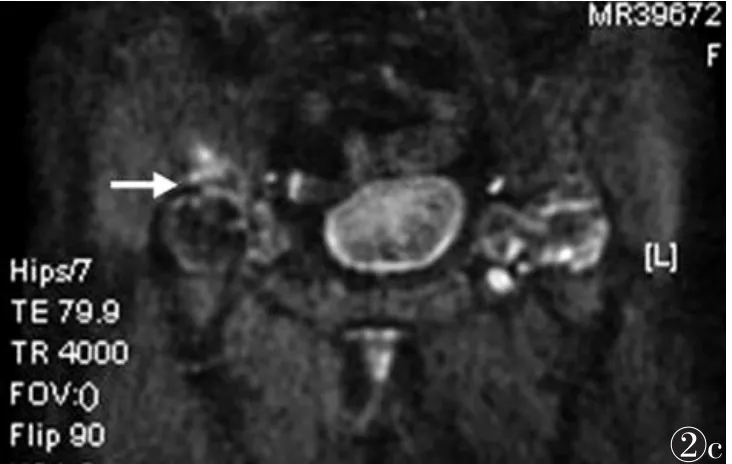
图1 男,33岁,受累及的髋臼缘骨质增生、硬化,关节间隙明显狭窄(细长箭),髋臼下方骨质明显增生、硬化、囊变、坏死(短箭) 图2 女,68岁 图2a~2c 分别为T1WI、STIR及DWI图像,受累及髋臼下方见片状骨质坏死区、水肿区,T1WI为低信号、STIR及DWI为高信号(白箭)
10.3969/j.issn.1672-0512.2016.05.035
蔡维波,E-mail:caibo.com.good@163.com。
2016-03-01)
