新生儿胆红素脑病相关危险因素的分析与处理
2016-03-24张超雁
张超雁
新生儿胆红素脑病相关危险因素的分析与处理
张超雁
【摘要】目的 进一步探索新生儿胆红素脑病的相关危险因素及处理方法。方法 对我院新生儿科自2008年6月~2015年8月收治的76例新生儿胆红素脑病患儿病历进行回顾性分析。结果 患儿自身因素造成的新生儿胆红素性脑病前3位的危险因素包括感染因素、围产期因素和G-6-PD缺乏症,所占比率分别达到了48.68%、32.89%和10.53%。患儿自身以外因素造成新生儿胆红素性脑病最主要的因素是产妇产后住院时间不足3 d、在家自行用药和未按医生要求进行及时随访,所占比率分别为47.36%、38.16%、51.32%。结论 临床上造成新生儿胆红素性脑病的危险因素是多方面的,加强围产期保健工作、做好患儿生后护理、及时发现并治疗新生儿黄疸是防止新生儿胆红素性脑病发生的关键。
【关键词】新生儿;胆红素脑病;危险因素
新生儿黄疸是儿科非常常见的一种疾病,以皮肤、黏膜的黄染为主要表现,目前对于该疾病的诊断仍以血清胆红素水平为主要依据。新生儿生理性黄疸一般在2周~1月内退去,而病理性黄疸以胆红素水平高、持续加重、持续时间长等为其特点。由于新生儿血脑屏障还未发育成熟,因此胆红素易通过该屏障造成胆红素脑病的发生[1]。近年来,胆红素脑病的发生率有呈增高的趋势,其原因是多方面的。国内对于本病仍是以患儿为主体进行预防和对症治疗,国外学者提出本病的预防应从多方面进行,并制定出了多个预防指导方案。本研究结合我科近几些年来对于胆红素脑病患儿的治疗经验,进一步探索新生儿胆红素脑病的相关危险因素及处理方法。
1 资料与方法
1.1一般资料
本次研究对象为我院新生儿科自2008年6月~2015年8月收治的76例新生儿胆红素脑病患儿,男患儿46例、女患儿30例,43例为剖宫产、33例为顺产。其中54例为足月儿、18例为早产儿、4例为过期产儿。患儿胎龄为(38.5±1.9)周,出生时的体重为(3.2±1.7)kg,入院时的年龄为(5.9±3.3)d,患儿入院时均有不同程度的黄疸症状,血清胆红素水平为(452.6± 163.8)μmol/L。
1.2方法
1.2.1研究方法对研究对象病历进行回顾性分析,以调查问卷的形式来了解患儿出生时的一些自身相关资料:如出生时的一般情况、围产期情况、入院时的伴发疾病、入院时的胆红素水平等,以及患儿自身以外的一些因素。
1.2.2入院处理患儿入院后迅速完善相关检查如血生化、血常规、血型、头颅MRI等,对于感染患儿加行血培养、分泌物培养等。并立即给予蓝光治疗、肝酶诱导剂治疗、停止母乳喂养等对症治疗。
1.2.3诊断标准新生儿胆红素脑病的诊断标准有以下几个:(1)血清胆红素水平:TSB>342 μmol/L和(或)上升速度>8.5μ mol/L、>35周的新生儿,对于早产低体重儿可以适当降低该标准。(2)临床表现:患儿出现肌张力减低、嗜睡、尖声哭、吸吮差、激惹、发热、惊厥等中枢神经受损表现。(3)影像学检查:急性期头颅MRI表现为基底神经节苍白球T1WI高信号,脑干听觉诱发电位可见各波潜伏期延长、听力丧失。
1.2.4统计学方法应用SPSS 16.0统计软件对数据进行处理,其中计量资料用标准差表示、计数资料用例数和率表示。
2 结果
2.1患儿自身因素
对问卷调查结果进行分析,本次研究将新生儿胆红素脑病危险因素分为围产期因素(主要包括胎膜早破、早产、宫内窘迫、头颅血肿、窒息等)、新生儿溶血(ABO溶血和Rh溶血)、感染因素(主要包括感染性肺炎、皮肤感染、脐炎、肠炎、脑膜炎等)、胆道闭锁、G-6-PD缺乏症、病因不明。具体情况见表1。

表1 新生儿胆红素脑病患儿自身相关危险因素分布情况
由表1可知,目前由患儿自身因素造成的新生儿胆红素性脑病前3位的危险因素包括感染因素、围产期因素和G-6-PD缺乏症,所占比率分别达到了48.68%、32.89%和10.53%。
2.2患儿自身以外的因素
造成新生儿胆红素性脑病的患儿外因素包括产妇产后住院时间不足3 d、在家自行用药、未按医生要求及时随访、生后即出院等,具体情况见表2。
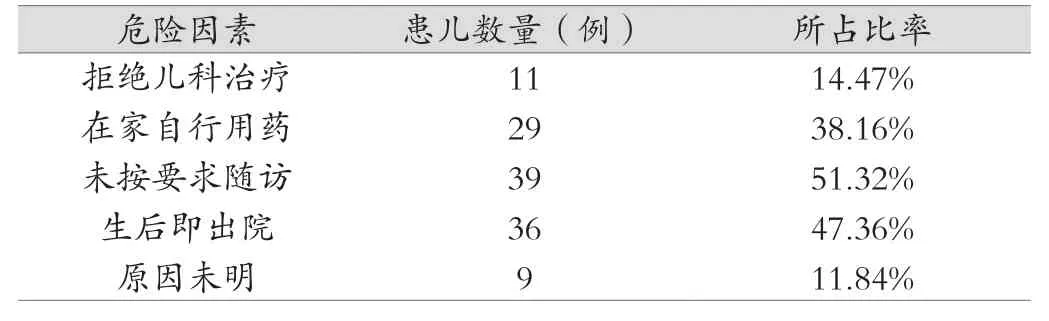
表2 新生儿胆红素脑病患儿儿外相关危险因素分布情况
由表2可知,目前患儿自身以外因素造成新生儿胆红素性脑病最主要的因素是产妇产后住院时间不足3 d、在家自行用药和未按医生要求进行及时随访。
3 讨论
新生儿胆红素脑病又称核黄症,主要是由于各种因素造成新生儿血清高胆红素水平,而大量游离胆红素很容因通过血脑屏障,造成新生儿中枢神经受损,是新生儿黄疸中最严重的一个并发症[2],及时找到并去除其诱发因素是治疗本病的关键。
3.1患儿自身因素
本研究结果显示,造成新生儿胆红素性脑病最主要的因素是感染,比例高达48.68%。由于新生儿机体免疫系统还不完善,很容易出现各种感染,而感染和发热又是导致新生儿胆红素水平升高的一个重要因素。因此,对于由感染引起的新生儿胆红素性脑病患儿入院后要及时给予抗感染治疗,同时要密切注意患儿可能发生的代谢性酸中毒,一旦发现要及时处理。已康复的患儿出院时,医护人员要对其家属进行一些护理指导,减少再次发生感染率;围产期因素也是引发新生儿胆红素性脑病的另一个重要因素,尤其是早产[3]。由于早产儿机体消化系统发育还未完全成熟,生后一段时间无法进食或进食量很少,不利于肝酶活性的提高,反而由于肠肝循环量增加而导致胆红素水平升高。对于这类患儿主要在于预防,造好围产期保健,尽量减少早产、窒息和产伤等情况的发生,同时要密切观察,及早发现,及时治疗;近年来,G-6-PD缺乏症引起的新生儿胆红素性脑病有增高的趋势,主要与人口流动加快、母乳喂养比例增加以及家属自行用药等有关[4]。对于这类患儿,入院后要及时终止母乳喂养并给予蓝光治疗,另外要加强患儿家属对于G-6-PD缺乏症的认识;还有部分患儿由于先天性胆道闭锁导致胆汁无法排泄,引起体内胆红素水平高,对于这类患儿,能采取手术治疗的,建议家属尽早手术治疗;新生儿溶血性黄疸近年来的发生率呈下降趋势,这主要与临床医生重视新生儿生后ABO溶血和Rh溶血的检查有关,并且一旦发现溶血阳性就立即给予黄疸的监测与治疗。
3.2患儿自身以外的因素
造成新生儿胆红素性脑病的外界因素是多方面的。第一,产房床位比较紧张,这导致产妇的住院时间普遍缩短,使得新生儿在医生监视下的时间缩短,因此,一部分早期黄疸患儿不能被及时发现;第二,部分患儿家属对本病缺乏认识或认识不够,未按照医生要求进行及时随访,而早期的黄疸又不能被家属发觉,使得患儿错过了早期治疗的机会;第三,对于患儿出现的一些常见症状,部分家属在家自行用药导致新生儿发生胆红素性脑病也是一个重要原因[5]。针对这种情况,一定要加强患儿家属的健康教育指导,避免这类情况再次发生;另外,本病与患儿家属经济水平、文化程度也有一定的关系。综上所述,临床上造成新生儿胆红素性脑病的危险因素是多方面的,加强围产期保健工作、做好患儿生后护理、及时发现并治疗新生儿黄疸是防止新生儿胆红素性脑病发生的关键。
参考文献
[1] 陈陆飞,吴坤海,刘琛,等. 高胆血症新生儿溶血症血清学检测结果及相关因素的分析[J]. 国际检验医学杂志,2014,35(23): 3173-3175.
[2] 黄金科. 新生儿黄疸早期干预的临床评价[J]. 中国医药科学,2014,4(22): 190-192.
[3] 陈镜聪,曾裕镜,黄柏锋,等. 新生儿胆红素脑病的MRI影像特征[J]. 海南医学,2014,25(23): 3479-3480.
[4] 张海涛. 新生儿高胆红素血症608例危险因素的临床分析[J].中国社区医师,2014(36): 114-115,117.
[5] 陈萧群,雷玲霞. 新生儿高胆红素血症病因及高危因素分析[J].陕西医学杂志,2014(1): 29-32.
Analysis and Treatment of Related Risk Factors of Neonatal Bilirubin Encephalopathy
ZHANG ChaoyanDepartment of Sixth Pediatrics,Second People's Hospital of Nanyang,Nanyang 473000,China
【Abstract】
Objective To explore the related risk factors and treatment methods of neonatal bilirubin encephalopathy. Methods In our new pediatric since June 2008 to August 2015 treated 76 cases of neonatal bilirubin encephalopathy patients medical records were retrospectively analyzed. Results Its own factors of neonatal bilirubin encephalopathy in children with risk factors for the three factors including infection,perinatal factors and G-6-PD deficiency,proportion reached 48.68%,32.89% and 48.68% respectively. The outside factors of the patients is the most important factors of neonatal bilirubin encephalopathy maternal postpartum hospitalization time less than 3 days,take medicines at home and not timely follow-up required by doctors,proportion of 47.36%,38.16% and 51.32% respectively. Conclusion Clinical risk factors of the neonatal bilirubin encephalopathy is various,strengthening perinatal health care work,completes the child postpartum nursing,timely detection and timely treatment of neonatal jaundice is the key to prevention of neonatal bilirubin encephalopathy.
【Key words】Newborn,Bilirubin encephalopathy,Risk factor
doi:10.3969/j.issn.1674-9316.2016.01.006
【中图分类号】R181
【文献标识码】A
【文章编号】1674-9316(2016)01-0009-02
作者单位:473000 河南省南阳市第二人民医院儿六科
