甲状腺乳头状癌患者中央区淋巴结转移的临床病理特征分析
2015-11-06汪丽平刘存山骆献阳
汪丽平,刘存山,骆献阳
(厦门大学附属第一医院耳鼻咽喉头颈外科,福建厦门361000)
甲状腺乳头状癌患者中央区淋巴结转移的临床病理特征分析
汪丽平,刘存山,骆献阳
(厦门大学附属第一医院耳鼻咽喉头颈外科,福建厦门361000)
目的探讨甲状腺乳头状癌(PTC)患者中央区淋巴结(CLN)转移的临床病理特征。方法回顾性分析86例行甲状腺全切除术或甲状腺腺叶切除术及预防性双侧CLN清扫术的PTC患者的临床病理资料。结果行甲状腺全切除术及预防性双侧CLN清扫术52例,行甲状腺腺叶切除术及预防性双侧CLN清扫术34例。86例患者中<45岁、男性,肿瘤直径≤0.5 cm、>0.5~<1.0 cm,侵及甲状腺被膜、突出腺体CLN转移阳性率与≥45岁、女性,肿瘤直径≥1.0 cm,未侵及甲状腺被膜、未突出腺体比较差异均有统计学意义(均P<0.05)。86例患者<45岁、男性、肿瘤直径≥1.0 cm与CLN转移均呈正相关(r=0.605、0.374、0.600,均P<0.05),双侧转移、多灶、侵及甲状腺被膜、突出腺体与CLN转移均无相关性(r=0.005、0.006、0.068、0.108,均P>0.05)。结论对PTC患者首次手术在切除原发灶的同时应行预防性CLN清扫术,<45岁、男性、肿瘤直径≥1.0 cm易出现CLN转移。
甲状腺乳头状癌;中央区淋巴结转移;甲状腺手术;中央区淋巴结清扫术;临床病理特征
甲状腺癌约占全身恶性肿瘤的1%,约占头颈部恶性肿瘤的1/3,而甲状腺乳头状癌(PTC)是一种分化较好的甲状腺癌,约占所有甲状腺癌的85%~90%[1-2]。有文献[3]报道,PTC 10年生存率超过90%,并以恶性程度低、预后好为其特点,但其淋巴结转移率高,且颈中央区淋巴结(CLN)转移与术后局部癌灶复发及远处淋巴结转移息息相关。由于淋巴结转移,对患者生存质量影响较大,如首次治疗处理不当,最终影响患者的生存率[4]。Anand等[5]认为,Ⅵ区淋巴结为PTC的第一站或前哨淋巴结。因此,对于PTC患者行预防性CLN清扫术是可取的手术方式。然而,CLN清扫术可能导致低钙和喉返神经损伤,特别是行双侧CLN清扫术。因此,严格掌握CLN清扫术的适应证显得尤为重要。本文回顾性分析86例行甲状腺全切除术或甲状腺腺叶切除术及预防性双侧CLN清扫术的PTC患者的临床病理资料,了解CLN转移的特性和概率,为临床合理治疗PTC提供依据。
1 对象与方法
1.1 研究对象
选择2013年9月至2015年4月厦门大学附属第一医院耳鼻咽喉头颈外科收治的PTC患者86例,均符合PCT的诊断标准[6],均为c N0的患者。其中男11例,女75例,年龄16~76(43.9±9.7)岁。临床表现为24例(27.9%)偶然发现颈前区肿物,18例(20.9%)颈部不适感、吞咽不适感或憋气感,46例(53.4%)体检时发现。颈部彩色多普勒超声示69例(80.1%)结节内见微小钙化或者高回声光点,72例(83.7%)表现为低回声实性结节,61例(71.7%)肿瘤形态不规则,边界不清。
1.2 手术方法
86例患者行甲状腺全切除术或甲状腺腺叶切除术及预防性双侧CLN清扫术。术中先行患侧甲状腺腺叶切除术,当冰冻切片提示甲状腺微小乳头状癌时,行单侧甲状腺腺叶+峡部切除术+预防性双侧CLN清扫术;当冰冻切片提示甲状腺乳头状癌且肿瘤直径≥1.0 cm时,行双侧甲状腺腺叶+峡部切除术+预防性双侧CLN清扫术;当冰冻切片提示双侧甲状腺乳头状癌时,行双侧甲状腺腺叶+峡部切除术+预防性双侧CLN清扫术。保留胸腺、甲状旁腺和喉返神经,如果甲状旁腺无法保留,可移植到同侧胸锁乳突肌。手术结束,标本送病理检查。
1.3 统计学方法
采用SPSS19.0统计软件进行数据处理。计数资料比较采用卡方检验检,两变量相关性采用Pearson分析,以P<0.05为差异有统计学意义。
2 结果
行甲状腺全切除术及预防性双侧CLN清扫术52例,行甲状腺腺叶切除术及预防性双侧CLN清扫术34例。86例患者中<45岁、男性,肿瘤直径≤0.5 cm、>0.5~<1.0 cm,侵及甲状腺被膜、突出腺体CLN转移阳性率与≥45岁、女性,肿瘤直径≥1.0 cm,未侵及甲状腺被膜、未突出腺体比较差异均有统计学意义(均P<0.05),单侧转移、单灶CLN转移阳性率与双侧转移、多灶比较差异均无统计学意义(均P>0.05)。见表1。86例患者<45岁、男性、肿瘤直径≥1.0 cm与CLN转移均呈正相关(均P<0.05),双侧转移、多灶、侵及甲状腺被膜、突出腺体与CLN转移均无相关性(均P>0.05)。见表2。
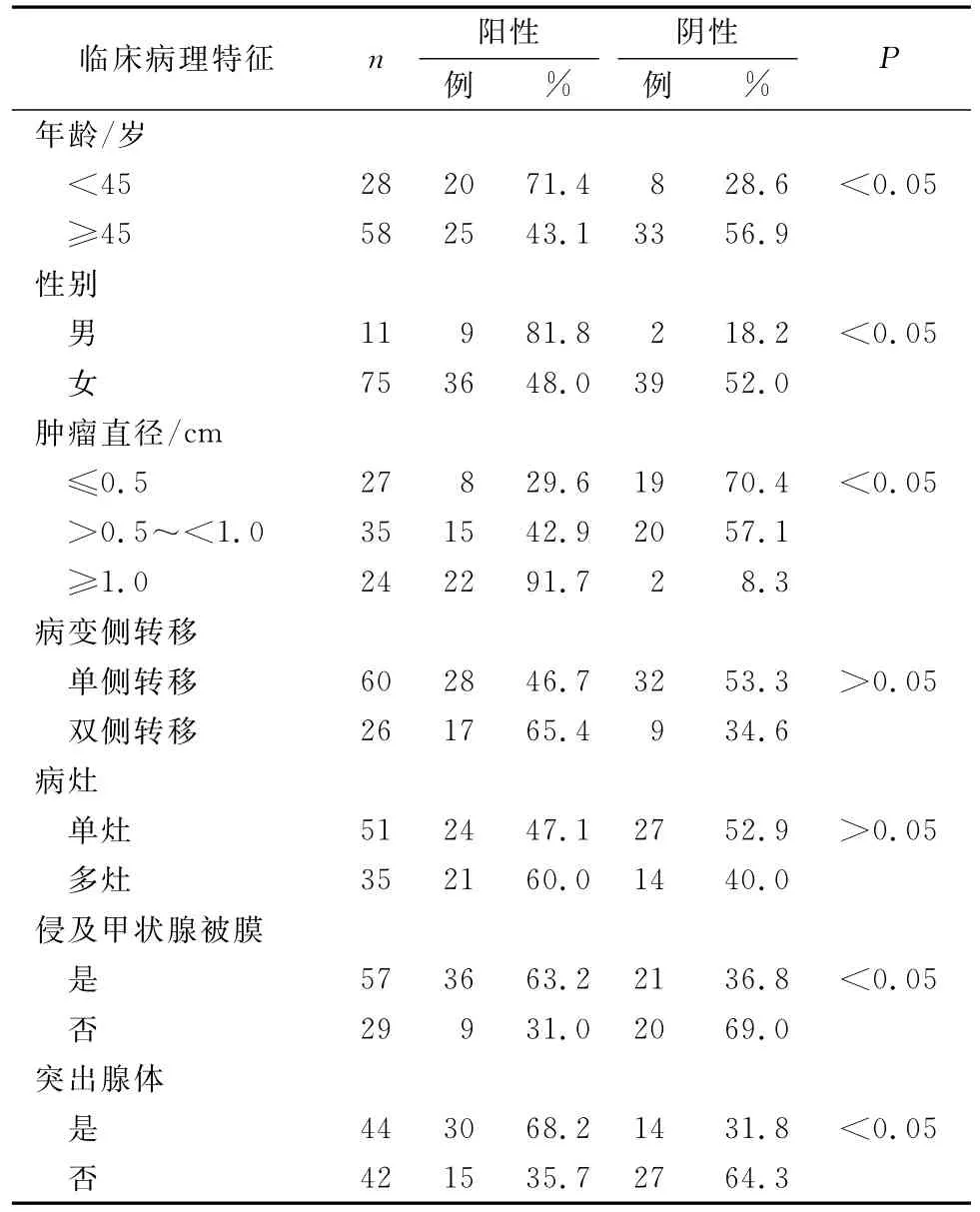
表1 86例患者CLN转移与临床病理特征的关系

表2 86例患者临床病理特征与CLN转移的相关性(r)
3 讨论
CLN通常临床分组为第六组(Ⅵ区)淋巴结,上界为舌骨,下界为胸骨切迹,双侧界为颈总动脉中轴线,包括气管前、气管旁和喉前的淋巴结。喉前淋巴结:上界为舌骨,下界为环状软骨,两侧界为颈总动脉中轴线;气管旁淋巴结:上界为环状软骨,外侧界为颈总动脉中轴线,内侧界为气管侧缘;气管前淋巴结:上界为环状软骨,下界为胸骨切迹,两侧界为气管侧缘。CLN作为甲状腺引流的第一站,易于发生转移。有研究[7]认为,甲状腺癌淋巴结转移顺序为:原发灶CLN、颈侧区淋巴结、远处转移;区域淋巴结转移率分别为:Ⅵ区(78.8%)、Ⅳ区(72.9%)、Ⅲ区(60.2%)、Ⅱ区(43.8%)和ⅤB区(16.9%)。目前,对c N0的PTC患者是否行预防性CLN清扫术无统一治疗标准。许多学者[8]建议在手术同时行预防性CLN清扫术,甚至有的学者[9]认为行CLN清扫术与原发灶的切除同样重要。然而,行CLN清扫术容易导致喉返及喉上神经损伤、甲状旁腺损伤、出血等。有文献[10]报道,行CLN清扫术的患者中有约3%~6%的患者发生暂时性喉返神经麻痹,3%~4%的患者发生永久性低钙,而一旦需要二次手术,行CLN清扫术会增加喉返神经麻痹、甲状旁腺受损等严重并发症的风险。
各国指南在c N0患者是否应该行CLN清扫术这一问题上分歧亦较大,但总体来看,选择的标准主要依据PTC的风险分层和临床分期。因此,专科医师应在正确进行临床分期的同时对每一位患者进行风险评级[11]。另外,为了避免不必要的CLN清扫,仔细的术前评估是非常有必要的。然而,较小的CLN很难通过超声分辨。有研究[12]显示,通过超声辨别CLN转移只有40%~60%的灵敏度。因此,了解PTC患者CLN转移的规律,以此决定是否行预防性CLN清扫术显得极其重要。本研究结果显示,86例患者中<45岁、男性,肿瘤直径≤0.5 cm、>0.5~<1.0 cm,侵及甲状腺被膜、突出腺体CLN转移阳性率与≥45岁、女性,肿瘤直径≥1.0 cm,未侵及甲状腺被膜、未突出腺体比较差异均有统计学意义(均P<0.05)。86例患者<45岁、男性、肿瘤直径≥1.0 cm与CLN转移均呈正相关(均P<0.05),表明c N0患者的年龄、性别、肿瘤直径、侵及甲状腺被膜及突出腺体的不同,预示着不一样的淋巴结转移、临床分期及手术范围,其中<45岁、男性、肿瘤直径≥1.0 cm的PTC患者更易出现CLN转移,其与俞甲子等[13-17]报道的结果相一致。
[1] Lundgren C I,Hall P,Dickman P W,et al.Clinically significant prognostic factors for differentiated thyroid carcinoma:a population-based,nested case-control study[J].Cancer,2006,106(3):524-531.
[2] Lin H W,Bhattacharyya N.Clinical behavior of follicular variant of papillary thyroid carcinoma:presentation and survival[J].Laryngoscope,2010,120(S 4):S163.
[3] Rajeev P,Ahmed S,Ezzat T M,et al.The number of positive lymph nodes in the central compartment has prognostic impact in papillary thyroid cancer[J].Langenbecks Arch Surg,2013,398(3):377-382.
[4] White M L,Doherty G M.LevelⅥlymph node dissection for papillary thyroid cancer[J].Minerva Chir,2007,62(5):383-393.
[5] Anand S M,Gologan O,Rochon L,et al.The role of sentinel lymph node biopsy in differentiated thyroid carcinoma[J].Arch Otolaryngol Head Neck Surg,2009,135(12):1199-1204.
[6] 吴鸿伟,刘荫华.2012年NCCN分化型甲状腺癌诊治指南解读[J].中华外科杂志,2012,50(8):675-677.
[7] 孙团起,吴毅.领式切口保留颈丛择区性颈部淋巴结清扫术治疗分化型甲状腺癌112例分析[J].中国实用外科杂志,2011,31(5):411-413.
[8] Lee J,Song Y,Soh E Y.Central lymph node metastasis is an important prognostic factor in patients with papillary thyroid microcarcinoma[J].J Korean Med Sci,2014,29(1):48-52.
[9] Takami H,Ito Y,Okamoto T,et al.Therapeutic strategy for differentiated thyroid carcinoma in Japan based on a newly established guideline managed by Japanese Society of Thyroid Surgeons and Japanese Association of Endocrine Surgeons[J].World J Surg,2011,35(1):111-121.
[10] 鄢丹桂,张彬,王军轶,等.甲状腺乳头状癌cN0患者中央区淋巴结转[J].中华耳鼻咽喉头颈外科杂志,2012,45(11):891-894.
[11] 孙荣昊,李超,樊晋川,等.中央区淋巴清扫术对初治分化型甲状腺癌临床价值的Meta分析[J].中华耳鼻咽喉头颈外科杂志,2014,49(2):157-164.
[12] Choi Y J,Yun J S,Kook S H,et al.Clinical and imaging assessment of cervical lymph node metastasis in papillary thyroid carcinom as[J].World J Surg,2010,34(7):1494-1499.
[13] 俞甲子,王雅平,贝一冰,等.c N0甲状腺乳头状癌中央区淋巴结转移的危险因素分析[J].中华普通外科杂志,2014,29(3):195-198.
[14] 郭卫平,李玺,邱万寿,等.预防性中央区淋巴结清扫在c N0乳头状甲状腺癌的临床价值[J].中华全科医学,2010,8(10):1215-1216.
[15] 苏清华,周波,赵军,等.甲状腺乳头状癌预防性中央区淋巴结清扫可行性分析[J].临床外科杂志,2012,20(7):469-470.
[16] 陈锐,魏涛,张明,等.甲状腺乳头状癌c N0患者颈侧区淋巴结转移规律的探讨[J].中华耳鼻咽喉头颈外科杂志,2012,47(8):662-667.
[17] 王文栋,王可敬,赏金标,等.c N0甲状腺乳头状癌中央区淋巴结转移的相关因素分析[J].中华普通外科杂志,2012,27(8):289-291.
(责任编辑:胡炜华)
R736.1;R653
A
1009-8194(2015)11-0069-02
10.13764/j.cnki.lcsy.2015.11.028
2015-08-26
