压力调节容量控制与容量控制模式在新生儿呼吸窘迫综合征中的临床应用比较
2015-06-06周海燕胡金绘
周海燕 胡金绘 武 荣▲
1.杭州市第三人民医院儿科,浙江杭州 310009;2.扬州大学医学院附属淮安市妇幼保健院新生儿医学中心,江苏淮安 223002
呼吸机相关性肺损伤是指机械通气本身诱发的肺损伤,在应用机械通气的新生儿中有较高的发病率,是增加新生儿病死率和住院时间的重要原因。压力调节容量控制 (pressure regulated volume control,PRVC)通气是近年来新的复合通气模式,其能保证小潮气量的精确通气,使被普遍认为易造成通气过度和气压伤的容量控制(volume control,VC)通气成为可能。有研究表明在新生儿呼吸衰竭的治疗中,同定压模式(pressure control ventilation,PCV)相比较,PRVC具有较低的气道峰压 (peak inspiratory pressure,PIP)及平均气道压[1-4]。本研究对比PRVC模式和VCV模式在32例应用呼吸机支持的新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS) 患儿中的应用,为临床提供参考。
1 资料与方法
1.1 一般资料
选择2014年5月~2015年3月扬州大学医学院附属淮安市妇幼保健院新生儿医学中心住院32例新生儿呼吸窘迫综合征患儿为研究对象,研究经扬州大学医学院附属淮安市妇幼保健院医学伦理委员会审核通过,将所采用的治疗方法告知家长并签署知情同意书。入选标准:①符合NRDS诊断且需机械通气[5];②均在生后4 h内入院。排除标准:先天性心脏病、先天性代谢紊乱或其他严重的先天畸形。共入选新生儿32例,其中男 21 例,女 11 例;胎龄(35.89±3.21)周;出生体重(2.38±0.66)kg;早产 23 例,足月儿 9 例;主要并发症为重症肺炎3例,颅内出血2例,气漏2例,慢性肺疾病2例;胸部X线RDS分级:Ⅱ级8例,Ⅲ级24例。
1.2 分组
将入选的32例RDS患儿随机分为两组:PRVC组(17例),VC组(15例)。两组新生儿出生体重、胎龄及性别相比较,差异均无统计学意义(P>0.05),具有可比性。所有32例患儿均痊愈出院。见表1。
1.3 一般治疗
保暖、保持环境安静、维持内环境稳定、治疗原发疾病、抗菌素预防和或治疗感染;所有病例均未应用肺表面活性物质(家长签字确认拒绝)。
1.4 呼吸机模式选择及相关参数设置
使用MAQUE Servo-I呼吸机,根据呼吸机模式选择不同分为PRVC组(PRVC模式通气)和VC组(VC模式通气48 h后改PRVC模式通气)。相关参数设置范围:潮气量:5~8 mL/kg,呼气末压力(positive endexpiratory pressure,PEEP):5 ~8 cmH2O (1 cmH2O=0.098 kPa),吸气时间:0.35~0.45 s,呼吸机吸气触发压力敏感值:-1~-2 cmH2O,呼吸频率(respiratory rate,RR):30~60 次/min,吸入氧浓度为(fraction of inspired oxygen,FiO2):21%~100%。参数调节原则:遵循新生儿呼吸生理学基本原则,根据疾病严重程度、潮气量、动态顺应性、每分钟通气量、动脉血气等变化调整参数,用以维持脉搏氧饱和度在90%~95%、呼气末二氧化碳分压范围为 30~55 mmHg(1 mmHg=0.133 kPa)和正常的血气值。

表1 两组患儿一般临床资料比较(x±s)
1.5 观察指标
观察PRVC组和VC组机械通气时间、吸氧时间、住院时间;比较通气过程中两组的pH值<7.35、pH 值>7.45 症、高碳酸血症(PCO2>60 mmHg)及低碳酸血症(PCO2<35 mmHg)的发生率,PIP 和血气分析的变化;观察机械通气前、通气6、24、48 h的呼吸频率(respiratory rate,RR)、心率(heart rate,HR)及平均动脉压血压 (mean arterial blood pressure,MABP), 通气1、6、24、48 h 的氧合指数(oxygenation index,OI)的变化,OI计算方法为 (MAP×FiO2×100)/PaO2。
1.6 统计学方法
采用SPSS 13.0统计学软件进行数据分析,计量资料数据用均数±标准差(x±s)表示,两组间比较采用t检验;不同时间点相关数值的比较分析采用重复测量数据的方差分析;计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿机械通气前后各时间点的HR比较
两组HR呈下降趋势,在通气48 h时基本接近正常范围(120~140次/min),两组间通气时的各时间点HR相比较,差异均无统计学意义(P>0.05);PRCV组内各个时间点之间HR比较,差异有统计学意义(F=4.381,P < 0.05);VC 组内各个时间点之间比较,差异无统计学意义(F=1.494,P>0.05)。见表2。
2.2 两组患儿机械通气前后各时间点的RR比较
PRVC和VC组的RR呈下降趋势,在机械通气48 h时基本接近正常范围(35~60次/min),两组间RR在同一时间点相比较,差异均无统计学意义(P>0.05)。PRCV组内各个时间点RR比较,差异有高度统计学意义(F=10.390,P < 0.01);VC 组内 RR 在各个时间点的比较,差异有高度统计学意义(F=5.727,P<0.01)。见表3。
2.3 两组患儿机械通气后各时间点的MABP比较
PRVC和 VC组的MABP变化均在正常范围。两组间同一通气时间点MABP比较,差异均无统计学意义(P>0.05)。PRVC组各时间点比较,差异无统计学意义(F=0.146,P > 0.05));VC 组内各个时间点比较,差异无统计学意义(F=0.026,P > 0.05)。 见表 4。
2.4 两组患儿机械通气后各时间点的PIP比较
两组PIP变化整体呈下降趋势。PRVC组PIP在机械通气1、6、24 h时间点均低于VC组,差异有统计学意义(P<0.05);48 h时间点两组PIP比较,差异无统计学意义 (P>0.05);PRVC组各时间点之间相比较, 差异有高度统计学意义 (F=5.723,P<0.01);VC组内各个时间点之间相比较,差异有高度统计学意义(F=69.610,P < 0.01)。 见表 5。
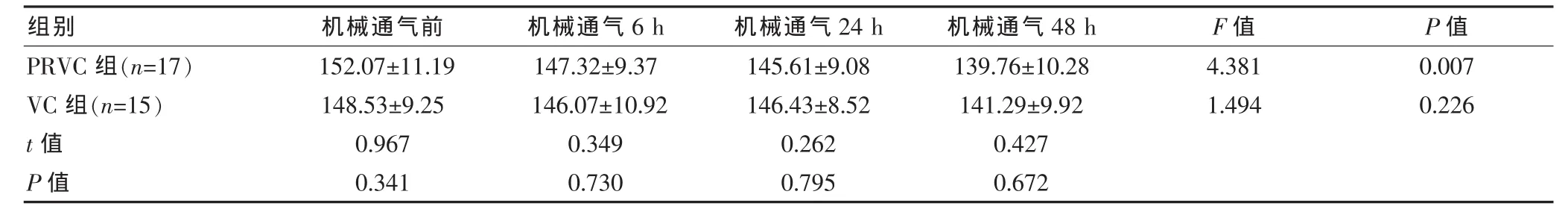
表2 两组机械通气前后各时间点的HR比较(次/min,x±s)

表3 两组患儿机械通气前后各时间点的RR比较(次/min,x±s)

表4 两组患儿机械通气前后各时间点的MABP比较(mmHg,x±s)

表5 两组患儿机械通气后各时间点PIP比较(cmH2O,x±s)
2.5 两组患儿机械通气后各时间点OI比较
两组OI指数变化整体呈下降趋势,PRVC组OI指数在各个时间点均低于VC组,其中,机械通气1 h与VC组比较,差异无统计学意义(P>0.05),机械通气 6、24、48 h时差异均有统计学意义 (P <0.05);PRVC和VC组组内各个时间点之间OI比较,差异均有高度统计学意义(F=5.708、13.140,均 P < 0.01)。 见表6。
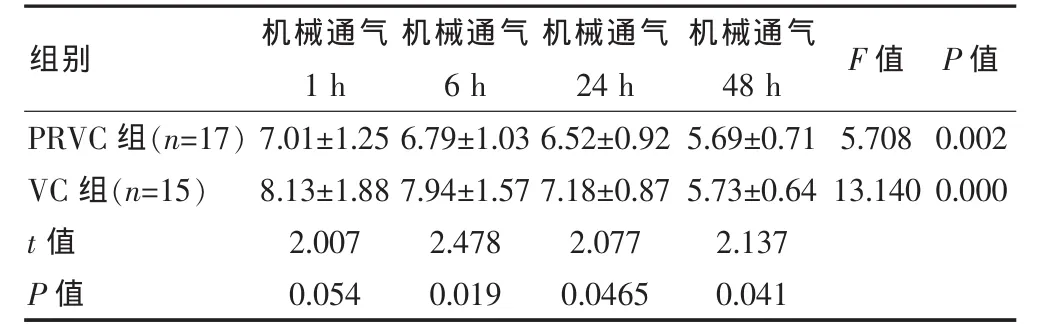
表6 两组患儿机械通气后各时间点OI比较(x±s)
2.6 两组患儿机械通气时pH值比较
机械通气48 h内共测得126个pH值,其中PRVC组71个pH值,VC组55个pH值;两组机械通气时pH值<7.35发生率与pH值>7.45发生率相比较,差异均无统计学意义(P>0.05)。见表7。

表7 两组患儿机械通气过程中测得的pH值[n(%)]
2.7 两组患儿机械通气过程中PCO2比较
机械通气48 h内共测得126个PCO2值,其中PRVC组71个PCO2值,VC组55个PCO2值;两组机械通气时 PCO2<35 mmHg发生率与 PCO2>60 mmHg发生率比较,差异均无统计学意义(P>0.05)。见表8。
3 讨论
NRDS是新生儿常见的严重肺部疾病,多见于早产儿,其机制是由于缺乏由Ⅱ型肺泡细胞产生的表面活性物质所导致的肺泡表明张力增大,发生进行性肺不张,患儿氧供不足,通气障碍,致使二氧化碳的蓄积,从而造成低氧血症,临床上出现气促、呼吸困难、紫绀等,甚至呼吸衰竭死亡[5]。外源性肺表面活性物质在一定程度上能改善肺泡的表面张力,但在短期时间内难以纠正患者的通气及换气功能障碍,所以必要的呼吸支持能改善患者的通气换气功能。传统的机械通气如VC模式等,为避免发生高碳酸血症,往往应用较高的吸气峰压或较大的潮气量,以维持新生儿呼吸窘迫综合征患儿的肺泡扩张和正常范围的血气值,易导致呼吸机相关性肺损伤(VALI)的发生,并造成撤机时间延长[6-7]。PRVC是一种新的复合通气模式,其设置特点是在预设的潮气量基础上,通过自动调节吸气时供气流速,维持通气压力和容量的相对恒定,以尽可能低的气道压力维持肺膨胀,在治疗新生儿肺顺应性低和呼吸道阻力高的疾病如新生儿呼吸窘迫综合征时,可降低呼吸机相关性肺损伤的风险[8-10]。
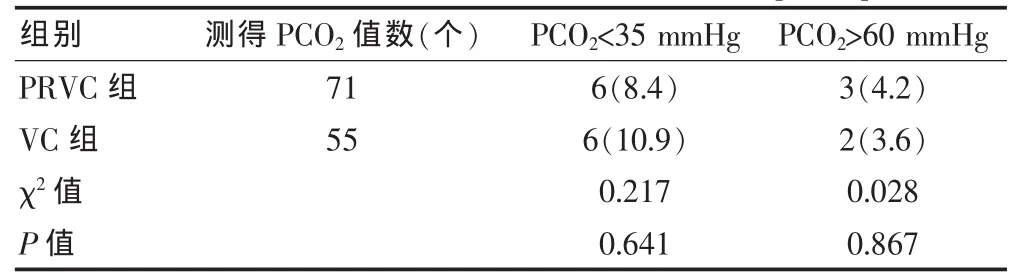
表8 两组患儿机械通气过程中PCO2比较[n(%)]
由于考虑到VC模式的缺点,本研究采用VC模式通气48 h后改为PRVC模式继续通气。本研究发现,PRVC模式治疗患RDS的新生儿时,RR、HR和OI呈逐渐下降趋势,并且在48 h内接近正常范围,所有患儿均痊愈出院,结果提示PRVC模式治疗NRDS有效,与相关文献报道一致[11-15]。本研究发现两组OI在机械通气6 h起PRVC组高于VC组,差异均有统计学意义,提示PRVC模式治疗效果优于VC组。
研究发现,高吸气峰压通气时早期(6 h)可导致Ⅱ型上皮细胞内肺表面活性物质的减少[16],而其他相关研究也表明相应炎症因子如α肿瘤坏死因子、白细胞介素-1、金属蛋白酶-2等可在机械通气早期介导或参与体内炎性反应,导致肺损伤[17-19]。本研究发现PRVC模式下PIP低于VC模式,差异有统计学意义(P < 0.05),两种模式间 PaO2、PaCO2、pH 和 MABP 比较,差异均无统计学意义(P>0.05),提示在新生儿呼吸窘迫综合征的治疗中,与VC模式比较,PRVC模式可明显降低PIP,因而有可能降低肺气压伤的发生。
综上所述,PRVC模式结合了PC和VC的优点,与VC模式相比,在保证容量的前提下,可将所需要的压力调节在最低水平,有可能减轻VILI及脑损伤,在治疗新生儿呼吸窘迫综合征时,PRVC可作为一种较理想的肺保护性通气模式,但是,由于本研究病例少,且病情大多属于轻中度,故还需要多中心的进一步研究。
[1]曾思良.压力调节容量通气(PRVC)治疗新生儿呼吸衰竭的疗效分析[J].中国现代药物应用,2013,7(14):52-53.
[2]龙苹,廖燕玲,易容松,等.压力调节容量控制通气治疗婴幼儿呼吸衰竭的疗效分析[J].柳州医学,2011,24(1):14-16.
[3]胡金绘,王军,武荣.压力调节容量控制通气与同步间歇指令通气在治疗新生儿呼吸窘迫综合征中的比较[J].中国医药导报,2014,11(19):39-43.
[4]D'angio CT,Chess PR,Kovacs SJ,et al.Pressure-regulated volume control ventilation vs synchronized intermittent mandatory entilation or very low-birth-weight infants:a randomized controlled trial[J].Arch Pediatr Adolesc Med,2005,159(9):868-875.
[5]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4版.北京:人民卫生出版社,2011:395-398.
[6]Slutsky AS.Lunginjurycaused bymechanical ventilation[J].Chest,1999,116(Suppl 1):9s-15s.
[7]Nicolas de Prost,Jean-Damien R,Georges S,et al.Ventilator-induced lunginjury:historical perspectivesand clinical implications[J].Annals of Intensive Care,2011,1(1):1-15.
[8]郝小清,武荣.新生儿呼吸窘迫综合征防治进展[J].中华全科医师杂志,2012,11(8):590-593.
[9]周晓光.病人触发通气在新生儿临床的应用[J].实用儿科临床杂志,2010,25(2):86-89.
[10]刘家朋,覃红梅,庞武成.不同吸气流速模式对辅助/控制通气患者呼吸力学的影响[J].中华危重症医学杂志:电子版,2011,4(2):82-85.
[11]胡金绘,武荣.压力调节容量控制通气模式治疗新生儿呼吸窘迫综合征的临床观察[J].中国当代医药,2013,20(34):56-57.
[12]温旭新,蔡光华,冯戈平.压力调节容量控制通气治疗新生儿呼吸衰竭的临床研究[J].中国实用医药,2012,7(13):102-103.
[13]曾春野.汪伟.PRVC模式在新生儿呼吸窘迫综合征中的应用[J].中华全科医学,2012,10(5):735-784
[14]杨雪红,宋少俊.压力调节容量控制通气在呼吸窘迫综合征治疗中的临床应用[J].陕西医学杂志,2014,43(5):542-543.
[15]黄蕴,赵映敏,俞玲玲,等.压力调节容量控制通气治疗早产儿肺透明膜病临床观察[J].中国现代医生2011,49(4):28.
[16]花少栋,杜江,刘秀香,等.新生兔机械通气肺损伤超微结构的改变[J].中国新生儿科杂志,2007,22(1):20-22.
[17]武前枝,倪琛琛,张志红.机械通气对小鼠肺损伤的初步研究[J].安徽医科大学学报,2012,47(7):805-808.
[18]刘颖,刘志.基质金属蛋白酶与急性肺损伤/急性呼吸窘迫综合征[J].国际呼吸杂志,2006,26(5),369-372.
[19]吴江尧.序贯机械通气治疗小儿呼吸衰竭临床观察[J].中外医学研究,2014,12(21):45-46.
