集合不足型间歇性外斜视的手术方式分析
2015-04-20彭小维杨洋于春红
彭小维,杨洋,于春红
(南昌大学第二附属医院 儿童眼科,江西 南昌330006)
间歇性外斜视是外斜视中发病率较高的一种类型,因其双眼融合功能不稳定,患者斜视角经常发生变化,最终由于双眼单视功能的破坏而迅速发展为恒定性斜视,因此强调早期手术治疗。集合不足型是间歇性外斜视中手术设计难,手术量不易掌握,术后易发生过矫或欠矫的外斜视,其手术设计方式是大家比较关注的热点和难点。本文通过总结分析南昌大学第二附属医院2009年3月-2012年9月手术治疗的集合不足型间歇性外斜视患者的临床资料,探讨集合不足型间歇性外斜视的手术治疗方式。
1 资料与方法
1.1 一般资料
收集2009年3月-2012年9月在南昌大学第二附属医院住院治疗的集合不足型间歇性外斜视患者256例,其中男138例,女118例,年龄1.5~17岁。除已行二次或多次手术,伴发弱视,外斜A征,外斜V征,伴发垂直斜视,眼球运动异常。
1.2 检查
视力;屈光状态;斜视度:术前和术后用三棱镜+交替遮盖法测得视近(33 cm)和视远(6m)的斜视度;眼球运动检查;双眼视功能检查:采用颜少明《立体视觉检查图》检查近立体视觉,用同视机检查远立体视觉。
1.3 疗效标准
随访6~12月,以最后一次复查结果为准。≤±5△者为治愈,±6△~±10△者为有效,>±10△者为无效。
1.4 统计学方法
所有数据用SPSS13.0统计学软件进行处理,统计所有入选病例的斜视度、手术方法、术前和术后斜视度的变化,以及双眼视功能,为了统计方便,双眼视功能均用“有”或“无”记录。数据处理采用u检验和χ2检验,检验水准α=0.05。
2 结果
2.1 手术方式
斜视度≤25△的56例患者行单眼内直肌缩短术,远期有效率为85.71%;斜视度30~55△的138例患者行单眼外直肌后徙联合内直肌缩短术,远期有效率为90.58%;斜视度≥60△的62例患者行双眼外直肌后徙联合单眼内直肌缩短术,远期有效率为88.71%。
2.2 术前和术后的平均斜视度及视近和视远斜视度差值
经u检验:≤25△的患者术前视近和术后视近斜视度的比较P<0.05(u=17.33),术前视远和术后视远斜视度的比较P<0.05(u=6.36),术前与术后视近和视远斜视度差值的比较P<0.05(u=13.26);30~55△的患者术前视近和术后视近斜视度的比较,P<0.05(u=428.34),术前视远和术后视远斜视度的比较P<0.05(u=68.15),术前与术后视近和视远斜视度差值的比较P<0.05(u=24.89);≥60△的患者术前视近和术后视近斜视度的比较P<0.05(u=182.33),术前视远和术后视远斜视度的比较P<0.05(u=143.36),术前与术后视近和视远斜视度差值的比较P<0.05(u=14.11)。
2.3 术前和术后双眼视功能
经χ2检验:≤25△组、30~55△组和≥60△组,术后与术前双眼视功能比较均有统计学意义,P<0.05,χ2分别为4.46、28.80、8.37。
表1 术前和术后平均斜视度及视近(33 cm)和视远(6m)斜视度差值的比较 [(△),±s]

表1 术前和术后平均斜视度及视近(33 cm)和视远(6m)斜视度差值的比较 [(△),±s]
术前 术后视近 视远 视近 视远 远和近的差≤25△ 21.07±3.66 6.34±3.75 14.73±3.22 5.69±4.50 2.00±1.10 6.64±3.25远和近的差30~55△ 49.31±4.52 32.75±4.91 16.56±2.75 6.42±4.11 2.15±0.91 9.59±1.69≥60△ 81.45±3.78 63.79±3.80 17.82±3.46 8.58±2.19 1.94±1.66 8.58±3.88
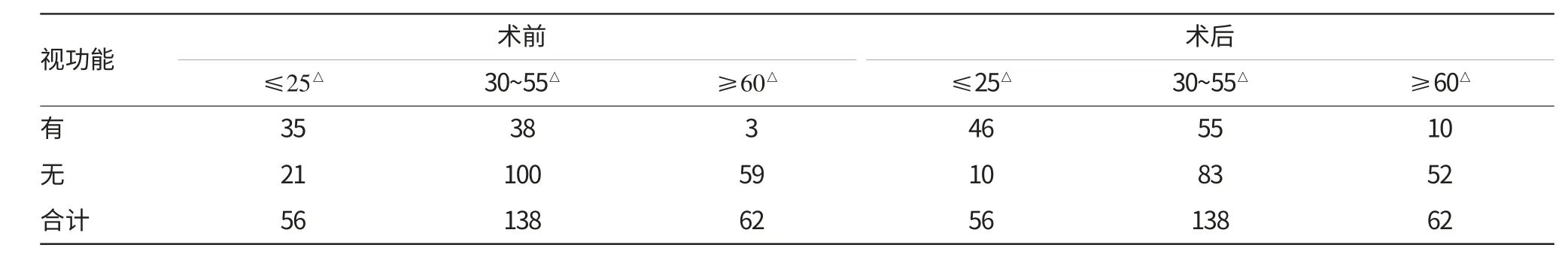
表2 术前和术后双眼视功能情况 例
3 讨论
集合不足型间歇性外斜视人群发病率约1%[1],占斜视的6.4%[2],占间歇性外斜视的19.5%[1]。其特点是看近斜视角大于看远斜视角,差值≥15°,AC/A值低,眼位控制好,但外斜视发展快,双眼单视功能丢失也快。由于看近和看远斜视角相差大,手术设计难,手术效果不很理想。手术方式一般包括单眼外直肌后徙或内直肌缩短术,单眼内直肌缩短联合外直肌后徙术,双眼内直肌缩短或双眼外直肌后徙术等。关于手术方式的选择,不同的学者有各自不同的观点,石荣先[3]、ABROMS[4]、孟祥成[5]等主张外直肌后徙术应该是首选术式,但一些研究表明以减弱外直肌为主的手术方式,往往导致欠矫,术后残余性外斜视发生率较高[6-7];麦光焕[8]认为,集合不足型间歇性外斜视,应施双内直肌缩短术,但这种手术方式主要解决看近斜视角,其远期效果不理想[9]。
笔者根据斜视角度数的不同,选择不同的手术方式,斜视度≤25△的56例患者行单眼内直肌缩短术,以加强内直肌力量为主,在解决看近斜视度的同时兼顾看远斜视度,远期有效率为85.71%,和朱德海[10]的远期效果接近;斜视度30~55△的138例患者行单眼外直肌后徙联合内直肌缩短术,既可解决看近内直肌功能不足性斜视,又可以改变从生理开散眼位发展到外斜状态的解剖因素恢复融合能力,达到矫正眼位的目的,远期有效率为90.58%,和郭强强等[11]的结果相近;斜视度≥60△的62例患者行双眼外直肌后徙联合单眼内直肌缩短术,远期有效率为88.71%。被观察的所有患者术前与术后视近和视远斜视度差值的比较存在统计学意义(P<0.05)。
间歇性外斜视的视皮质中枢立体视觉功能早期已经发育,因为术前有斜视无稳定的双眼正位视,立体视觉查不到,一旦双眼正位,双眼视差刺激可以使视皮质立体视觉功能再现[12]。资料显示,术前有部分患者可以有融合功能和立体视,且斜视角度越小,这种患者的比例就越高,随着斜视角度的增大,功能逐渐消失;术后双眼视功能的恢复与术前斜视角的大小、是否有融合功能、术后眼位情况和患者年龄密切相关,一般年龄小、术前斜视角小,且有融合功能,术后眼位正位的患者双眼视功能恢复较好。经χ2检验,笔者所观察的各组患者术后与术前双眼视功能比较均有统计学意义(P<0.05)。
总之,集合不足型间歇性外斜视应该在双眼转化为显斜之前,根据不同的斜视度数选择不同的手术方式。
[1]GOVINDAN M,MOHNEY BG,DIEHI NN,et a1.Incidence and types of childhood exotropia[J].Ophthalmology,2005,112(1):104-108.
[2]MOHNEY BG.Common forms of childhood strabismus in an incidence Cohart[J].Au J Ophthalmol,2007,144(3):465-467.
[3]石荣先.间歇性外斜视手术71例临床分析[J].中国实用眼科杂志,2002,20(12):932-934.
[4]ABROMS AD,MOHNEY BG,RUSH DP,et al.Timely surgery in intermittent and constant exotropia for superior sensory outcome[J].Am J Ophthalmol,2001,131(1):111-116.
[5]孟祥成.间歇性外斜视[J].实用眼科杂志,1988,6:458.
[6]LEE SY,HYUN KJ,THACKER NM.Augmented bilateral lateral rectus recessions in basic intermittent exotropia[J].J AAPOS,2007,11(3):266.
[7]AUDREY C,LINLEY S,QUAH BL.Surgical experiences with two muscle surgery for the treatment of intermittent exotropia[J].J AAPOS,2006,10(3):206.
[8]麦光焕.现代斜视治疗学[M].北京:人民军医出版社.1997:157.
[9]韩惠芳.共同性外斜视手术疗效分析[J].中国斜视与小儿眼科杂志,2001,9(1):27.
[10]朱德海,李璀胜.小角度集合不足型外斜视的手术治疗[J].中国实用眼科杂志,2011,29(10):1067-1069.
[11]郭强强,刘桂香,万鲁芹,等.不同手术方式治疗集合不足型间歇性外斜视疗效观察[J].中国斜视与小儿眼科杂志,2010,18(2):55-58.
[12]卢炜,王京辉.间歇性外斜视术后双眼视功能重建的临床研究[J].眼科,2000,9(5):287.
