甲状腺过氧化物酶抗体对妊娠期糖代谢影响的研究
2015-03-28宁丽峰王慧萍杨海珊
周 越 宁丽峰 王慧萍 辛 玲 侯 丽 李 鹏 杨海珊
1.国家卫生计生委科学技术研究所(北京,100081);2.北京市海淀区妇幼保健院检验科
妊娠期甲状腺功能减低(简称甲减)是一种内分泌疾病,对孕妇妊娠结局、新生儿出生质量、智力发育以及孕妇产后均会造成严重的影响。甲状腺过氧化物酶抗体(TPO Ab)是一种自身免疫性抗体,该抗体的产生与自身免疫性甲状腺疾病有高度的相关性,有利于对患者甲状腺功能进行评价。近年研究发现,妊娠期甲状腺功能紊乱中,有相当一部分可能与自身免疫性因素相关,该类患者产后甲状腺功能常难以恢复[1]。国外文献报道,妊娠期妇女TPO Ab阳性率为10%,且近50%的TPO Ab阳性孕妇可发展为产后甲状腺炎(PPT)[2],进一步说明TPO Ab与妊娠期以及产后妇女甲状腺功能紊乱有关。妊娠糖尿病(GDM)是一种妊娠期常见的内分泌疾病,由于胰岛素分泌绝对或相对不足而导致的血糖升高,是孕妇和围生儿在妊娠期和分娩时发生严重并发症的一种高危因素。目前研究结果显示GDM的发病机制尚不明确,某些遗传基因、慢性炎症反应、免疫失衡与其发生和发展密切相关。本研究通过分析妊娠期正常孕妇TPO Ab阳性表达情况和GDM的发生情况,探讨自身免疫性抗体TPO Ab对妊娠期妇女葡萄糖代谢水平的影响以及两者间的相互关系。
1 资料与方法
1.1 对象与分组
选取2014年7~12月在北京市海淀区妇幼保健院产科门诊建档并产检的孕妇729例,于孕早期(<12周)检测空腹血糖,孕中期(16-20周)检测促甲状腺素(TSH)、游离甲状腺素T4(FT4)、甲状腺过氧化物酶抗体(TPO Ab),孕中晚期(24~28周)进行口服葡萄糖耐量试验(OGTT),排除孕早期空腹血糖异常,孕中期临床甲减、亚临床甲减、低甲状腺素血症、甲状腺毒症等甲状腺功能异常者,最终625例纳入本研究,孕妇年龄32.0±3.5(21~44)岁。
1.2 研究方法
1.2.1 甲状腺指标测定 采血前晚禁食12h,试验当日晨起采静脉血,当日检测 TSH、FT4、TPO Ab。仪器采用贝克曼库尔特公司生产的DXI全自动化学发光分析仪。
1.2.2 血糖OGTT测定 参考2011年美国糖尿病协会(ADA)推出的糖尿病临床实践指南诊断标准,试验前3d正常进食,试验前晚禁食12h,试验当日晨起空腹采静脉血。然后口服75g葡萄糖,分别在其后1h、2h采静脉血检测血糖水平。
1.3 诊断标准
1.3.1 甲状腺指标参考范围 采用贝克曼库尔特公司提供的参考值标准,即妊娠中期TSH正常范围0.34~5.6mU/L,FT4正常范围7.5~21.1pmol/L,TPO Ab正常范围,0~9U/L。
1.3.2 妊娠期糖尿病诊断标准 采用国际妊娠合并糖尿病研究组织推出的GDM诊断标准。OGTT诊断界值为:空腹血糖5.1mmol/L,服糖后1h血糖10.0mmol/L,服糖后2h血糖8.5mmol/L,其中一项检测超过临界值即可诊断为GDM。
1.4 统计学分析
全部数据用Excel数据库处理后使用SPSS 19.0软件进行统计分析,计量资料以¯x±s表示,组间比较采用t检验;计数资料以百分率表示,组间比较采用χ2检验;采用Spearman相关分析判断各指标变量间的相关性。P<0.05为差异有统计学意义。
2 结果
2.1 分组情况
入选孕妇625例,TPO Ab阳性率18.1%。以TPO Ab检测结果分组,TPO Ab阳性组113例,年龄32.1±3.5岁;TPO Ab阴性组512例,年龄32.0±3.5岁,两组对象年龄无统计学差异(P>0.05)。
2.2 甲状腺功能指标
TPO Ab阳性组FT4水平(11.19±1.84pmol/L)与TPO Ab阴性组(11.48±1.68pmol/L)无统计学差异(P>0.05),TPO Ab阳性组TSH 水平(1.96±1.05mU/L)高 于 TPO Ab 阴 性 组 (1.61±0.86mU/L),差异有统计学意义(P<0.05)。
2.3 GDM 发 生 率
TPOAb阳性组 GDM 发生率为9.73%(11/113),低于 TPOAb阴性组的17.19%(88/512),差异有统计学意义(P<0.05)。
2.4 糖代谢水平与甲状腺功能指标的相关性分析
经Spearman相关分析可知,TPOAb阴性组中孕妇TPOAb值与餐后1h血糖、餐后2h血糖水平呈负相关(r=-0.102、-0.123,P 均<0.05);FT4水平与TSH 水平呈负相关(r=-0.226,P<0.05),见表1。
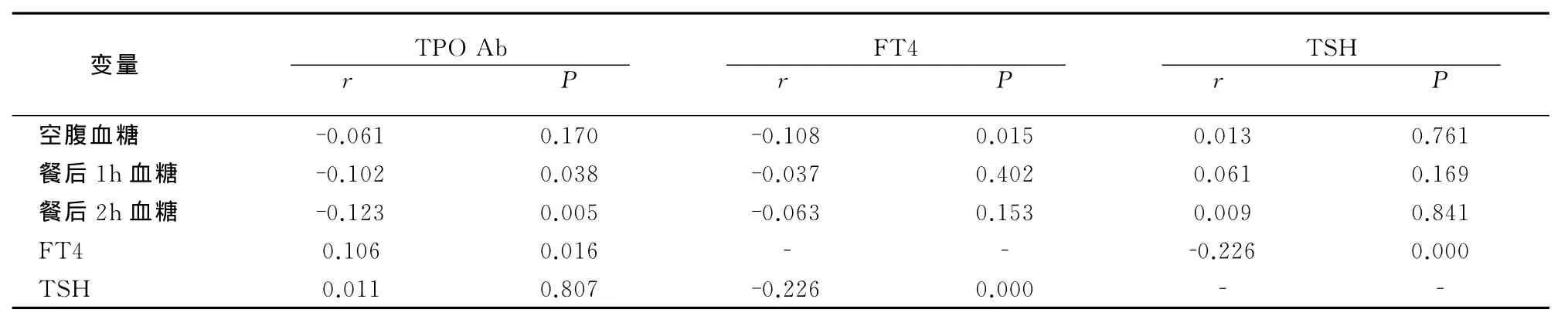
表1 TPOAb阴性组孕妇糖代谢水平与甲状腺指标的相关性分析
3 讨论
妊娠期甲状腺疾病和GDM是常见的产科代谢性疾病。妊娠合并甲减可增加流产、早产、胎盘早剥、先兆子痫的发生率[3-4],导致产妇产后甲状腺功能紊乱[5]。由于甲状腺激素在胎儿早期脑神经发育中的重要作用,妊娠甲减还可导致胎儿脑发育障碍[6]。GDM是指妊娠期首次发生或首次诊断的不同程度糖耐量异常的疾病,是在妊娠期间由于多种激素的影响而产生胰岛素抵抗,导致胰岛素分泌绝对或相对不足,致使血糖升高。是孕妇和围生儿在妊娠期和分娩时发生严重并发症的一种高危因素,易造成母婴围生期疾病,如流产、羊水过多、胎儿畸形、巨大儿、死胎等[7-8]。
GDM和甲减均可造成不良妊娠结局,并对孕妇及胎儿远期健康带来一定影响,然而两者之间亦存在相互影响。既往研究发现亚临床甲减可改善糖尿病患者的胰岛β细胞功能,促使胰岛素分泌增加,改善糖尿病患者的糖代谢[9]。国内亦有研究报道糖尿病患者合并亚临床甲减可以降低血糖水平[10]。而孕前糖尿病患者在妊娠过程中甲状腺功能异常的发生率明显高于正常孕妇和GDM孕妇,后两者并不存在差异[11-12]。上述研究均表明,有着共同免疫学基础、存在一定遗传因素影响的两种内分泌疾病在疾病的发展和转归方面存在着一定联系。
TPO是一种含有血色素辅基的膜结合糖蛋白,位于甲状腺滤泡上皮顶端的细胞膜上,它既可作为甲状腺激素合成过程中的关键酶,同时又具有特殊的免疫学特性。当甲状腺发生病变,滤泡细胞结构受到破坏时,TPO可释放入血,刺激甲状腺组织中淋巴滤泡生发中心的B细胞产生TPO Ab,通过抑制甲状腺过氧化物酶活性、激活补体系统以及抗体依赖性细胞介导的细胞毒性作用对甲状腺造成免疫性损害[13-14]。TPO Ab阳性较常见于甲减,也会出现在部分甲状腺功能正常者中。有研究表明,在自身免疫性甲状腺疾病易感人群中,TPO Ab水平的升高远在TSH和FT4变化之前出现[15],因此临床上对患者TPO Ab水平进行检测显得非常重要。
本研究中将TPO Ab水平作为评价孕妇甲状腺早期免疫性损害的指标,观察甲状腺自身免疫性改变对孕妇孕期糖耐量的影响。结果发现TPO Ab阳性不仅影响TSH表达水平,还会影响到孕妇孕期糖耐量,TPO Ab阳性组的餐后1h和2h血糖值明显低于TPO Ab阴性组,且TPO Ab阳性组GDM的发生率也低于TPO Ab阴性组。这一结果与以往研究有一定相似性,均提示在甲减人群中,胰岛素分泌功能及胰岛素抵抗功能优于甲状腺功能正常的人群。对于这一结果,有研究认为甲状腺激素是一种重要的胰岛素对抗激素,它对胰岛功能有双重影响,既可加速胰岛素的降解,又可改变机体对胰岛素的敏感性[16]。甲状腺激素可以增强肠道己糖激酶和磷酸激酶的活性,使肠道葡萄糖吸收增加,加速糖原异生,同时可以降低肌肉组织对胰岛素的敏感性,葡萄糖摄取利用减少[16]。因此甲减时,由于甲状腺激素水平降低,胰岛素降解减慢而敏感性增强,肠道吸收葡萄糖减慢,可能会出现血糖减低的现象。
近年来,随着妊娠合并甲状腺功能异常群体的增加,其伴发的妊娠不良结局及产后疾病正越来越为研究者重视,这些疾病的本质和相互关系以及对其他代谢指标的影响正逐渐被人们深入地了解。积极进行甲状腺功能评价,及时发现并给予重视和有效治疗,对于控制妊娠不良结局、改善孕产妇身体状况具有积极的意义。
[1] Stagnaro-Green A.Postpartum thyroiditis[J].Best Pract Res Clin Endocrinol Metab,2004,18(2):303-316.
[2] Abalovich M,Mitelberg L,Allami C,et al.Subclinical hypothyroidism and thyroid autoimmunity in women with infertility[J].Gynecol Endocrinol,2007,23(5):279-283.
[3] Korevaar TI,Schalekamp-Timmermans S,de Rijke YB,et al.Hypothyroxinemia and TPO-antibody positivity are risk factors for premature delivery:the generation R study[J].J Clin Endocrinol Metab,2013,98(11):4382-4390.
[4] Saki F,Dabbaghmanesh MH,Ghaemi SZ,et al.Thyroid autoimmunity in pregnancy and its influences on maternal and fetal outcome in Iran (aprospective study)[J].Endocr Res,2014,20:1-7.
[5] Shields BM,Knight BA,Hill AV,et al.Five-year follow-up for women with subclinical hypothyroidism in pregnancy[J].J Clin Endocrinol Metab,2013,98(12):1941-1945.
[6] Wilson RE,Salihu HM,Groer MW,et al.Impact of maternal thyroperoxidase status on fetal body and brain size[J].J Thyroid Res,2014,2014:872410.
[7] Wang H,Zhang W,Ma JR,et al.Effect of impaired glucose tolerance during pregnancy on newborns[J].Zhongguo Dang Dai Er Ke Za Zhi,2009,11(3):177-180.
[8] Sun WJ,Yang HX.Maternal and fetal outcomes in pregnant women with abnormal glucose metabolism[J].Zhonghua Fu Chan Ke Za Zhi,2007,42(6):377-381.
[9] Maratou E,Hadjidakis DJ,Kollias A,et al.Studies of insulin resistance in patients with clinical and subclinical hypothyroidism[J].Eur J Endocrinol,2009,160(5):785-790.
[10] 李琳,欧阳俊,皮银珍,等.亚临床甲状腺功能减退症对2型糖尿病患者糖代谢的影响[J].中国药物经济学,2014,12:56-58.
[11] Shahbazian H,Shahbazian N,Rahimi Baniani M,et al.Evaluation of thyroid dysfunction in pregnant women with gestational and pre-gestational diabetes[J].Pak J Med Sci,2013,29(2):638-641.
[12] Velkoska Nakova V,Krstevska B,Dimitrovski Ch,et al.Prevalence of thyroid dysfunction and autoimmunity in pregnant women with gestational diabetes and diabetes type 1[J].Prilozi,2010,31(2):51-59.
[13] Segundo C,Rodriguez C,Aguilar M,et al.Differences in thyroid-infiltrating B lymphocytes in patients with Graves'disease:relationship to autoantibody detection[J].Thyroid,2004,14(5):337-344.
[14] Beumer W,Effraimidis G,Drexhage RC,et al.Changes in serum adhesion molecules,chemokines,cytokines,and tissue remodeling factors in euthyroid women without thyroid antibodies who are at risk for autoimmune thyroid disease:a hypothesis on the early phases of the endocrine autoimmune reaction[J].J Clin Endocrinol Metab,2013,98(6):2460-2480.
[15] Demers LM,Spencer CA.Laboratory medicine practice guidelines:laboratory support for the diagnosis and monitoring of thyroid disease[J].Clin Endocrinol(Oxf),2003,58(2):138-140.
[16] Mitrou P,Raptis SA,Dimitriadis G.Insulin action in hyperthyroidism:a focus on muscle and adipose tissue[J].Endocr Rev,2010,31(5):663-679.
