硬膜外麻醉和全身麻醉对老年骨科患者术后认知功能影响对比
2015-01-18张百军杨赵栋郑旻陈春茹
张百军 杨赵栋 郑旻 陈春茹
硬膜外麻醉和全身麻醉对老年骨科患者术后认知功能影响对比
张百军 杨赵栋 郑旻 陈春茹
术后认知功能障碍为急性发作的精神紊乱综合征,是指患者接受麻醉后出现意识、记忆、认知等功能的短期内紊乱的状态,具有波动性、可逆性,多发生在夜间[1]。骨科手术治疗的患者一般创伤性大,并且手术时间长,而且经过长时间的麻醉患者也较易发生术后认知功能障碍[2]。老年患者中枢系统以及肝肾等器官功能逐渐退化,当接受长时间的麻醉时,术后更易发生精神活动、社交、人格认知功能障碍;术后出现短时间的认知功能障碍不仅会延迟老年患者的恢复,增加患者住院时间提高治疗成本,甚至会严重影响患者的日常生活,引发阿尔茨海默症[3]。目前对于患者术后认知功能障碍的发病机制尚无明确结论,以往研究发现与所用的麻醉方式存在一定的联系[4]。本研究针对我院接受骨科手术治疗的老年患者硬膜外麻醉与全身麻醉两种麻醉方式的术后认知功能影响进行比较,报道如下。
1 对象和方法
1.1 对象 2011年6月至2014年10月收治的老年骨科手术患者(包括人工膝关节置换术或人工髋关节置换术等)120例,患者年龄均>60岁,平均(68.5±7.2)岁;体重为20~33kg/m2。所有患者均接受常规身体检查以及神经系统检查,包括患者的血、尿、出凝血时间、肝肾功能检查、X线胸片、心电图;CT、MRI等。根据美国麻醉医师协会(ASA)[5]病情分级,ASA为Ⅰ~Ⅱ级,排除肝肾功能严重异常以及精神系统严重障碍的患者,所有患者均签署知情同意书。按随机数字表法将患者分为两组,全身麻醉组60例,男36例,女24例;硬膜外麻醉组60例,男34例,女26例。两组患者年龄、性别、BMI以及ASA分级比较差异均无统计学意义(均P>0.05),具有可比性,见表1。
1.2 方法 术前记录患者的基本情况、性别、年龄、BMI、ASA分级等情况,术中监控患者的生命体征,心率、血压、脉搏血氧饱和度。全身麻醉组患者静脉注射咪达唑仑(0.04mg/kg)、芬太尼(5μg/kg)、依托咪酯(0.3mg/kg)、维库溴铵(0.1mg/kg)进行快速麻醉诱导,然后进行气管插管,麻醉呼吸机进行机械通气。根据患者情况采用异丙酚加瑞芬太尼维持麻醉,血浆靶浓度为2μg/kg,根据各项监测指标,调整麻醉深度。硬膜外麻醉患者于L1~2间隙穿刺,采用硬膜外阻滞麻醉2%利多卡因3ml与0.375%罗哌卡因2~3ml/次维持麻醉。记录两组患者手术过程中的低血压发生情况、麻醉时间、出血量等常规监测指标,比较两组患者的麻醉前、麻醉后手术前、麻醉后6、12、24及72h的简易精神状况检查量表(MMSE)[5],以术后MMSE评分较术前降低超过2分或者总分低于23分为认知功能障碍。
1.3 统计学处理 采用SPSS17.0统计软件,计量资料以表示,组间比较采用t检验,计数资料以百分比表示,组间比较采用χ2检验。
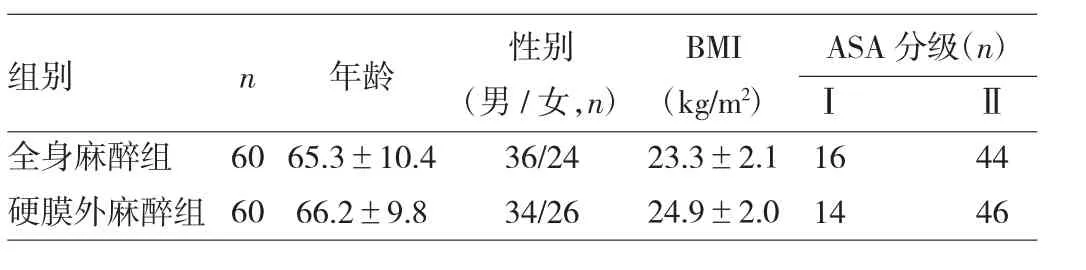
表1 两组患者一般资料比较
2 结果
2.1 两组患者常规监测结果比较 见表2。

表2 两组患者常规监测指标比较
由表2可见,两组患者的麻醉时间、出血量、输液量以及出现低血压情况比较差异均无统计学意义(均P>0.05)。
2.2 两组患者血流动力学结果比较 见表3。
由表3可见,两组患者麻醉前、麻醉后手术前、手术0.5h、手术操作时、手术结束时心率与平均动脉血压比较差异均无统计学意义(均P>0.05)。

表3 两组患者血流动力学指标比较
2.3 两组患者认知功能比较 见表4。由表4可见,硬膜外麻醉组患者麻醉后24h评分高于全身麻醉组患者(P<0.05),其他时间点比较差异均无统计学意义(均P>0.05)。

表4 两组患者认知功能比较(分)
2.4 两组患者发生认知功能障碍情况比较 见表5。

表5 两组患者发生认知障碍情况比较[例(%)]
由表5可见,全身麻醉组患者麻醉6h与12h发生功能障碍高于硬膜外麻醉组,差异有统计学意义(P<0.05)。
3 讨论
老年骨科患者接受长时间麻醉后较易发生短暂认知功能障碍,以往研究发现认知障碍与老年痴呆存在一定的关联性,发生认知功能障碍的老年患者更易发生老年痴呆[6]。近年来随着医疗水平以及患者对医疗要求不断提高,如何更加安全舒适的麻醉成为麻醉学研究重点,因此对于老年患者采取安全有效的麻醉降低手术中应激、创伤以及麻醉药物对中枢神经影响减少患者认知功能障碍的发生日益受到重视[7]。骨科手术创伤性大,手术时间长、术后出现认知功能障碍发生率高,以往研究发现发生认知功能障碍与患者年龄、麻醉时间、麻醉药物等因素有关[8],本研究对全身麻醉与硬膜外麻醉两组麻醉方式对患者的术后认知功能影响进行比较。通过研究发现两组患者的麻醉时间、出血量、输液量以及出现低血压情况等常规监测指标比较差异均无统计学意义(均P>0.05),并且麻醉前、麻醉后手术前、手术0.5h、手术操作时、手术结束时的心率与平均动脉血压等血流动力学指标的差异也无统计学意义(均P>0.05),说明两种麻醉方式对于老年骨科患者的安全性相似。硬膜外麻醉组患者麻醉后24h评分显著高于全身麻醉组患者(P<0.05),全身麻醉组患者发生功能障碍高于硬膜外麻醉组患者(P<0.05),说明硬膜外麻醉对于老年骨科患者的认知功能影响小于全身麻醉,这与以往研究结果[7-9]一致。相比全身麻醉,硬膜外麻醉可以减少麻醉药物用量、缩短药物的代谢时间,有效减少药物体内残存,减轻对中枢神经的损伤,同时可以抑制手术区域神经元兴奋性,降低神经递质类物质浓度,阻滞神经传导,从而减轻手术造成的应激反应[10]。
总之,硬膜外麻醉与全身麻醉对老年骨科患者安全性相似,术后认知功能均有影响,相比而言硬膜外麻醉对于老年骨科患者的认知功能影响低于全身麻醉患者。
[1]刘沁爽,李淮安,梁淑娟,等.全麻及硬膜外麻醉对骨科大手术老年患者术后早期认知功能的影响[J].山东医药,2011,51(26):68-69.
[2]徐俊峰.不同麻醉方式对老年骨科患者术后认知功能的影响[J].实用临床医药杂志,2012,16(13):118-120.
[3]刘志莲.硬膜外麻醉与全身麻醉对老年患者术后认知功能的影响[J].检验医学与临床,2013,10(14):1790-1791.
[4]盛绚宇.全身麻醉和硬膜外麻醉对老年骨科患者术后短期认知功能的影响[J].临床骨科杂志,2013,16(3):329-331.
[5]陈伟元,王焕彬.全麻和硬膜外麻醉对老年患者骨科手术后认知功能的影响[J].医学综述,2013,19(12):2274-2275.
[6]蔡伟华,张良清,李志艺.全身麻醉和硬膜外麻醉对老年骨科患者术后短期认知功能的影响[J].中国老年学杂志,2013,33(12):2783-2784.
[7]杨慧.不同手术类型对老年患者术后认知功能的影响[J].临床麻醉学杂志,2010,(10):874-876.
[8]张祥钰,董帅.全麻与硬膜外麻醉对老年骨科患者术后短期认知功能的影响[J].中国现代医生,2014,52(1):80-82.
[9]夏燕飞,黄浩,周嘉莉,等.全身麻醉和硬膜外麻醉对老年骨科患者术后短期认知功能的影响[J].中华老年医学杂志,2012,31(2):144-146.
[10]崔金波.全身麻醉和硬膜外麻醉对老年骨科患者术后短期认知功能的影响分析[J].中国医药指南,2014,12(24):257-258.
2015-01-09)
(本文编辑:田云鹏)
315010 宁波市第一医院麻醉科
