101例胎盘早剥母儿结局临床分析
2014-08-25林艳茹
蔡 明,林艳茹,滕 红
(吉林大学第二医院 妇产科,吉林 长春130041)
胎盘早剥( placental abruptionb) 是正常位置的胎盘于妊娠20周后或分娩期,在胎儿娩出前,部分或全部从子宫壁剥离[1]。胎盘早剥病情急,发展迅速,围产儿病死率高。探讨胎盘早剥发病诱因、临床表现、诊断方式及处理对策,进一步探讨不同程度的胎盘早剥与妊娠结局的关系,为临床诊疗提供参考,降低母儿的病死率。
1 临床资料
1.1一般资料选择我院2008年06月-2012年6月101例胎盘早剥的孕妇及129例排除病理性妊娠的正常的孕妇病例资料。2009年06月-2013年6月在我院住院分娩共16083例,发生胎盘早剥101例,发生率0.62%。
1.2诊断标准根据病史、临床表现、超声诊断及产后常规检查胎盘有凝血块压迹。根据病情严重程度为3组[1]:Ⅰ度(胎盘剥离面积小),本组共37例,占36.6%;Ⅱ度(胎盘剥离面积1/3左右),本组共28例,占27.7%;Ⅲ度(胎盘剥离面超过胎盘面积1/2),本组共36例,占35.6%。
2 结果
2.1 101例胎盘早剥孕妇与129例正常孕妇妊娠结局情况
研究组与对照组在孕产妇及围生儿总的妊娠结局比较,除子宫切除外,P<0.05均有统计学意义。围生儿结局比较除新生儿死亡外,P<0.05均有统计学意义,见表1、表2。

表1 101例胎盘早剥孕妇与129例正常孕妇妊娠结局比较

表2 101例胎盘早剥的围产儿与129例正常的围生儿结局比较
2.2 3种不同程度胎盘早剥临床资料及妊娠结局的
比较,见表3-5。

表3 3种不同程度胎盘早剥孕产妇诊断时间及妊娠结局比较

表4 3种不同程度胎盘早剥的临床表现
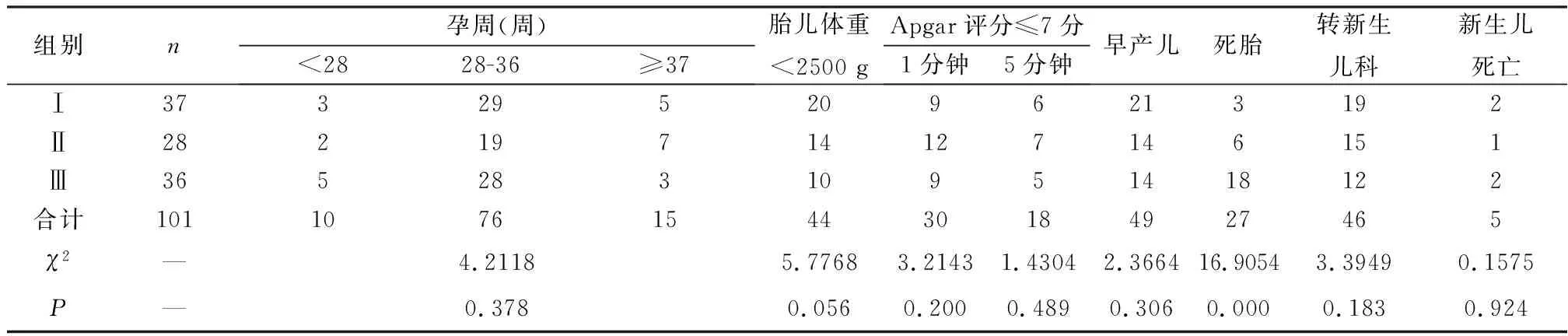
表5 3种不同程度胎盘早剥围生儿结局比较
3 讨论
3.1胎盘早剥的发生
3.1.1 胎盘早剥发生的诱因 胎盘早剥的发病机制尚未完全明确,发病主要诱因为妊娠期高血压疾病及血管病变、胎膜早破、外伤、脐带异常、机械因素等[2-3]。而妊娠期高血压疾病是诱发胎盘早剥最常见的因素[4]。此次研究中101例胎盘早剥病例发病诱因中妊娠期高血压疾病共58例,占57.43%。其次胎膜早破,子宫压力骤减致使胎盘从子宫壁剥离,此次研究中101例胎盘早剥病例中胎膜早破共9例,占8.91%。另外无明显诱因出现胎盘早剥共18例,占17.82%。说明如患有妊娠期高血压疾病孕产妇有腹痛、阴道流血及胎动减少时应警惕出现胎盘早剥[5]。
3.1.2 胎盘早剥的的症状及体征 Ⅰ度胎盘早剥体征不明显,易与早产或先兆临产相混淆,造成误诊,延误最佳诊疗时机[6]。Ⅱ度及Ⅲ度胎盘早剥症状较明显,相对易于判断。本组3种不同程度胎盘早剥孕产妇不同程度阴道流血P=0.097,说明胎盘早剥程度与阴道流血量不成正比,诊断时不应依靠阴道流血量判断胎盘早剥的轻重。不同程度胎盘早剥引起的血性羊水P=0.001,P<0.05有显著差异,提示我们一旦发现血性羊水,胎盘早剥的可能性极大,且早剥程度越重,出现血性羊水几率越大,要引起高度重视[7]。3种不同程度胎盘早剥引起的胎死宫内P<0.05;有显著差异,当我们在临床工作中遇见胎死宫内的情况,一定警惕是否有胎盘早剥的发生,胎盘早剥程度越严重,发生胎死宫内几率越大,Ⅲ度胎盘早剥胎死宫内发生率为50%,胎盘早剥已经成为围产儿死亡重要病因之一。
3.1.3 胎盘早剥的诊断 诊断胎盘早剥需要依靠症状、体征及辅助检查等。当体征不明显时,确诊有赖于临床症状及超声检查,胎盘早剥的不同病理时期,所表现的超声图像差异很大[8]。本组共101例样本,Ⅰ度胎盘早剥共37例,产前诊断13例,Ⅱ度胎盘早剥28例,产前诊断14例,Ⅲ度胎盘早剥36例,产前诊断30例。本组3种不同程度胎盘早剥的产前超声诊断有显著差异,早剥程度越严重产前超声检出率越高,对于目前我国医疗条件来讲超声仍为诊断胎盘早剥重要的辅助检查之一。超声虽是重要的诊断依据但仍有一部分误诊及漏诊,我们不可过分依赖于超声的诊断而看不到病情的全貌,超声对胎盘早剥诊断的正确率已由25%提高至46.7%。但在急性出血时误诊率可达53.3%[9,10],我院产前超声检出率41.58%,与报道相符。
3.1.4 胎盘早剥终止妊娠 胎盘早剥一旦确诊,应迅速终止妊娠,可根据孕妇生命体征,病情情况,胎儿情况,胎产式、产程进展情况等决定终止妊娠方式。I度胎盘早剥患者如生命体征平稳,且宫口已扩张,并能在短时间内结束分娩可行阴道分娩,否则不论胎儿是否存活都应尽快行剖宫产术终止妊娠。发现胎盘早剥病程超过8小时应考虑是否发生DIC,同时做好抢救的准备[11]。本组3种不同程度的胎盘早剥阴道分娩和剖宫产分娩比较无统计学意义,但我院在阴道分娩的病例中大部分均为产后诊断,阴道分娩的病例中仅有3例孕周小于28周且无合并症在产前诊断并给予阴道试产,其余无论早剥程度一旦发现都立即行剖宫产终止妊娠。剖宫产终止妊娠可能对快速解除胎儿窘迫有一定意义,但对于孕产妇来讲,可能会出现进一步损伤。阴道分娩对于合并胎死宫内的患者来讲是相对于剖宫产术后的一系列问题如出现、感染、副损伤术后形成瘢痕子宫来讲,是一个值得肯定的分娩方式。
3.2胎盘早剥的妊娠结局
3.2.1 对孕妇的影响 产后出血及子宫胎盘卒中是胎盘早剥的并发症之一。本研究中胎盘早剥产后出血发生率为25.74%,是对照组的8倍,有显著意义,3种程度的胎盘早剥比较有显著差异。子宫胎盘卒中根据术中所见可以确诊,按照严重程度可分为轻、重型[12]。101例胎盘早剥孕妇中子宫胎盘卒中发生率为27.72%,是正常孕妇的36倍,有显著意义,3种程度的胎盘早剥比较同样有统计学意义。说明胎盘早剥的程度与出血量多少及子宫胎盘卒中发生有直接关系,对孕产妇预后的影响极大,因此我们应在今后的临床工作中对每个孕产妇的个体提出更适合的诊疗方案,采用适合的分娩方式及止血方式减少不良并发症,提高孕产妇的预后恢复情况。子宫切除是发生严重产科出血其他治疗方式无效时,一种有效止血治疗措施[13]。当发生严重大出血而无其他有效止血方式时,应果断切除子宫。对于生育期女性来讲,切除子宫严重影响心理、生活及生育要求,故提高我们的诊断及处置的医疗水平,减少或避免产后出血引发的子宫切除率。
3.2.2 对围生儿的影响 本组研究中101例胎盘早剥的围产儿与129例正常的围生儿早产发生比较,P<0.05,有统计学意义。3组不同程度胎盘早剥围产儿早产比较P=0.306,无统计学意义。说明随着妊娠并发症增加,早产的发生率也相应提高,同时新生儿科的医疗技术的提高也提高了早产儿的存活率,但较足月儿来说并发症及死亡率也显著增高[14,15]。胎盘早剥新生儿更易出现颅内出血、呼吸窘迫,胎盘早剥早产更易导致高比例生长受限、肺部发育不成熟、神经管缺陷、畸形及脑瘫[16,17]。早产对孕妇及新生儿来说都有危害,同时给家庭带来负担,故加强产前检查、产前宣教、对妊娠合并症早发现早治疗,从而降低早产发生率是我们产科医生不可推卸的责任。新生儿窒息在新生儿死因中居第2位[18]。我院现沿用Apgar评分判断新生儿窒息,出生后1分钟Apgar评分4-7为轻度窒息,0-3度为重度窒息。本组中1分钟及5分钟Apgar评分≤7分的分别30、18例,与正常组比均有统计学意义,不同程度胎盘早剥比较无统计学意义。说明胎盘早剥与新生儿窒息有直接相关性,无论胎盘早剥程度如何都会增加新生儿窒息的发生率,因此一旦发现胎盘早剥立即终止妊娠不仅对孕产妇预后有很大帮助同时也对改善新生儿结局有很大帮助。本组研究中无论3种不同程度胎盘早剥比较还是和正常组比较均无统计学意义。说明出现新生儿死亡的相关因素有很多,如其他妊娠合并症、产时因素及自身先天性疾病等,并非单因素影响。在围产医学方面我国与国外发展存在很大差距,因此我们应重新思考、学习、调查、提高技术水平,降低新生儿死亡率是我们艰巨的任务。
从本资料研究中发现随着各种妊娠并发症的发生率增高等因素,胎盘早剥发生率也逐年提高,在诊断胎盘早剥中不应完全依赖超声的诊断,应冷静全面的考虑患者的病情,做到快速全面评估诊断,一旦诊断根据患者病情及早剥程度选择适合的分娩方式尽快终止妊娠,对术中可能出现一切情况有充分的准备来应对,快速有效应对产后出血、新生儿窒息等母儿产后并发症,从而降低母儿死亡率,提高治疗水平。
参考文献:
[1]谢 幸,苟文丽主编.妇产科学[M].第8版.北京:人民卫生出版社,2013:129-132.
[2]Anantll CV,Oyeles Y,Sfinivm N,et al. Vintzileos preterm pre-maturerupture of membranes,intrauterine infection,and oligohy-dramnios:risk factors for placental abruption[J].Obstet Gyneco,2004,104(1):71.
[3]张惜阴.实用妇产科学[M].第2版.北京:人民卫生出版社,2003:218-223.
[4]Misra DP,Ananth CV.Risk factor profiles of placental abruption infirst and second pregnancies:heterogeneous etiologies [J].J Clin Epidemiol,1999,52:453.
[5]MazorM,Bashifi A,Ghezfi F,et al.Maternal serum CA 125 is of p rognostic value in patientswith uterine bleeding in the detection of small-for-gestational-age neonates[J].Eur J Obstet Gynecol Re-prod Biol,2006,67(2):143-147.
[6]郑海雪,丁付绿.胎盘早剥140例临床分析[J].中国基层医药,2009,16(6):1066.
[7]苏桂林,钟 梅,宋天蓉.矗以血性羊水35倒临床分析[J].中国实用妇科与产科杂志,2005,21(12):1484.
[8]张建迎,宋殿容,韩玉环,等.胎盘早剥的产前诊断[J].天津医药,2001.29(2):84.
[9]ShoU JS.Abmptio placentae: clinical management in nonacute cases[J].Am J 0bstet Gynecol,1987,156(1):40.
[10]谢红宁,孔秋英,蔡文村.以超声检查对胎盘早剥诊断价值的评价(附30例分析)[J].临床医学影像杂志,1996,7(2):92.
[11]温兰玲,李 娜.56例胎盘早剥的临床分析[J].现代妇产科进展,2005,14(5):424.
[12]吕小燕,尹春艳,王保平.胎盘早剥致胎盘卒中的治疗与监护[J].南方医科大学学报,2009.06-1288-02.
[13]刘小华.减少或避免产后出血致产科子宫切除的临床综述[J].临床医学,2011,5:12.
[14]Tomashek KM,Shapiro-Mendoza CK,Weiss J,Kotelchuck M,Barfidld W,Evans S,et al.Early discharge among late pretermand term newborns and risk of neonatal morbidity[J].Sem in Perinatal,2006,30(2):61.
[15]Wang ML,Dorer DJ,Fleming MP,Catlin EA.Clinical outcomes of near-term infants[J].Pediatrics,2004,114(2):372.
[16]壬 靖.妊娠晚期未足月轻型胎盘早剥期待治疗22例观察[J].中国基层医药,2011,18(10):1396.
[17]余美佳,李俊男,王 林.119例胎盘早剥的临床分析[J].实用妇产科杂志,2011,2(27):146.
[18]叶鸿帽.为降低我国新生儿窒息的死亡率和伤残率而努力[J].中华围产医学杂志,2007,10(4):217.
