维持性血液透析患者维生素D缺乏的调查
2012-11-26武晓春钟惠琴杨俊伟
闻 萍 叶 红 武晓春 汤 兵 张 桦 沈 霞 钟惠琴 杨俊伟
维生素D具有十分重要的生物学功能,维生素D缺乏在终末期肾病(end stage renal disease,ESRD)患者中的发生率达 50%~90%[1-3],其不仅与维持性血液透析(maintenance hemodialysis,MHD)患者肾性骨病的发生密切相关,而且还参与其他多种疾病如肿瘤、心血管疾病、感染等的发病。血清 25羟基-维生素 D[25-hydroxy vitamin D,25(OH)D]的水平是目前评价维生素D负荷的公认指标。本研究通过对278例MHD患者维生素D基线水平的筛查,并对其临床特征进行分析,初步探讨血液透析(HD)患者维生素D缺乏的发生率及临床相关因素。
对象和方法
研究对象 选择1984年10月至2010年1月在南京医科大学第二附属医院血液净化中心行透析治疗时间>3月的MHD患者278例。对照组为13例本院体检中心随机抽取的健康个体。
标本采集 于2010年4月采集患者血清。开始HD治疗前抽取非抗凝血2 ml及抗凝血4 ml,非抗凝血室温静置10 min后3 000 r/min离心10 min,吸取上清分别检测生化指标和25(OH)D;抗凝血检测血红蛋白水平及送南京市迪安医院检测甲状旁腺激素(parathyroid hormone,PTH)。
检测方法
试剂 25(OH)D ELISA检测试剂盒购自上海丰翔生物科技有限公司。骨保护素(osteoprotegerin,OPG)检测抗体、捕获抗体及标准品均购自R&D公司。辣根过氧化物酶(horseradish peroxidase,HRP)购自 R&D公司,三甲氧苄氨嘧啶(Trimethoprim,TMP)购自Sigma公司。
生化指标的检测 血钙、血磷由本院检验科常规检测(奥林巴斯全自动生化分析仪)。
血清25(OH)D水平检测 参照25(OH)D ELISA检测试剂盒说明书的操作步骤进行。标本设复孔。以空白孔调零,450 nm波长(ELx800酶标仪,Bio-TeK公司,美国)依序测量各孔的吸光度(OD值)。测定应在加终止液后15 min内进行。
统计学分析 定量资料以均数±标准差表示,采用t检验和F检验;定性资料以例和率表示,采用χ2检验。应用SPSS统计分析软件,采用多元回归分析法分析25(OH)D水平与患者的临床指标之间的相关性,P<0.05表示差异有统计学意义。
结 果
研究对象的临床特征及25(OH)D的分布特点本研究共纳入278例MHD患者,其中男性175例,女性103例,平均年龄为(57.4±18.2)岁,平均透析龄为(62.3±61.9)月。患者的临床特征见表1。

表1 患者的临床资料
根据本研究中采用的25(OH)D检测试剂盒提供的标准,并参照文献,我们将25(OH)D缺乏和不足分别定义为25(OH)D<15 ng/ml和15~30 ng/ml。结果显示,25(OH)D缺乏和不足的患者分别占55%和37%,仅8%患者血清25(OH)D水平在正常范围,25(OH)D水平的分布特点见图1A。与对照组相比,MHD患者血清25(OH)D的水平明显降低,而男性患者血清25(OH)D的水平明显高于女性患者。
血清25(OH)D与患者临床特征之间的相关性分析 通过多元回归分析法对患者血清25(OH)D水平与临床特征之间的相关性进行分析发现,年龄、透析龄、BMI、活动与光照量、血压与血清25(OH)D水平之间无相关性。278例患者原发病包括慢性肾小球肾炎、糖尿病、高血压、多囊肾、系统性红斑狼疮、血管炎、多发性骨髓瘤等。根据发病机制和性质的不同,将原发病因分类为:(1)慢性肾小球肾炎;(2)糖尿病、高血压、高尿酸;(3)多囊肾;(4)多发性骨髓瘤、肾淀粉样变;(5)自身免疫性疾病:血管炎、系统性红斑狼疮;(6)不明原因。F检验分析各组间患者血清25(OH)D水平之间有无差异,P>0.05。t检验分析吸烟、高血压患者之间25(OH)D水平无明显差异。t检验分析不同性别25(OH)D水平之间有统计学差异,男性明显高于女性(P<0.05)(图1B)。

图1 MHD患者与健康对照组血清25(OH)D的分布特点
血清25(OH)D与患者并发症及伴发症的相关性 本研究中观察的并发症及伴发症包括糖尿病、心血管并发症(包括冠状动脉粥样硬化性心脏病、高血压、心功能不全、心肌病、心包炎、心律失常等)、脑血管并发症(主要包括脑梗死和脑出血)。278例患者中糖尿病57例,25(OH)D均值为(15.48±9.07)ng/ml,非糖尿病患者25(OH)D均值为(17.11±9.26)ng/ml,高于糖尿病患者,但无统计学差异(图2A)。在所观察的心血管并发症中,心功能不全与冠心病均与血清25(OH)D水平有关联,278例患者中心功能不全21例,平均25(OH)D水平为(11.31±4.01)ng/ml,无心功能不全患者25(OH)D平均值为(17.22±9.40)ng/ml,明显高于心功能不全患者(P<0.05)(图2B)。冠心病患者占全部患者的10%,25(OH)D 均值为(12.92 ±6.08)ng/ml,非冠心病患者则为(17.21±9.43)ng/ml,两组之间有统计学差异(图2C)。脑梗死患者血清25(OH)D的平均值为(14.78±8.81)ng/ml,非脑梗死患者25(OH)D均值为(17.22±9.28)ng/ml,两组间无统计学差异(图2D)。

图2 病因及有无并发症患者血清25(OH)D水平的比较
血清25(OH)D与生化指标的相关性分析 多元回归法分析发现,血钙、血磷和钙磷乘积,均与25(OH)D水平无明显相关(图3)。甲状旁腺激素与25(OH)D之间亦无相关性(图4)。同样,血红蛋白、红细胞计数及红细胞压积与血清25(OH)D之间无相关性。
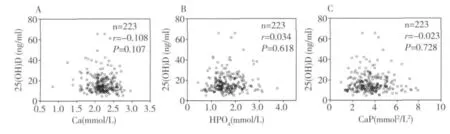
图3 多元回归分析法分析血钙、血磷及钙磷乘积与25(OH)D水平的相关性

图4 多元回归分析法分析甲状旁腺激素与25(OH)D水平的相关性
血清25(OH)D与药物治疗的相关性分析 我们应用t检验或F检验方法分析了治疗药物与血清25(OH)D水平之间是否存在相关性。本中心69.1%患者应用碳酸钙作为磷结合剂,53.6%患者服用活性维生素D[1α羟化维生素D(阿法骨化醇)和1,25羟化维生素D(骨化三醇)],碳酸钙及活性维生素D补充与否及种类与25(OH)D水平无关联(图5)。本研究中主要服用的降压药物包括血管紧张素转化酶抑制剂(ACEI)、血管紧张素受体拮抗剂(ARB)、钙离子拮抗剂(CCB)、β受体阻断剂及α受体阻断剂,通过t检验显示,应用ARB的患者血清25(OH)D水平较未应用ARB的患者高(P<0.05),其余降压药则无差异。
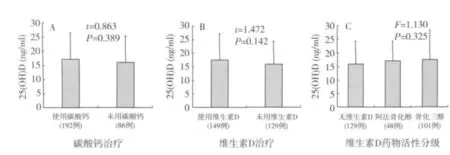
图5 补充碳酸钙或维生素D对血清25(OH)D水平的影响
讨 论
维生素D在钙磷代谢中起十分重要的调节作用。近年来,对于维生素D的生理作用的研究已经不再局限于钙磷代谢和骨代谢。维生素D受体在脑、前列腺、乳腺、结肠及免疫细胞中均有表达,是维生素D发挥其他生理学效应的组织基础。而研究显示,1,25(OH)D直接或间接的控制了超过200个基因的表达或转录后调控,包括调节细胞增生、凋亡、分化和血管生成的基因[4-6]。因此,维生素 D的缺乏会带来除骨病以外的众多疾病,如肿瘤、免疫系统疾病、心血管疾病等。
影响维生素D合成的因素有很多,光照、饮食、皮肤色素沉着、酶的合成减少等。肾脏作为合成25(OH)-1α-羟化酶的主要脏器,其功能衰竭对于维生素D的合成有十分重要的影响,国外文献报道CKD患者低维生素D血症的发生率明显高于普通人群[1-3]。国内这方面数据较少,但近年来已有文献报道维生素D的缺乏和不足在CKD患者中的发生率达 84.6%~96.3%[7,8]。为此,本研究对 278 例MHD患者进行了25(OH)D水平的筛查,结果显示25(OH)D的缺乏十分普遍。分析其原因,主要包括以下几个方面:(1)合成维生素D的原料减少,维生素D的合成主要来源于饮食和皮肤,MHD患者由于饮食的限制,对于富含维生素D的食物如鱼类的摄入减少,以及胃肠道吸收功能障碍等,导致饮食中麦角骨化醇的储备减少。另外,MHD患者每周至少12h的透析,使患者光照的时间大大减少,皮肤中的脱氢胆甾醇转化为维生素D3的效率明显降低;(2)维生素结合蛋白(vitamin D-binding protein,DBP)的减少,在维生素D合成的过程中,DBP是十分关键的转运蛋白,MHD患者营养状况不佳以及尿中丢失白蛋白等因素可以引起DBP的减少,使转运至肝脏的维生素D明显减少;(3)肾脏合成1α羟化酶减少及酶活性降低,25(OH)D需经肾脏的1α羟化酶转换成具有生物学活性的1,25(OH)D3,发挥生物学效应。MHD患者肾脏合成该酶的能力显著下降,但本研究未进行1,25(OH)D3的检测,这也是本研究的局限所在。
本研究还分析了MHD患者血清25(OH)D水平与临床特征、伴发症、生化指标以及应用药物之间的相关性。其中,25(OH)D水平与患者的冠心病、心功能不全的发生密切相关。这与Drechsker等[9]的研究一致,即25(OH)D水平与心血管并发症呈负相关,血清25(OH)D水平越低,心血管并发症的发生率越高,并且独立于血钙血磷的作用,提示维生素D存在心血管保护效应。
因此,监测血清25(OH)D的水平在临床上十分重要,补充活性维生素D的治疗目的已经不仅在于纠正钙磷代谢的紊乱。根据一项最新的Meta分析显示,补充维生素D可以在很大程度上改善血清25(OH)D的水平,降低PTH的水平,以及改善贫血和营养状况等[10]。根据K/DOQI的指南,目前临床上应用活性维生素D的适应证仍然是继发性甲旁亢,依据PTH水平以及钙磷水平调整维生素D的剂量,包括小剂量持续疗法(0.25μg/d)和大剂量冲击疗法(根据PTH调整,PTH 300~500 ng/L,每次1~2μg,每周2次;PTH 500~1 000 ng/L,每次2~4 μg,每周2次;PTH >1 000 ng/L,每次4~6 μg,每周2次)。作者建议还需结合患者的心功能情况、是否有大量蛋白尿等进行合理的调整,针对PTH水平正常的患者也应监测血清25(OH)D的水平,给予活性维生素D的补充,以小剂量维持。并鼓励患者进行室外活动,增加富含维生素D食物的摄入。尽管临床上公认CKD患者应补充活性维生素D,但一些大规模的临床研究提示[11,12],非活性维生素D同样可以降低PTH的水平,改善25(OH)D的不足和缺乏,因此一些传统的观念仍需进一步探讨。
小结:维生素D缺乏和不足在MHD患者中发生率十分高,女性患者较男性患者水平更低。有心功能不全和(或)冠心病的患者25(OH)D缺乏或不足的程度更严重,应用肾素-血管紧张素-醛固酮系统(RAAS)阻断剂可能改善25(OH)D的缺乏和不足,但机制仍不清楚。目前临床上对活性维生素D的应用仍然局限于继发性甲状旁腺功能亢进,我们建议定期监测25(OH)D水平,并予酌情补充维生素D。
1 Wolf M,Shah A,Gutierrez O,et al.Vitamin D levels and early mortality among incident hemodialysis patients.Kidney Int,2007,72(8):1004-1013.
2 London GM,Gu rin AP,Verbeke FH,et al.Mineral metabolism and arterial functions in end-stage renal disease:Potential role of 25-hydroxyvitamin D deficiency.JAm Soc Nephrol,2007,18(2):613 -620.
3 Saab G,Young DO,Gincherman Y,et al.Prevalence of vitamin D deficiency and the safety and effectiveness of monthly ergocalciferol in hemodialysis patients.Nephron Clin Pract,2007,105(3):c132 -138.
4 Holick MF,Garabedian M.Vitamin D:photobiology,metabolism,mechanism of action,and clinical applications//Favus MJ,ed.Primer on the metabolic bone diseases and disorders of mineral metabolism,6th ed.Washington,DC:American Society for Bone and Mineral Research,2006:129 -137.
5 Holick MF.High prevalence of vitamin D inadequacy and implications for health.Mayo Clin Proc,2006,81(3):353 -373.
6 Nagpal S,Na S,Rathnachalam R.Noncalcemic actions of vitamin D receptor ligands.Endocr Rev,2005,26(5):662 -687.
7 吕轶伦,林 颖,史 浩,等.慢性肾脏病患者维生素D不足与缺乏.中华肾脏病杂志,2009,25(9):668 -672.
8 于 媛,王 宓,王 梅.慢性肾脏病3~5期非透析患者25(OH)D与1,25(OH)2D水平的相关性及影响因素.中国血液净化,2011,10(6):310 -314.
9 Drechsker C,Pilz S,Obermayer-Pietsch B,et al.Vitamin D deficiency is associated with sudden cardiac death,combined cardiovascular events,and mortality in haemodialysis patients.Eur Heart J,2010,31(18):2253-2261.
10 Kandula P,Dobre M,Schold JD,et al.Vitamin D Supplementation in Chronic Kidney Disease:A Systematic Review and Meta-Analysis of Observational Studies and Randomized Controlled Trials.Clin J Am Soc Nephrol,2011(6):50 -62.
11 DeVille J,Thorp ML,Tobin L,et al.Effect of ergocalciferol supplementation on serum parathyroid hormone and serum 25-hydroxyvitamin D in chronic kidney disease.Nephrology(Carlton),2006,11(6):555 -559.
12 Wissing KM,Broeders N,Moreno-Reyes R,et al.A Controlled Study of Vitamin D3 to Prevent Bone Loss in Renal-Transplant Patients Receiving Low Doses of Steroids.Transplantation,2005,79(1):108 -115.
