3246例药物性肝损害回顾分析及经济学评价
2012-01-25岳晓红黄荆南杜书章马晓华汤姝陈晓丽高丽张瑞张晓坚
岳晓红 黄荆南 杜书章 马晓华 汤姝 陈晓丽 高丽 张瑞 张晓坚
3246例药物性肝损害回顾分析及经济学评价
岳晓红 黄荆南 杜书章 马晓华 汤姝 陈晓丽 高丽 张瑞 张晓坚
目的分析药物性肝损害及其治疗成本,为指导临床合理用药,减少医药费用的支出提供科学依据。方法采用回顾性分析方法,对3246例因药物性肝损害报告造成的直接成本和间接成本进行分析。结果致3246例药品药物性肝损害病例中,主要为抗结核药(27.08%),其次为中成药(19.31%)。3246例DILI患者的直接成本损失254616.24元,间接成本损失为6049476.82元。结论通过对药物性肝损害的研究及成本分析,揭示其给患者和社会带来了沉重的经济负担,迫切需要加强DILI的监测工作,以减轻社会和患者的DILI成本负担。
药物性肝损害;直接成本;间接成本;分析;评价
药物性肝损害(Drug induced liver injury,DILI)是指药物在治疗过程中,由于药物或其代谢产物引起的肝细胞毒性损害或肝脏对药物及代谢产物的过敏反应所致的疾病,也称为药物性肝炎[1]。DILI不仅延长了患者住院时间,增加了患者治疗费用,而且还增加了药源性疾病的社会预防和控制难度。国内对DILI造成的社会成本损失的研究很少。本文通过文献检索,对DILI进行系统分析并进行经济学评价,以期能为政府提供科学的依据,使有限的医药卫生资源的配置达到效用最大化。
1 资料与方法
1.1 资料来源 利用中国期刊全文数据库(CNKI)、万方数据库。以“药物性肝损害”、“肝功能异常”、“氨基转移酶”升高为主题词和关键词,检索1994年1月至2009年12月药物致肝损害的相关文献,入选文献共187篇,共计3246例。
1.2 入选标准 药物性肝损害的诊断标准[2]:①发病前有明确的服药史;②用药后肝功能检查丙氨酸氨基转移酶(ALT)或胆红素(BIL)单项升高,而其中有一项超过正常上限的2倍;③排除甲、乙、丙、丁、戊型肝炎,EB病毒性肝炎,酒精性肝炎、脂肪肝等;④排除心功能不全或其他原因所致肝功能损害;⑤原有病毒性肝病史或肝炎病毒血清学标志阳性者,用药前无症状且肝功能正常。剔除数据不全、不符合要求的文献。
1.3 直接成本 药物性肝损害的直接成本可认为是患者发生药物性肝损害时发生的费用,分为非医疗成本和医疗成本两部分。直接非医疗成本是指与提供医疗服务项目有关,但不是用于患者治疗的成本,如必须增加的食宿费、营养费、路费等,可用直接消耗的数量和单价计算;直接医疗成本是指直接与药物治疗有关的固定及可变成本,如护理人员在静脉给药过程中消耗的时间折算成工资的成本,一次性注射器或输液等低值易耗物品的消耗,甚至整个住院期间的床位费、诊疗费、化验费、药费等[3]。
1.4 间接成本 药物性肝损害的间接成本测算应从全社会角度考虑,包括由疾病造成的间接医疗成本和间接非医疗成本。利用人力资本法对药物性肝损害治疗中间接费用进行计算(参考2009年郑州市国民经济和社会发展统计公报,2009年郑州市年人均GDP44000.00元),从研究可行性出发,只计算误工损失。具体测算如下:住院治疗误工成本=住院天数×年人均GDP/365;住院陪护误工成本=陪护天数(即儿童住院天数)×年人均GDP/365(只计算儿童患者的陪护1人次);门诊误工成本=因药物性肝损害门诊人次年人均GDP/730(一次门诊计0.5个工作日损失)。
1.5 隐性成本 隐性成本指患者因病遭受的痛苦、悲伤、抑郁等难以用货币确切计量的成本。此类成本可来自疾病本身,也可来自治疗该疾病的卫生服务,如药物副作用造成的痛苦、抑郁等。目前在药物经济学研究中,隐性成本通常被忽略,仅在治疗方案的决策中加以考虑[3]。
1.6 统计学方法 将所有数据导入Excel,进行数据统计和分析。
2 结果
2.1 发生药物性肝损害患者性别、年龄分布 3246例药物性肝损害的患者中,男性占49.87%,女性占50.13%,差异无统计学意义(P>0.5)。发生药物性肝损害患者年龄分布见表1。

表13246例药物性肝损害患者年龄分布(例,%)
2.2 引发药物性肝损害的给药途径分布 3246例药物性肝损害的患者中,口服给药最多,有2398例(占73.88%),静脉给药其次,有544例(占16.75%)。引发药物性肝损害的给药途径分布见表2。
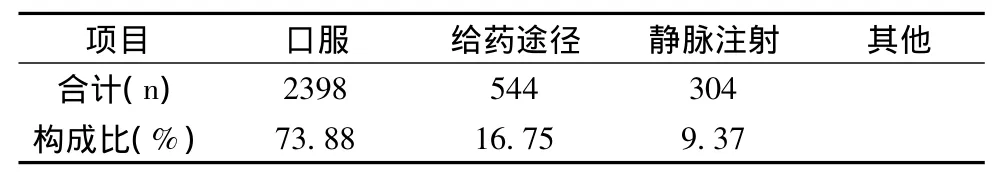
表2 3246例药物性肝损害患者的给药途径分布(例)
2.3 肝损害发生时间 注射液发病时间最短为用药后1.5 h[4],最长时间2周[5]。口服制剂发病时间在服药后2周 ~3个月内多见,最短2 h[6],最长8年[7]。其潜伏期多集中在 2~4周,占33.78%。
2.4 引发药物性肝损害的药物种类、例数、构成比 详见表3。
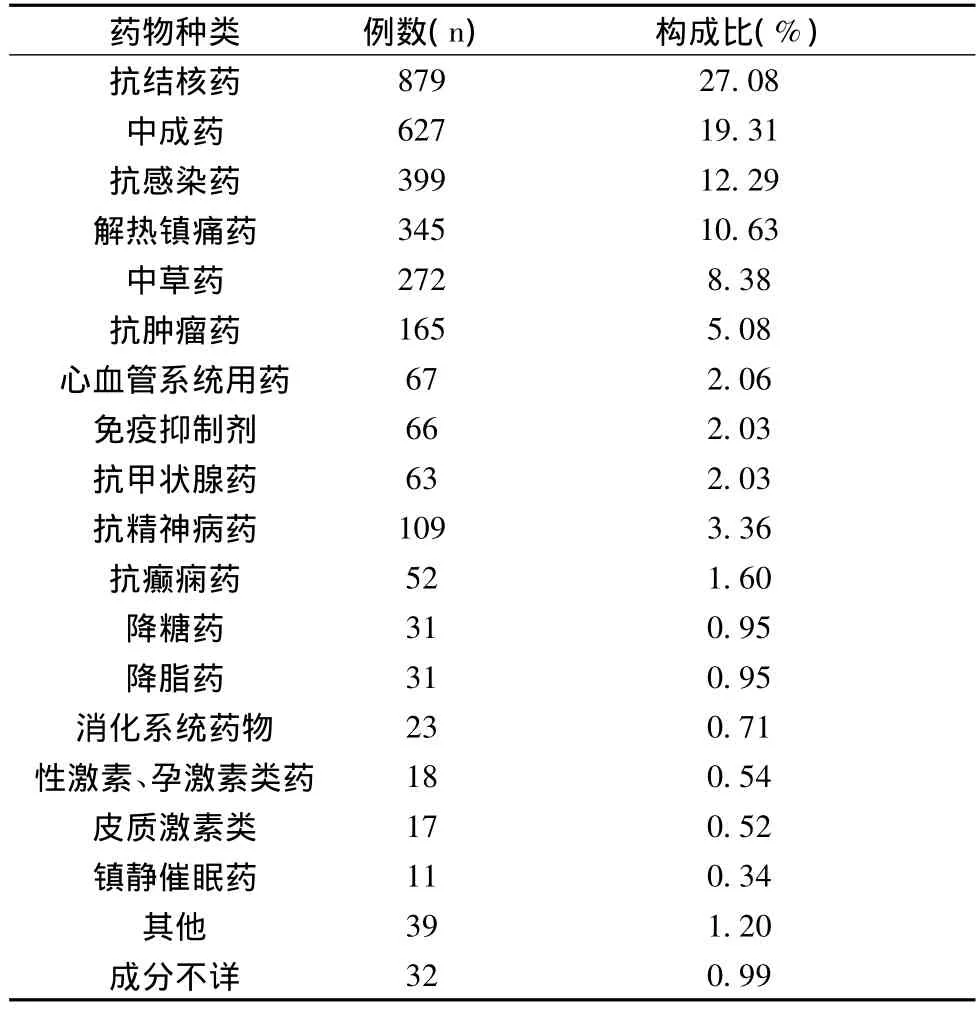
表3 3246例药物性肝损害使用药物的种类、例数、构成比(例,%)
2.5 药物性肝损害患者的实验室检查 3246例药物性肝损害患者的实验室检查结果见表4。

表4 药物性肝损害患者的肝功能指标
2.6 药物性肝损害转归 患者停用可疑药物,症状自行缓解348例,占10.72%;经过保肝退黄治疗,治愈1598例,占49.23%;好转652例,占20.09%;治疗无效或病情加重141例,占4.34%;死亡69例,占2.13%;未治愈自动出院或文献记载不明确438例,占13.49%。
2.7 药物性肝损害的损失成本 肖永红[8]等采用文献检索与现场病例调查等方法,对抗菌药物所致急性肝损害和慢性肝损害等不良反应进行研究,结果表明,用于不良反应的处置费用(不包括手术费)为:165例急性肝损害总费用8402.29元,28例慢性肝损害总费用6736.93元,平均住院日15.46d。由此计算每例药物性肝损害的处置费用平均为78.44元。处置药物性肝损害需支付的成本包括直接成本(费用)、间接成本和隐形成本。其中直接成本和间接成本依照本文方法计算,而隐形成本难于用货币确切计算,本文并未涉及。经计算3246例 DILI患者的直接成本损失254616.24元,间接成本损失为6049476.82元。
3 讨论
药物性肝损害的发生机制包括:①药物及其代谢产物的直接毒性作用。进入体内的药物通过P450酶系经过氧化还原水解等第一相反应,转化为水溶性强的代谢产物易于排出体外。在生物转化的过程中由于酶活性的改变,产生过多的毒性代谢产物如亲电子基、自由基、氧自由基等,可与细胞大分子如蛋白质、脂质、核酸等相互作用,导致蛋白质结构破坏、失活、脂质过氧化,DNA损伤及氧化应激等。此外,这些活性代谢产物还可能破坏离子梯度,使钙离子转运障碍,细胞内钙离子潴留;还可损伤线粒体蛋白,抑制ATP合成,引起肝细胞脂肪变性等。这些细胞损害作用最终可导致肝细胞的坏死、凋亡,药物性肝病甚至是肝衰竭[9]。②药物介导的过敏性肝炎。药物或者药物的活性代谢产物,与内源性蛋白质共价结合形成免疫复合物,从而引起机体的细胞免疫或体液免疫[10]。特点是具有不可预测性和免疫异常的指征。③与胆汁淤积有关。药物干扰胆汁酸的摄取,干扰胆汁酸的肝内转运,干扰毛细胆管的胆汁分泌,干扰毛细胆管的骨架结构。常见的引起胆汁淤积型肝炎的药物有皮质类固醇、避孕药、氟脱氧尿嘧啶核苷等。
统计发现,药物性肝损害发生的患者无性别差异。而年龄分布不均匀,年龄<20岁的只有4.11%,说明药物性肝损害的发生一方面与药物的毒性有关,另一方面与特异体质即个体的易感性有关。随着年龄的增加,肝脏的生理及代谢状态发生变化,机体的代偿适应能力下降,对药物的耐受性减低,易发生药物的体内潴留引起肝毒性作用。
从给药途径可看出,口服用药易引发药物性肝损害,达73.88%。可能与患者依从性较差有关。用药超剂量、长时间用药和同时应用多种肝脏毒性药物都易引起肝损害,提示患者服药期间加强血药浓度监测。
由表3显示,易引发药物性肝损害的药物中,排在前5位的药物种类分别是:抗结核药(27.08%)、中成药(19.31%)、抗感染药(12.29%)、解热镇痛药(10.63%)、中草药(8.38%)。提示抗结核药在使用中应积极加强监测,这类药本身或其代谢产物对肝细胞有直接、间接的毒性,另一方面,抗结核药的联合使用也加重了肝毒性反应。中成药和中草药引起药物性肝损害需要高度重视,这与传统认为中药安全相悖。中药化学成分复杂,其有效性和安全性常基于经验,更缺乏临床对照试验和药理学研究,因此,中药应用的安全性规范和管理监控的加强迫在眉睫。抗感染药致药物性肝损害有逐年增加的态势,这与此类药品在国内广泛使用有关,据报道,我国医院抗菌药物使用率平均为67% ~82%[11]。已引起民众重视,遏制抗感染药物的滥用是当务之急。解热镇痛药多数为OTC药物,其药物性肝损害已造成严重后果,人们在自用药时,迫切需要药师和医师有效的宣传指导。药物性肝损害易发时间为2-4周,提示患者此时间段应加强监测。药物经济学(Pharmacoeconomics,PE)是以卫生经济学为基础发展起来的一门新型边缘学科,为临床合理用药和制定最佳疾病防治措施提供科学依据,使用药标准由过去简单的安全、有效,转变为安全、有效、经济,使有限的卫生资源发挥出最大的经济效益[12]。
2009年全国药品不良反应监测网络共收到《药品不良反应/事件报告表》638996份。据中国医药报报道,药物性肝损害事件占10%-15%,且还在以每年5%的速度上升。由此推算2009年药物性肝损害事件造成的直接成本损失为501228.46-7518426.93元,间接成本损失为11908783.01-178631745.15元。由于我国不良反应报告系统不尽完善,对药物性肝损害事件进行药物治疗的病例大于本研究,由此估计其可能造成的药品治疗成本可达数千万元,导致药物性肝损害事件治疗成本可达数亿元。
本文结合药物性肝损害分析工作开展药物经济学评价的探索,试图提示对药物不良反应的经济学研究的重要性。通过研究可以掌握药品不良反应的发生率及特点,了解为此所付出的经济成本,使医药卫生人员及时了解有关不良反应的发生情况与危害性,加强对ADR的警觉性,并在用药全过程中采取必要的预防措施,减少ADR的重复发生例数,使发生症状减至最轻,从而减少经费支出,并为上级卫生行政管理部门制定决策提供科学参考依据。作为管理决策人员,从药物经济学角度开展ADR评价工作,减少ADR发生例数,可以明显减少患者的住院天数,减少医药费用的消耗,避免不必要的纠纷,最终达到保障人民用药安全、维护人民身体健康的目的。
[1] 李珏,刘立新.药物性肝损害发生机制与诊治进展.山西医科大学学报,2007,38(7):656-659.
[2] 杜建霞,沈玲.170例药物性肝损害的临床分析.中国药房,2008,19(2):138-139.
[3] 刘洁,顾海.药品不良反应成本测算研究.卫生经济研究,2007(2):18-19.
[4] 张强,区静,谢景文.静滴黄芪注射液致肝及肾功能损害1例华西药学杂志,2001,16(2):127.
[5] 胡文凤,李淑敏,阎丽霞.静滴复方丹参注射液出现肝损害1例.中国新药与临床杂志,2001,20(2):154.
[6] 赵蕾,叶元林.逍遥丸引起药物性肝损害1例.时珍国医国药,2000,11(4):350.
[7] 李乃国,张传楣,他巴唑致严重肝脏损害1例.临床肝胆病杂志,2007,23(3):237.
[8] 肖永红,侯芳,王进等.抗菌药物不良反应的社会与经济后果调查.中国卫生经济,2010,29(5):94-96.
[9] Micbael P.Cynthia Ju.Mechanisms of drug-induced liver injury.AAPSJ.2006,8(1):48-54.
[10] Castell JV,Castell M.Allergic hepatitis induced by drugs.Curr Opin Allergy Clin Immunol.2006,6(4):258-265.
[11] 林阳,陈燕.围手术期抗菌药物预防性应用的调查.药物不良反应杂志,2006,8(3):181.
[12] 阎小青.药物经济学研究概述.天津药学,2009,21(6):49-51.
10.14164/j.cnki.cn11-5581/r.2012.11.067
450052 郑州大学第一附属医院(岳晓红 杜书章马晓华 汤姝 陈晓丽 高丽 张瑞 张晓坚);河南省濮阳市油田总医院(黄荆南)
