短期胰岛素联合二甲双胍治疗糖耐量减低的疗效观察
2011-09-11天津市洪湖医院300130
王 婕 甄 丹 天津市洪湖医院 300130
有资料显示国内糖耐量减低(IGT)的患病率高达7.21%,每年大约有11.9%~16.7%的IGT转变为糖尿病[1]。大部分2型糖尿病患者几乎都要经过IGT阶段,故有人把IGT者视为糖尿病发病的高危人群或糖尿病前期。IGT患者的部分胰岛β细胞功能是可逆的,故对其短期胰岛素强化治疗使血糖得到满意控制,可恢复和改善胰岛β细胞功能,减少慢性并发症[2]。本文应用短期胰岛素强化联合二甲双胍治疗,取得良好效果。
1 资料与方法
1.1 一般资料 选择我院2009年12月-2010年11月诊断的148例血糖增高者,均符合1997年美国糖尿病学会(ADA)建议的新标准[3],1999年 WHO制定的诊断标准,诊断为IGT,病程均小于1个月,排除严重感染、严重肝肾疾患及心功能不全患者,入选患者均知情同意。随机分为2组,短效胰岛素联合二甲双胍治疗组(观察组)78例,男40例,女38例,年龄34~71(50±5)岁;糖化血红蛋白(Hb A1C)≥10%,体重指数(BMI)为(26±2)kg/m2。二甲双胍治疗组(对照组)70例,男36例,女34例,年龄33~70(50±6)岁;糖化血红蛋白(Hb A1C)≥10%,体重指数(BMI)为(26±2)kg/m2。2组患者性别、年龄、糖化血红蛋白、体重指数等比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 全部患者在饮食控制和运动疗法的基础上,观察组给予预混门冬胰岛素30(速效/中效为3∶7),初始计量为早、晚餐前各4U皮下注射,3d后调整胰岛素剂量:二甲双胍0.5g,3次/d。血糖达标(FBG<6.1mmol/L,2hPG<7.8mmol/L)后维持治疗4周,停用胰岛素。对照组单用二甲双胍0.5g,3次/d,或加1种磺脲类降糖药,必要时加阿卡波糖或马来酸罗格列酮。2组均监测空腹及三餐后2h血糖,根据血糖水平调整胰岛素及口服药剂量。以FBG<6.1mmol/L,2h PG<7.8mmol/L 为 控 制 目 标。 血 糖 <2.8mmol/L为低血糖。达标后维持治疗4周后停药观察并随访1年。
1.3 观察指标 胰岛素强化治疗前、治疗后3个月测定FBG、2hPG、空腹 C肽(CP)、空腹胰岛素(FINS)、Hb A1C、BMI等,连续随访1年。FBG、2h PG用全自动生化分析仪测定,Hb A1C用亲和层析微柱法测定,CP、FINS水平用放射免疫测定,以稳态模型法计算胰岛素功能;β细胞功能(HOMA-β)=FINS×20/(FBG-3.5),胰岛素抵抗指数(HOMA-IR)=FINS×FBG/22.5[4]。
1.4 统计学方法 使用SPSS13.0统计软件进行处理。计量数据均用均数±标准差(±s)表示,采用t检验;计数数据用率(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
表1 2组治疗前、治疗后3个月血糖、CP及BMI变化(±s)
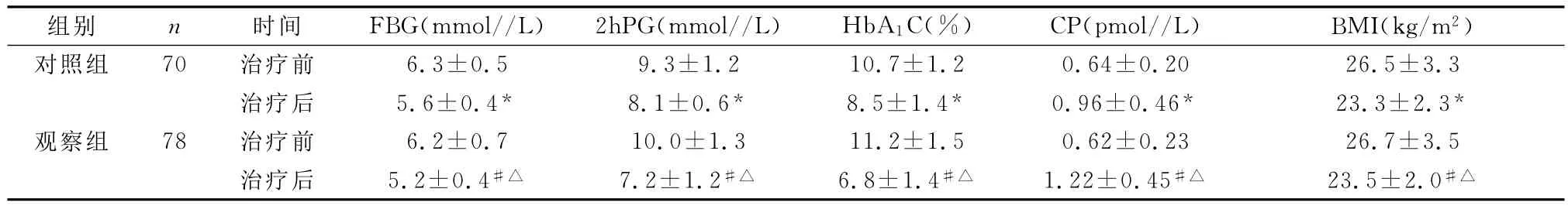
表1 2组治疗前、治疗后3个月血糖、CP及BMI变化(±s)
注:与治疗前相比,*P<0.05,#P<0.01;与对照组治疗后比较,△P<0.05。
组别 n 时间对照组 70 治疗前治疗后 5.6±0.4* 8.1±0.6* 8.5±1.4* 0.96±0.46* 23.3±2.3*观察组 78 治疗前 6.2±0.7 10.0±1.3 11.2±1.5 0.62±0.23 26.7±3.5治疗后 5.2±0.4#△ 7.2±1.2#△ 6.8±1.4#△ 1.22±0.45#△ 23.5±2.0#△
2.1 治疗效果 观察组患者治疗后糖尿病症状(多尿、多饮、多食)消失时间(7±2)d,对照组患者治疗后症状消失时间(13±4)d,2组比较差异有统计学意义(P<0.05)。随访1年时,观察组控制饮食及运动可以维持良好的血糖水平者43例(55.1%),单用二甲双胍治疗者33例(42.3%),磺脲类联合二甲双胍治疗者2例(2.6%);对照组单纯依靠控制饮食及运动可以维持良好的血糖水平者16例(22.9%),单用二甲双胍治疗者28例(40%),磺脲类联合二甲双胍治疗者26例(37.1%)。2组患者单纯靠饮食控制及运动控制率比较差异有统计学意义(P<0.05)。
2.2 生化指标和CP、BMI的变化 2组治疗后3个月FBG、2h PG及BMI与治疗前比较,均有明显的下降(P<0.01 ,P<0.05),CP有明显的上升(P<0.01,P<0.05),且观察组优于对照组(P<0.05)。见表1。
2.3 胰岛β细胞功能的变化 2组治疗后FINS、HOMA-β与治疗前比较,均有明显的上升(P<0.01,P<0.05),且观察组优于对照组(P<0.05)。而2组治疗前、后及2组间比较,HOMA-IR差异无统计学意义(P>0.05),见表2。
表2 2组治疗前、治疗后3个月β细胞功能的变化(±s)
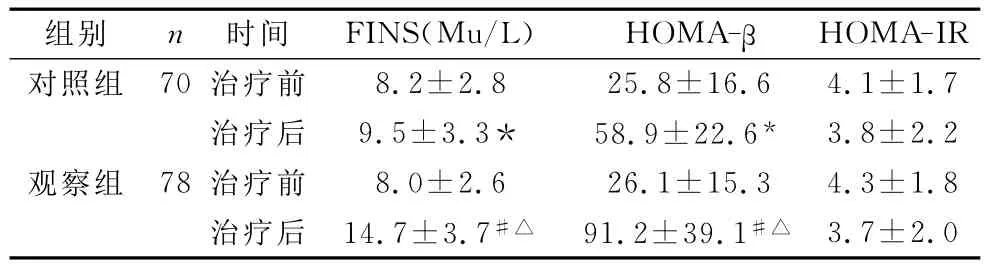
表2 2组治疗前、治疗后3个月β细胞功能的变化(±s)
注:与治疗前相比,*P<0.05,#P<0.01;与对照组治疗后比较,△P<0.05。
HOMA-IR对照组 70治疗前 8.2±2.8 25.8±16.6组别 n 时间 FINS(Mu/L) HOMA-β 3.7±2.0 4.1±1.7治疗后 9.5±3.3* 58.9±22.6* 3.8±2.2观察组 78治疗前 8.0±2.6 26.1±15.3 4.3±1.8治疗后 14.7±3.7#△ 91.2±39.1#△
3 讨论
IGT是一组因基因代谢异常并可能向糖尿病(DM)发展的病理生理过程的中间间断,是DM二级防治的重点[5]。IGT属糖尿病前期,如不及时控制,并且这类患者心血管疾病的发病率也明显上升[6]。采用干预措施可能逆转糖耐量减低状况,从而可以有效阻止该人群进展为糖尿病。对IGT患者,既往的治疗方法是阶梯式治疗模式,将胰岛素作为最后的选择。目前认为早期胰岛素强化治疗可有效控制血糖,减少高血糖的毒性作用,胰岛素分泌功能和胰岛素抵抗可随之改善,有利于以后的血糖控制。胰岛素抵抗和胰岛素分泌障碍是2型糖尿病发病中的两个环节,而贯穿病程的胰岛素抵抗及糖毒性对胰岛β细胞的不断损伤,导致了β细胞功能进一步衰退[7]。而β细胞功能缺陷是糖尿病发病的必要条件,其下降速度决定了糖尿病变发展的速度[8]。血糖升高增加细胞内糖含量产生糖毒性,可使胰岛β细胞分泌功能呈进行性损害。有研究发现,高血糖本身对胰岛β细胞的功能有毒性作用,但在维持短期血糖正常后,高血糖的某些毒性作用可以消除,胰岛β细胞的功能可以逆转[9,10]。二甲双胍是胰岛素增敏剂,能增强外周组织对胰岛素的利用但不刺激胰岛素分泌,故不会增加胰岛β细胞的负担;但对2型糖尿病患者离体胰岛进行的研究发现,二甲双胍可增加胰岛素的合成与分泌,并且该作用与二甲双胍抑制氧化应激有关[11]。通过对IGT短期胰岛素加用二甲双胍强化治疗,在较短的时间内使血糖得到满意控制,以解除高血糖的毒性作用。同时补充外源性胰岛素可以使患者的胰岛得到适当的“休息”,最终可使受抑制的胰岛功能得以恢复。本文显示,经短期皮下注射胰岛素加用二甲双胍强化治疗的IGT患者,空腹血糖、餐后2h血糖显著下降,胰岛β细胞的功能明显恢复,停用胰岛素后部分患者在较长的一段时间里单纯饮食控制和运动就可以维持血糖基本正常,部分口服降糖药的患者血糖稳定,糖化血红蛋白下降并达标。因此,短期每天2次皮下注射预混胰岛素同时加用二甲双胍治疗,对IGT患者疗效显著,且经济,方法简单。
[1] 杨文英,林丽香,齐今吾,等.阿卡波糖和二甲双胍对IGT人群糖尿病预防的效果-多中心3年前瞻性观察〔J〕.中华内分泌代谢杂志,2001,17:131-134.
[2] 王建华.糖尿病的胰岛素治疗及新认识〔J〕.中国全科医学,2005,8(4):301-302.
[3] American Diabetes Association.Report of expert committee on the diagnosis and classification of diabetes mellitus〔J〕.Diabetes Care,1997,20:1183.
[4] 洪岭,张胜兰.抗炎与2型糖尿病〔J〕.国际内分泌代谢杂志,2007,27(2):118-123.
[5] 傅茂,傅祖植.糖耐量减低的危害及其机制〔J〕.中华内分泌代谢杂志,2002,18(1):78.
[6] Knowler WC,Barrett-Connor E,Fowler SE,et al.Reduction in the evidence of type 2 diabetes with life-style intervention or melformin〔J〕.N Engl J Med,2002,346(6):2796-2803.
[7] Purreiio F,Rabuazza AM.Metabolic factors that affect beta-cell function and survival〔J〕.J Diabetes Nutr Metab,2000,13(2):85-91.
[8] 翁建平,李延兵,许雯.短期持续胰岛素输注治疗对初诊2型糖尿病患者胰岛β细胞功能的影响〔J〕.中国糖尿病杂志,2003,11(1):10-13.
[9] 葛代初,刘伟,郭慧敏.胰岛素泵强化血糖控制对改善初发2型糖尿病患者胰岛β细胞功能的对照研究〔J〕.安徽医药,2008,(9):861-862.
[10] Svitiz WL.Lipotoxicity and glucotocicity in type 2 diabetes effects on development and progression〔J〕.Postgrad Med,2001,109(1):55-59,63-64.
[11] Marchetti P,Del Guerra S,Marselli L,et al.From type 2 diabetic patients have functional defects and increased apoptosis that are ameliorated bymetformin〔J〕.J Clin Endocrinol Metab,2004,89(11):5535-5541.
