鞘内注射甲泼尼龙治疗多发性硬化的疗效
2011-05-31董艳玲李吕力李瑶宣滕晓茗肖继东张德敏
董艳玲 李吕力 李瑶宣 梁 浩 滕晓茗 肖继东 张德敏
(广西壮族自治区人民医院神经内科,广西 南宁 530021)
糖皮质激素是多发性硬化(MS)主要治疗药物,但由于全身用药血药浓度低,部分患者对激素不敏感,而长期用药可增加不良反应的发生率和激素的依赖性〔1〕。本研究对确诊为MS急性期患者采用鞘内注入甲泼尼龙(MPS)治疗,与MPS冲击治疗及常规地塞米松(DXM)治疗进行对比分析,探讨MPS不同用药途径治疗MS的疗效,寻找更好的治疗方法。
1 资料与方法
1.1 对象与分组 101例均系我院2007年1月至2010年5月同期住院患者,按McDonald(2005)诊断标准确诊为MS,且为急性期患者。鞘内注射MPS组32例,男10例,女22例,年龄18~58〔平均(35.5±11.21)〕岁,病程3个月 ~10年,神经功能障碍量表(EDSS)评分1.5~8.0〔平均(4.23±1.89)〕分;中枢神经系统受累12例,脊髓受累20例。MPS冲击组38例,男12例,女26例,年龄19~59〔平均(36.3±11.83)〕岁,病程3~11年,EDSS评分1.5~8.0〔平均(4.41±2.06)〕分;中枢神经系统受累14例,脊髓受累24例。常规DXM组31例,男10例,女21例,年龄19~59〔平均(36.5±11.84)〕岁,病程3个月~12年,EDSS评分1.5~8.0〔平均(4.36±1.98)〕分;中枢神经系统受累13例,脊髓受累18例。三组在年龄、性别、病程、病变部位、病灶数、发病次数和治疗前EDSS评分等差异无显著性(P>0.05),均已除外严重感染、结核、糖尿病及严重脏器功能不全等情况。
1.2 方法
1.2.1 治疗方法 鞘内注入MPS组:常规腰穿、测压、取CSF化验后,缓慢鞘内注入MPS 40 mg+生理盐水5 ml。1次/3 d,治疗3次。从最后一次鞘内注射次日起改为口服泼尼松60 mg/d,常规逐渐减量。MPS冲击组:MPS 1 000 mg加入0.9%生理盐水500 ml缓慢静点,于2 h内滴完,连续5 d,改为口服泼尼松60 mg/d,常规逐渐减量。常规激素治疗组:DXM组10 mg加入0.9%生理盐水250 ml缓慢静点,连续10~15 d,改为口服泼尼松60 mg/d,常规逐渐减量。
1.2.2 疗效评价 参照Kurtzke的EDSS,分别在治疗前、治疗后5、10、15 d分别进行评分,将对治疗的反应分为四级:显效(EDSS评分下降≥2.0)、见效(EDSS评分下降0.5~1.5)、无效(EDSS评分于治疗前后无改变)、恶化(EDSS评分增加)。各组的有效率(%)=(显效数+见效数)/各组例数。以Kurtzke扩充致残量表(EDSS)评分在治疗前后的变化反映疗效,评定分别在治疗5、10、15 d进行。
1.3 统计学方法 采用SPSS13.0统计软件进行处理,计数资料采用χ2检验;计量资料用x±s表示,组间比较用t检验。
2 结果
2.1 三组患者治疗后有效率 鞘内注射MPS组治疗后5、10、15 d有效率分别为81.3%、87.5%、90.6%,MPS冲击组分别为55.3%、78.9%、89.5%,常规DXM 组49.1%、58.1%、67.7%,鞘内注射MPS组与MPS冲击组、常规DXM组比较治疗后5 d时有效(P<0.05);说明鞘内注入比常规方法见效快,而MPS冲击组与常规激素组比较差异无统计学意义(P>0.05)。10、15 d时鞘内注射MPS组及MPS冲击组治疗有效率与常规DXM组比较差异有统计学意义(P<0.05)。
2.2 各组不同时间评定EDSS评分平均减少数的比较 疗效以EDSS评分减少表示,鞘内注射MPS组EDSS评分平均减少数5 d时明显多于MPS冲击组及常规DXM组差异有统计学意义(P<0.05),10、15 d时鞘内注射MPS组及MPS冲击组明显多于常规DXM组差异有统计学意义(P<0.05)。见表1。
2.3 脊髓受累为主的MS治疗不同时间平均EDSS评分减少的比较 以脊髓受累为主的MS采用鞘内注射MPS 5、10 d时神经功能改善均优于MPS冲击组及常规DXM组。见表2。
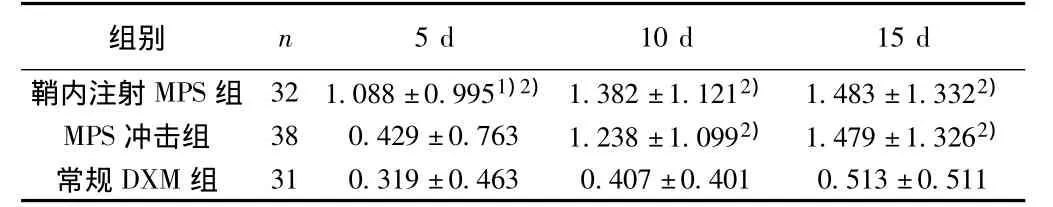
表1 各组不同时间评定EDSS评分平均减少数(x±s)
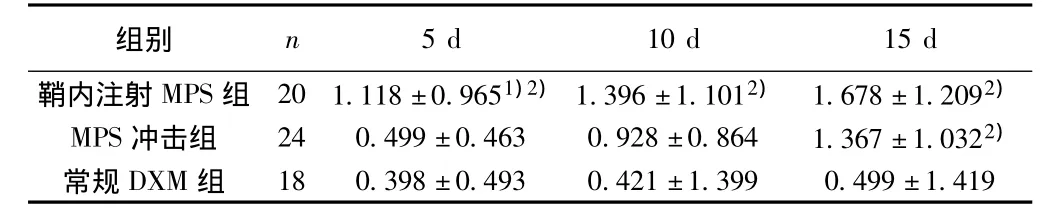
表2 以脊髓受累为主的MS治疗不同时间平均减少EDSS评分(x±s)
3 讨论
MS是一种由细胞介导的中枢神经系统伴炎性改变的自身免疫性脱髓鞘性疾病,迄今尚无根治方法。肾上腺糖皮质激素具有免疫调节、抗炎、保护血脑屏障等作用而被广泛用于MS的治疗,是长期以来临床治疗MS的主要用药。临床试验证实,在急性发作和加重期,用肾上腺糖皮质激素可减轻症状的严重程度并缩短急性期〔2〕。近年来国外几项多中心、随机、双盲、安慰剂对照的前瞻性临床研究认为皮质类固醇激素并不能改变MS病程及减少复发〔3〕,但因其急性期疗效肯定、用药简便、价格便宜,长期以来仍是治疗急性发作和复发的主要药物。其作用机制主要有:①促炎症、水肿消退;②免疫调节作用;③改善神经传导功能。不良反应主要为血糖升高、骨质疏松、感染等。常用药物有MPS、泼尼松及DXM等,为减轻不良反应,主张大剂量短程疗法。临床使用中发现,脊髓型MS对MPS冲击相对不敏感,部分危重患者对治疗的耐受性较差,可能与大剂量MPS较强地抑制免疫反应有关〔4〕。静脉点滴DXM或口服泼尼松等在急性期不如大剂量短程冲击疗法有效,并且当患者对治疗不敏感时,往往需延长用药时间,从而增加骨质疏松、血糖升高等不良反应的发生。大剂量MPS冲击治疗可获得迅速的治疗效果,但是尚无足够证据证明大剂量MPS冲击治疗可获得满意的长期疗效〔5〕。
本文证实肾上腺糖皮质激素对于急性期MS有效。鞘内注射MPS起效快于MPS静脉点滴及DXM静脉点滴,能够很快地控制病情的进展,使其缓解并促进恢复。鞘内注入MPS治疗脊髓受累为主的MS组在有效率、平均EDSS评分减少数值及显效时间上均优与MPS冲击组。
鞘内注入MPS的特点:疗程短,起效较快,近期疗效显著,操作简便,经济,不良反应相对小,建议用于急性期的主要脊髓受累的MS,对于MPS冲击效果不理想的脊髓损害为主的MS不失为另一选择。缺点为有创性治疗,需反复腰穿。皮质类固醇激素是目前治疗复发期MS的首选药物,但现在对于其使用的最佳剂量和途径并没有获得一致的观点,今后应加强不同药物剂量及不同用药方式的疗效比较的研究。
1 郭怡菁,胡学强.多发性硬化临床免疫干预治疗研究现状〔J〕.中国神经免疫学和神经病学杂志,2001;8(4):228-30.
2 Itoyama Y.Recent therapeutics strategy for multiple sclerosis〔J〕.Rinsho Shinkeigaku,2001;41(12):1214-7.
3 Mayr WT,Rodriguez M.Multiple sclerosis update〔J〕.Minnmed,2002;85(6):36-9.
4 Keegan BM,Noseworthy JH.Mutiple sclerosis〔J〕.Annu Rev Med,2002;53(2):285-302.
5 Martinz-Caceres EM,Barrau MA,Brieva L,et al.Treatment with methylprednisolone in relapses of multiple sclerosis patients:immunological evidence of immediate and short-term but not long-lasting effects〔J〕.Clin Exp Immunol,2002;127(1):165-71.
