156例新生儿双胎妊娠结局分析
2010-09-17翟金亚施利萍
翟金亚 施利萍 王 蔚
盐城市射阳县人民医院妇产科(224300)
双胎妊娠属高危妊娠范畴,其早产发生率及围生儿病死率较单胎妊娠高,而且分娩期的处理是影响双胎妊娠新生儿预后的重要环节。降低新生儿病死率是产科工作者十分关注的问题,现对在射阳县人民医院分娩的156例双胎妊娠资料总结如下。
1 资料与方法
1.1 资料来源
1998年1月至2009年12月在射阳县人民医院分娩的产妇共12102例,其中双胎妊娠161例,发生率为1.33%。除外死胎5例,余156例作为本研究对象。产妇平均29.2岁,22~54岁,初产妇110例,经产妇46例,平均孕周为36+1周(28+3~41周),新生儿平均体质量2302.7g(1000~3300g)。
1.2 胎方位与分娩方式
见表1。
1.3 妊娠并发症
早产59例,占37.82%,子痫前期-子痫23例,占14.74%,中、重度贫血5例,占3.20%,胎盘早剥3例,占1.92%,双胎输血综合征2例,占1.28%,脐带脱垂1例,占0.64%。
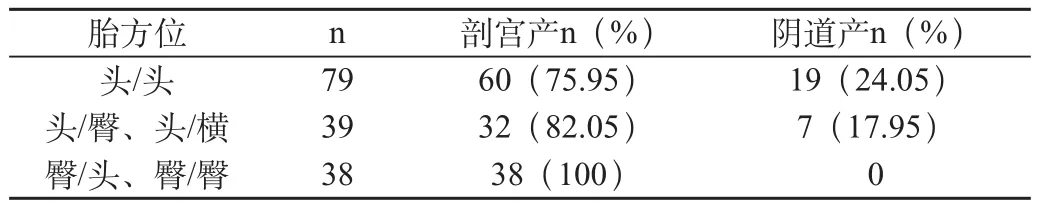
表1 双胎妊娠胎方位与分娩方式的关系
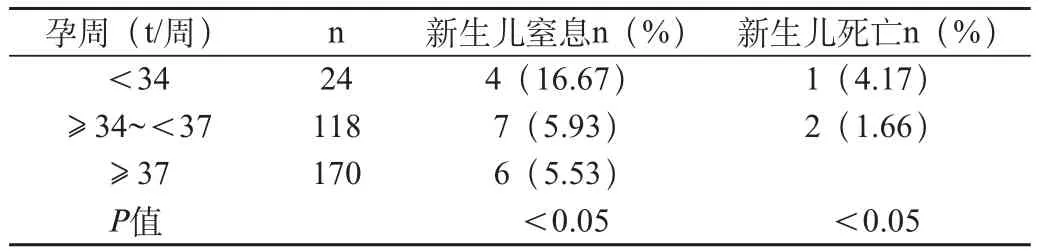
表2 双胎妊娠分娩孕周与新生儿结局关系
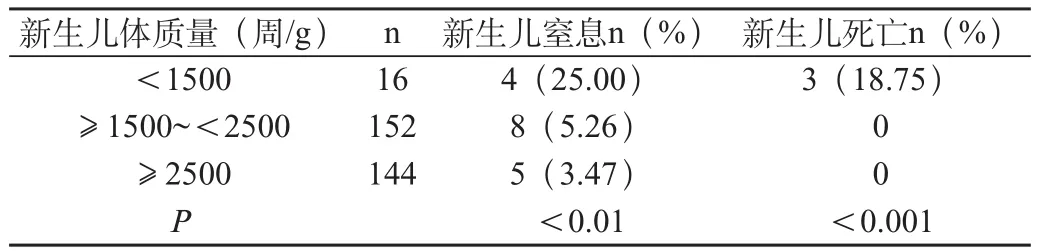
表3 双胎妊娠新生儿出生体质量与新生儿预后关系

表4 妊娠期并发症与新生儿预后关系
1.4 新生儿情况
本组新生儿312例,其中新生儿窒息17例,占5.45%,新生儿死亡3例,占0.96%。
1.5 统计学处理
采用χ2检验与精确概率法。
2 结 果
2.1 不同分娩孕周与新生儿结局
本组孕周<34周组的新生儿窒息率及病死率≥34~<37周组及≥37周组者高(P<0.05),3组差异有显著性,见表2。
2.2 新生儿出生体质量与新生儿预后关系
新生儿出生体质量<1500g组出现窒息和死亡的发生率其他两组高(P<0.01,P<0.001),见表3。
2.3 不同分娩方式与新生儿结局关系
156例双胎妊娠中剖宫产手术组新生儿260例,占总数83.33%,其中新生儿窒息8例,发生率为3.08%,无1例新生儿死亡。经阴道产组新生儿52例,占总数16.27%,其中新生儿窒息9例,发生率17.31%,新生儿死亡3例,发生率为5.77%。死亡3例中1例为孕29周,第二胎儿顺产后重度窒息,转儿科后死于新生儿肺炎合并心衰,另2例为双胎,头位,孕36周,第一个胎儿因胎儿窘迫行产钳术,娩出胎头后见脐带绕颈过紧,予以断脐,娩出后发现系第二胎儿脐带缠绕于第一个胎儿颈上,造成第一个胎儿重度窒息,转儿科后死亡,第二个胎儿死产。剖宫产组与阴道产组新生儿窒息发生率比较差异有高度显著性(P<0.001),两组新生儿病死率比较差异有显著性(P<0.01),剖宫产组新生儿结局较好。
2.4 妊娠期并发症与新生儿预后
在双胎妊娠的并发症中,仍以早产的发生率最高,占37.82%,其次为子痫前期-子痫,占14.74%。子痫前期-子痫的新生儿窒息发生率稍高于早产的发生率,但早产儿病死率最高,因此,早产仍是新生儿死亡的主要原因,见表4。
3 讨 论
3.1 双胎妊娠并发症对新生儿的影响
在双胎妊娠中,早产是最为关键的问题,是围生儿死亡的主要原因之一[1]。本组资料中<37孕周71例,占45.51%,新生儿窒息及死亡均明显高于≥37孕周,其中<34孕周组的新生儿窒息及病死率最高。此外,新生儿出生体质量<1500g组的窒息及死亡均较≥1500~<2500g组及≥2500g组高。因此,对早产的双胎妊娠,尤其是<34孕周者,应以预防为主,尽量延长胎龄,促进胎儿生长发育,减少新生儿并发症,降低围生儿病死率。为了及时发现早产,应组织有经验的产科医师进行筛查,高危人群则于妊娠晚期定期复查B超,测量子宫颈长度以预测早产,子宫颈长度<2cm者,特别是孕周<34周者,建议住院观察,适当使用口服宫缩抑制剂,对有早产先兆者,除使用宫缩抑制剂外,应同时使用地塞米松促胎肺成熟。一旦出现早产应积极做好抢救新生儿的准备。此外,在双胎妊娠并发症中,仍要防止子痫前期-子痫等并发症的发生,一旦发生,根据病情及本院对新生儿护理的水平,适当处理。
3.2 不同分娩方式对围生儿结局的影响
在双胎分娩方式的选择上,一直有争议。双胎第一个胎儿为非头位时多数学者主张剖宫产分娩[2]。对双胎中第一个胎儿为头位,第二个胎儿为非头位的分娩方式仍有争议,本资料头/非头位中剖宫产32例,其中新生儿窒息3例,占9.38%,无新儿死亡,阴道产7例,新生儿窒息2例,占28.57%,新生儿死亡1例,占14.29%,阴道分娩组新生儿窒息及新生儿总病死率均高于剖宫产组,而且本组资料总剖宫产率为83.33%,剖宫产组无1例新生儿死亡,总的新生儿病死率仅为0.96%,明显低于文献报道的8.94%[3]。因此,我们主张双胎中第一个胎儿为胎位异常者剖宫产分娩。也有学者认为除双胎均为头位者,其他胎位均应剖宫产分娩[4]。头/头位双胎多主张阴道分娩,原因为双胎胎儿体质量偏小,发生头盆不称机会少,易试产成功,但在试产过程中随第一个胎儿分娩后,第二个胎儿受子宫收缩乏力,胎盘血流重新分配及第二个胎儿胎位不稳定等因素的影响,造成第二个胎儿窒息及死产的危险性远高于第一个胎儿[5]。此外,试产中出现的胎头交锁,脐带相互缠绕等意外因素难以预测,也是影响双胎围生儿结局的因素之一,本组两例新生儿死亡就是死于两胎脐带互绕,因此,在决定双胎妊娠分娩方式的选择上,除了注意双胎胎位在分娩过程中的并发症外,更应重视第二个胎儿并发症的发生,而剖宫产分娩用于解决上述问题更为安全。
[1]岳梅红.双胎妊娠围生儿预后相关因素分析[J].中国优生与遗传杂志,2003,11(1):52-53.
[2]李小蓉.双胎妊娠分娩方式与围产儿结局[J].川北医学院学报,1995,10(1):37-40.
[3]许建娟,许倩.246例双胎妊娠临床分析[J].中国优生与遗传杂志,2000,8(2):72-73.
[4]肖勇,林静吟,韩冰.双胎妊娠116例分娩时及分娩方式的探讨[J].中国实用妇科与产科杂志,2001,10(11):627-628.
[5]王绍娟.双胎妊娠的分娩方式与妊娠结局探讨[J].中国实用妇科与产科杂志,2004,20(9):490-491.
