外周血炎症标记物预测婴儿支气管肺炎病情预后的价值
2023-11-17李民
李 民
(济南市第三人民医院儿科,山东 济南 250132)
支气管肺炎主要是指由细菌、支原体及病毒感染导致的气道或肺部炎症,属于呼吸科临床较为常见的疾病[1]。婴儿因支气管及肺部均处于发育阶段,加之其机体抵抗力及免疫力相对薄弱,是支气管肺炎的高发人群,如不予以及时有效的治疗,随着病情的进展可能引发重症肺炎,增加临床治疗难度,亦是导致婴儿死亡的重要原因之一[2-3]。此外,支气管肺炎发生后会导致大量毒素的释放,从而对肺泡免疫细胞产生刺激,促使大量炎症介质的合成、释放,导致气道组织的水肿并刺激黏膜分泌,导致病情加重,且随着炎症细胞及炎症介质的大量释放入血,极易引发全身炎症反应综合征,增加死亡的风险[4]。当前,如何早期有效诊治婴儿支气管肺炎已成为临床亟待解决的难题。鉴于此,本研究探讨外周血炎症标记物预测婴儿支气管肺炎病情预后的价值,现报道如下。
1 资料与方法
1.1 一般资料选取2022 年1 月至2023 年1 月济南市第三人民医院收治的300 例支气管肺炎患儿作为研究对象进行回顾性分析。根据小儿危重病例评分(PCIS)[5]的差异将所有患儿分为危重组(120 例)和非危重组(180例)。危重组患儿中男性72 例,女性48 例;年龄1 个月~3 岁,平均年龄(1.42±0.38)岁;病程1~6 d,平均病程(3.11±0.49)d。非危重组患儿中男性111 例,女性69 例;年龄2 个月~3 岁,平均年龄(1.43±0.40)岁;病程1~6 d,平均病程(3.14±0.47)d。不同病情患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。根据临床预后的差异将所有患儿分为预后良好组(228 例)和预后不良组(72 例)。预后良好组患儿中男性133 例,女性95 例;年龄1 个月~3 岁,平均年龄(1.43±0.36)岁;病程1~7 d,平均病程(3.12±0.51)d。预后不良组患儿中男性50 例,女性22 例;年龄3 个月~3 岁,平均年龄(1.45±0.37)岁;病程1~7 d,平均病程(3.14±0.48)d。不同预后患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经济南市第三人民医院医学伦理委员会批准。纳入标准:①符合《儿童社区获得性肺炎诊疗规范(2019 年版)》[6]中支气管肺炎的诊断标准;②入组前未接受过任何抗感染治疗;③年龄1 个月~3 岁。排除标准:①合并肺结核或支气管哮喘等其他呼吸系统疾病的患儿;②存在免疫系统疾病的患儿;③伴有先天性畸形或遗传代谢性疾病的患儿;④心、肝、肾等脏器功能严重不全的患儿。
1.2 研究方法①外周血炎症标记物检测:分别采集患儿入院后次日晨起进食前外周血5 mL,检测C 反应蛋白(CRP)、白细胞介素-6(IL-6)、降钙素原(PCT)及前白蛋白(PA)水平。检测方式选用酶联免疫吸附实验,具体操作以试剂盒说明书为准。CRP 试剂盒购自迈克生物股份有限公司产品,PCT、IL-6 试剂盒购自星童医疗技术(苏州)有限公司,PA 试剂盒购自中元汇吉生物技术有限公司。②治疗方案:所有支气管肺炎患儿入院后均常规予以抗生素治疗,同时予以止咳化痰及维持酸碱、水电解质平衡等支持治疗,抗生素治疗标准参考《儿童社区获得性肺炎管理指南(2013 修订)(下)》[7]进行,治疗7 d。③病情评估:按照PCIS 的差异将研究组患儿分为危重组和非危重组。PCIS 主要内容涵盖呼吸、酸碱度、血红蛋白、心率及肌酐等10 项,将总分≤80 分的患儿纳入危重组,>80分纳入非危重组。④预后评估:治疗7 d 后,患儿咳嗽及气促等一系列临床症状均消失,且感染获得良好控制,无发热,痰培养阴性记作预后良好,未符合以上任意一项即为预后不良。
1.3 观察指标①比较不同病情及不同预后患儿各项外周血炎症标记物水平。②分析外周血炎症标记物水平预测支气管肺炎患儿预后的效能。
1.4 统计学分析采用SPSS 22.0 统计学软件进行数据分析处理。计量资料以()表示,组间比较采用独立样本t检验;预测价值采用受试者操作特征(ROC)曲线分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 不同病情患儿外周血炎症标记物水平比较危重组患儿外周血CRP、IL-6 及PCT 水平均高于非危重组,PA水平低于非危重组,差异有统计学意义(P<0.05),见表1。
表1 不同病情患儿外周血炎症标记物水平比较()

表1 不同病情患儿外周血炎症标记物水平比较()
注:CRP:C 反应蛋白;IL-6:白细胞介素-6;PCT:降钙素原;PA:前白蛋白。
?
2.2 不同预后患儿外周血炎症标记物水平比较预后不良组患儿外周血CRP、IL-6 及PCT 水平均高于预后良好组,PA 水平低于预后良好组,差异有统计学意义(P<0.05),见表2。
表2 不同预后患儿外周血炎症标记物水平比较()
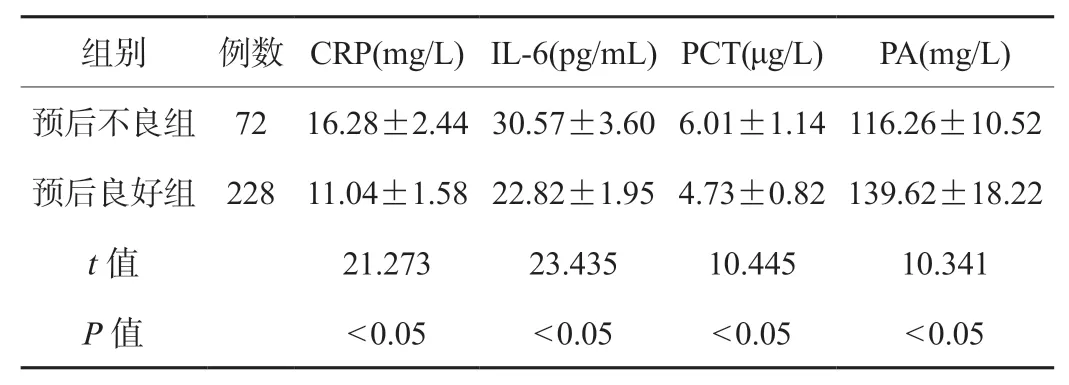
表2 不同预后患儿外周血炎症标记物水平比较()
注:CRP:C 反应蛋白;IL-6:白细胞介素-6;PCT:降钙素原;PA:前白蛋白。
?
2.3 外周血炎症标记物水平预测支气管肺炎患儿预后效能的ROC 分析ROC 曲线分析发现,外周血CRP、IL-6、PCT 及PA 水平联合预测支气管肺炎患儿预后不良的效能优于上述四项指标单独预测(P<0.05),见表3、图1。
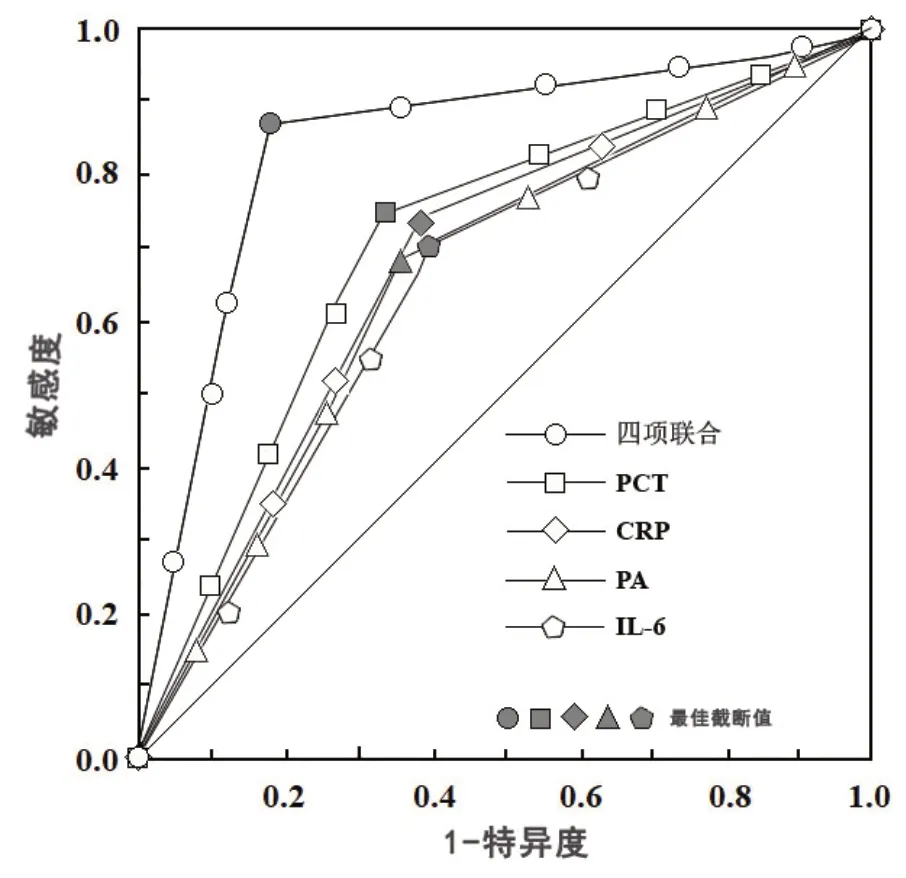
图1 外周血炎症标记物水平预测支气管肺炎患儿预后的ROC 曲线

表3 外周血炎症标记物水平预测支气管肺炎患儿预后效能的ROC 分析结果
3 讨论
受人们生活方式转变及生活环境持续恶化等因素的影响,国内婴儿肺炎的发病率及病死率均呈逐渐升高趋势[8]。因婴儿呼吸系统和免疫系统均处于发育阶段,更易发生支气管肺炎,如不予以及时有效的诊治,不仅会出现呼吸系统的异常改变,还可能增加循环、神经及消化系统等相关并发症的发生风险,严重威胁患儿生命安全[9-10]。因此,在临床工作中如何有效判断支气管肺炎患儿病情显得尤为重要,可为临床治疗方案的制订和实施提供可靠依据,对改善患儿预后具有极其重要的意义。然而,由于婴儿无法通过言语或动作等方式准确表达症状特点,故而迫切需要一种或多种可靠的指标以反映患儿病情程度及预测预后情况。相关研究表明,婴儿发生支气管肺炎后易突破机体防御屏障侵袭下呼吸道,从而促使各种炎症细胞被异常激活,而多种炎症细胞的相互作用会引发多系统损害,导致患儿病情的加剧[11-12]。由此推测,支气管肺炎的发生往往需要一系列炎性细胞因子介导,故而通过对外周血炎症标记物进行监测可能有助于支气管肺炎患儿病情的判断及预后评估。
本研究结果显示,危重组患儿外周血CRP、IL-6 及PCT 水平均高于非危重组,PA 水平低于非危重组。这在既往相关研究报道中得以佐证[13],提示了外周血炎症标记物水平与支气管肺炎患儿病情密切相关,即随着炎症标记物水平的升高,患儿病情加重。本研究发现,预后不良组患儿外周血CRP、IL-6 及PCT 水平均高于预后良好组,PA 水平低于预后良好组。经ROC 曲线分析发现,外周血CRP、IL-6、PCT 及PA 水平联合预测支气管肺炎患儿预后不良的效能优于上述各项指标单独预测。这说明上述炎症标记物水平与支气管肺炎患儿预后有关,可作为评估患儿预后的可靠生物学标记物。分析原因,CRP 属于急性时相蛋白之一,是临床上应用较为广泛的炎症标记物,在正常状态下水平较低,而在机体发生感染时其表达水平可在短时间内迅速升高,并沉积于炎症及组织损伤部位,介导炎症过程。IL-6 是由T 细胞及纤维细胞分泌的一种促炎因子,可刺激急性期蛋白的合成,介导炎症反应的发生、发展过程。PCT 属于降钙素前体激素,在健康状态下,PCT 不会被释放至血液循环中,所以正常血液中的PCT 基本无法检测出;而在机体遭受感染时,所有组织均可诱导PCT 的合成,从而导致其在血液中的水平迅速升高。PA 则是由肝脏合成的非特异性宿主防御细胞因子,可有效清除细菌感染过程中大量释放进血液循环中的多种毒性代谢产物,并逐渐被消耗,导致其血中水平显著降低[14-15]。因此,上述指标的异常表达往往反映了机体炎症反应的加剧,组织损伤程度增加,病情加重。
综上所述,外周血炎症标记物预测婴儿支气管肺炎病情预后的价值较高,值得临床应用。
