生物电阻抗联合中心静脉压监测对接受CRRT治疗的 重症患者预后判断的价值
2022-07-28张兴玉冯茜王明霞蒲琼芳代小雨
张兴玉,冯茜,王明霞,蒲琼芳,代小雨
(绵阳市中心医院肾病内科,四川 绵阳 621000)
0 引言
体液超负荷是危重患者死亡的重要危险因素。近年大量研究表明,体液正平衡显著降低危重患者生存率[1]。连续性肾脏替代治疗(CRRT)是重症患者体液管理的重要手段,但目前评估体液状态的有效方法尚无共识,很大程度上CRRT超滤量的设定取决于医师的临床经验。
生物电阻抗(BIVA)是最近提出的一种用于体液状态评估的方法,其具有无创,方便,低成本,实时测量和良好的可重复性的优点[2,3],能较准确反映细胞内、外液及总水含量,但对血管内循环容量的评估敏感性较差。中心静脉压(CVP)主要反映右心房及胸腔静脉压力,间接反映体内的循环血容量、右心室充盈压及右心功能的变化,是临床常用的监测血流动力学的指标之一。显然,BIVA或CVP只能部分反映液体状态。因此,理论上这两个参数的联合使用可以提供有关体液状态的更精确信息。但是,目前尚无BIVA和CVP联合评估接受CRRT治疗患者体液状态的数据。
在本研究中,我们通过使用BIVA联合CVP评估接受CRRT治疗重症患者的体液状态,探讨这两种方法联合使用在评价重症患者预后中的价值及其对CRRT治疗的指导意义。
1 对象与方法
1.1 研究对象及分组
从2017年6月至2021年6月,对所有在我院ICU行CRRT治疗的患者进行筛查纳入标准:18岁以上,临床表现为多器官功能障碍(MODS)或脓毒症、全身炎症反应综合征等需行CRRT治疗,同时行CVP监测,签署CRRT知情同意书、CVP知情同意书。排除标准:小于18岁,恶性肿瘤,妊娠,体内有金属植入物,终末期肾病和烧伤的患者。本研究符合医学伦理学标准,经医院伦理委员会批准,并获得患者或家属的知情同意。共纳入符合标准患者162例,其中男76例,女86例,年龄 22~98岁,平均(54.1±17.6)岁,病程中发生MODS的患者122例(75.3%),脓毒症患者77例(47.5%),急性重症胰腺炎42例(25.9%),急性肾损伤88例(54.3%),根据BIVA和CVP的测量结果,将患者液体状态分为四种类型:1型,BIVA和CVP的测量结果均正常;2型,BIVA测量结果体液正常,CVP升高;3型,BIVA测量结果体液增加,CVP正常;4型,BIVA测量结果体液增加且CVP升高。
1.2 相关定义
出院死亡:院内死亡或由副主任医师以上职称医师明确病情危重,预后极差,且家属决定放弃治疗并办理出院手续。
1.3 指标测量方法
1.3.1 CRRT前和治疗后第3天,对患者进行BIVA和CVP测量。
1.3.2 记录患者CRRT前血压、心率、呼吸和体温等生命体征和当天血常规、肝肾功能(总胆红素、血清白蛋白、尿素氮、血肌酐、尿量)、血气分析(乳酸);进行APACHE Ⅱ评分,记录患者出院时的存活情况。
1.3.3 CRRT
患者入组前由肾脏科及ICU医生共同决定是否行CRRT,由肾脏科及ICU医生共同制定超滤计划。所有患者通路选择为:颈内静脉或股静脉双腔导管,血流量160-200mL/min,采用CVVHDF后稀释治疗模式。抗凝方式有4种:低分子肝素抗凝、枸橼酸抗凝、低分子肝素和枸橼酸联合抗凝、无抗凝。置换液为青山利康成品置换液,置换剂量2000mL/h。滤器为Baxter M100滤器。
1.3.4 生物电阻抗(BIVA)
应用BIVA(德国费森尤斯)进行人体成分分析,测量时严格按照使用说明操作。确保所有受检者测量前进食2h以上,排空大小便,赤足。患者于CRRT前静息平卧10 min,取平卧位,非置管肢。确保测量时无金属、手机信号等干扰因素存在,测量时Q值均在95以上(表示测量时干扰较小,结果可靠)。
1.3.5 中心静脉压(CVP)的监测
患者取去枕平卧位,于血液滤过前常规锁骨下静脉置管,将充满氯化钠注射液的测压管一端与锁骨下静脉置管处连接,另一端与大气相通,把测压管垂直固定在有刻度的标尺上,以右侧腋中线与第 4 肋间交点为零点,观察测压管内的液面自行下降至不再下降为止,取上下波动的平均数作为 CVP 值。
1.4 统计学方法
应用SPSS 19.0统计软件包进行统计分析,正态分布的连续变量两组间比较选用独立样本t检验,多组间比较选用方差分析,结果用均数±标准差表示;非正态分布的数据采用秩和检验,结果用中位数和四分位数表示;分类变量采用卡方检验,结果用频数和发生率表示;使用Kaplan Meier方法生成生存曲线;危险因素分析采用单因素和多因素校正的逻辑回归分析进行;P<0.05 为差异有统计学意义。
2 结果
2.1 入组患者一般情况
本研究共纳入162例ICU危重患者,男性76例,女性86例,平均(54.1±17.6)岁。急性生理和慢性健康评估Ⅱ(APACHE Ⅱ)平均得分是(18.1±6.4)分。平均CRRT持续时间为(6.3±4.0)天。138例患者完成了第二次容量状态评估,24例患者在CRRT开始后3天内死亡或家属放弃出院,其中包括18例死亡和6例出院(表1)。
2.2 开始CRRT之前的体液状况与预后的关系
1型:37例(22.8%); 2型:30例(18.5%);3型:28例(17.3%);4型:67例(41.4%)。如表1所示,不同类型患者APACHEII评分(P<0.001)和AKI发生率(P<0.05)等方面差异有统计学意义。尽管在第3天时不同体液状态类型在死亡率方面没有差异(P=0.286),但出院死亡率(P=0.021)以及肾功能恢复(P=0.033)方面却差异有统计学意义(表2)。Kaplan-Meier生存曲线分析显示,4型体液状态患者的生存率明显低于其他组(图1,P=0.044)。
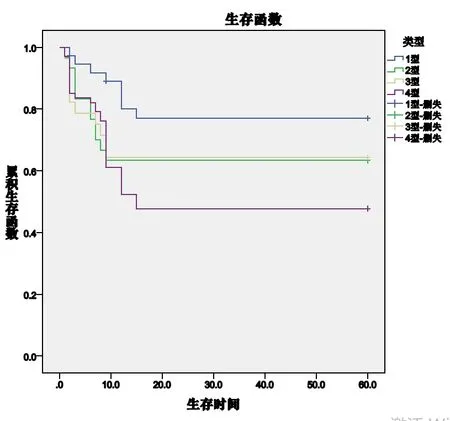
图1 CRRT治疗开始时不同体液状态患者的Kaplan-Meier生存曲线

表1 CRRT治疗前不同体液状态之间的基线情况

表2 CRRT治疗前不同体液类型的患者预后比较
2.3 CRRT治疗3天后体液状态的变化及其与预后的关系
CRRT治疗3天后,对138名患者进行第二次体液状态评估。CRRT治疗3天后不同体液状态患者的死亡率如下:1型,7/41例(17.1%),2型,5/22例(22.7%),3型,5/23例(21.7%), 4型,23/52例(44.2%)(表3,P=0.021)。与CRRT治疗前体液状态的结果相似,死亡率最高的是CRRT治疗3天后分型为4型体液状态的患者(23/52例(44.2%))。CRRT前后均评为4型体液状态的患者死亡率较高16/33例(48.5%),而在第3天改善了一种体液状态参数的患者的死亡率最低(改变为2型1/7例(14.3%),改变为3型1/8例(12.5%)),而在两种体液状态参数均改善的患者(改变为1型体液状态) 死亡率最高(6/8例(75%))。
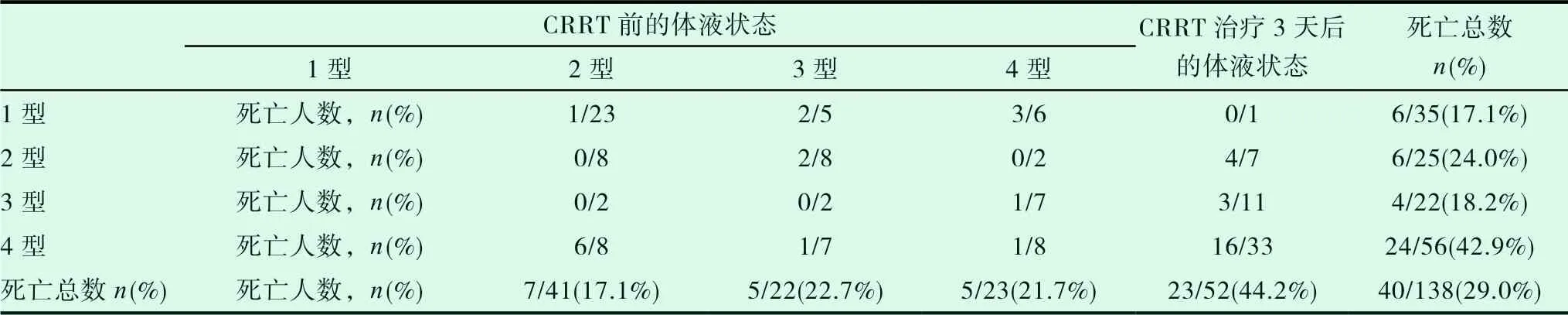
表3 CRRT治疗前和CRRT治疗3天后不同体液状态患者死亡率比较(n=138)
2.4 死亡危险因素的逻辑回归分析结果
单因素Logistic回归分析表明,年龄、APACHE Ⅱ评分、急性肾损伤、急性心力衰竭、严重脓毒血症、机械通气以及第1天BIVA与CVP均提示体液过多是潜在的死亡危险因素但是,在多元校正分析中,只有APACHE Ⅱ评分是死亡的独立危险因素(P=0.006)(表4)。此外,在第3天使用CVP和BIVA进行的多元校正分析显示,APACHE Ⅱ评分(P=0.048)和第3天BIVA与CVP均提示体液过多(P=0.028)是死亡的独立危险因素(表5)。
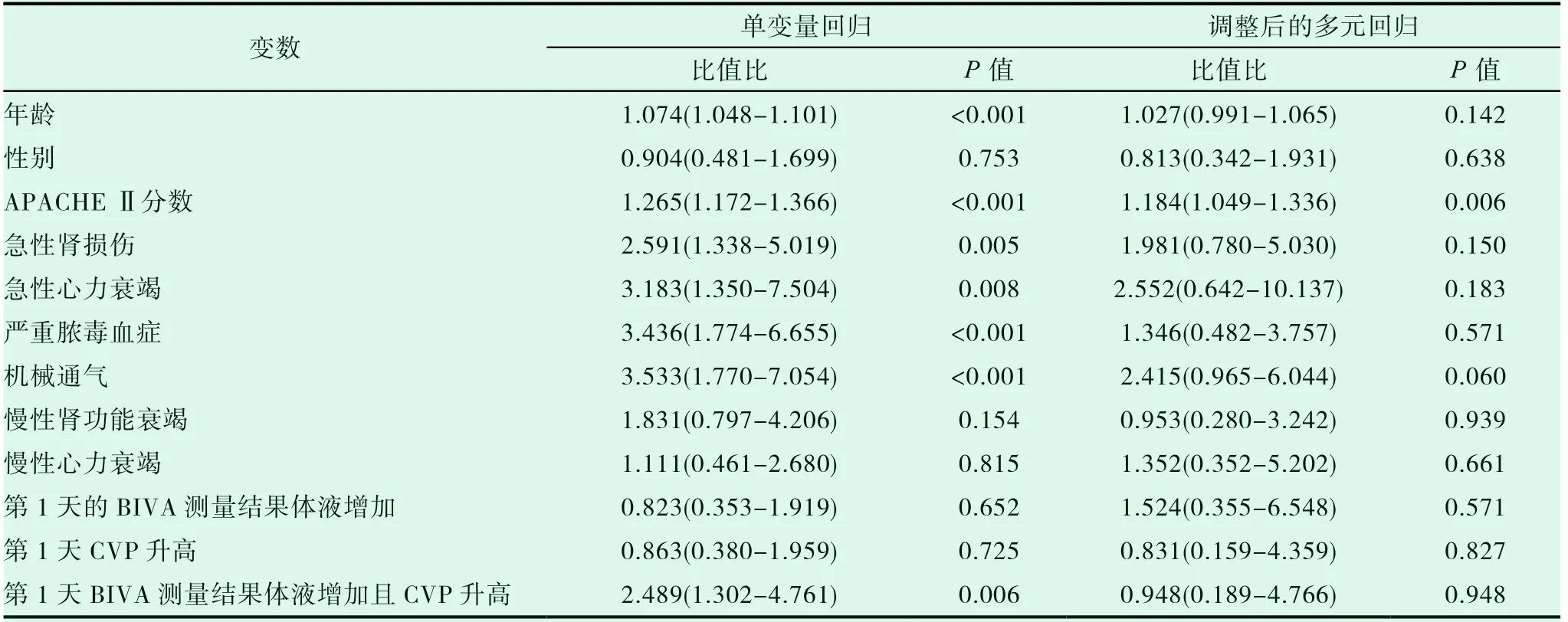
表4 死亡危险因素的逻辑回归分析结果(n=162)

表5 CRRT治疗3天后死亡危险因素的逻辑回归分析结果(n=138)
3 讨论
在这项前瞻性观察研究中,我们通过联合使用BIVA和CVP来评估患者体液状态,探讨BIVA和CVP联合测量对接受CRRT治疗重症患者预后的价值及其对CRRT治疗的指导意义。结果显示接受CRRT的患者常发生高体液状态(125/162),四种类型的体液状态对应于不同的临床情况和治疗结果。体液状态的变化对死亡率的影响提示该方法对指导接受CRRT治疗患者超滤量设定的潜在价值。
体液负荷増加是影响患者预后的关键因素之一,大量文献证实无论维持透析的患者还是危重症患者,高体液状态均与患者高死亡风险密切相关[4,5]。行CRRT治疗的危重症患者死亡率较高,高体液状态是重要的危险因素。合并AKI的危重症患者,容量控制更加困难,死亡率明显升高[6,7]。本研究结果显示,162例危重症患者中,出院死亡患者(56/64)CRRT前的体液高负荷患者比例明显高于存活组(69/98)。
目前的体液评估方法主要包括三大类,即血流动力学的监测、心脏对容量反应性的评估及组织水肿状态的评估。CVP侧重于血管内有效循环血量的评估,是临床常用的监测血流动力学的指标之一。生物电阻抗分析能够准确、无创、实时判断机体组织的水合状态,通过测量细胞内、外液及细胞膜的导电能力(分别通过阻抗和容抗反映)间接反映细胞内、外液量及细胞膜面积。因此,生物电阻抗分析侧重于评估组织静态的液体负荷量[8]。可见,这两种测量评估手段对容量判断各有优势,理论上互为补充。
在本研究中,我们使用BIVA和CVP的组合将体液状态分为四种类型,每种类型对应于不同的临床状况和结果。研究结果表明,与3型体液状态相比,2型体液状态的CVP水平高得多,但死亡率相似于3型体液状态。同时,4型体液状态的CVP水平与2型相当,但死亡率远高于2型体液状态。结果提示,在CVP水平升高的患者中,有或没有BIVA异常的患者,其临床状况和结局都大不相同。同样,对于BIVA异常的患者,CVP水平异常与否的临床状况和预后也存在差异。因此,这些结果提示将这两个参数组合使用以评估体液状态的价值。
本研究发现,体液状态的细分可能为维持液体平衡提供帮助。2型体液状态(表现为BIVA正常和CVP升高)可能提示心脏功能障碍,但无液体超负荷。在这种情况下,通过CRRT进行适当的超滤对于缓解心脏功能障碍至关重要,但应避免过度超滤导致容量不足。3型体液状态(表现为正常的CVP和异常的BIVA)可能表明水负荷过重,但没有血管体积扩张,这是肾病综合征患者和某些接受腹膜透析患者的典型症状[9]。对于重症患者,这类参数可能反映液体仅蓄积在血管外,常在由全身性炎症反应或低白蛋白血症引起毛细血管渗漏的烧伤和脓毒性休克患者中观察到[10,11]。在这种情况下,CRRT去除多余的液体需要通过输注足够的胶体将组织间液转移到血管腔中才能实现。一项最新研究探讨了血液浓缩时间对接受利尿剂治疗的失代偿性心力衰竭患者生存的影响。研究发现,与早期血液浓缩患者相比,晚期血液浓缩患者平均每日袢利尿剂剂量使用较高(P=0.001),体重减轻更多(P<0.001),更晚转为口服利尿剂治疗(P=0.03),但较早出院(P<0.001)且生存率明显高于早期血液浓缩患者(P=0.009)。早期血液浓缩患者较无血液浓缩患者相比死亡率差异无统计学意义。尽管在该研究中未进行BIVA检测,但预计晚期血液浓缩的患者属于4型体液状态,需要利尿和清除液体以改善预后。早期血液浓缩患者可能属于3型体液状态。因此,利尿可能导致血容量减少,但无法改善预后。因此,在4型体液状态的患者中,应通过CRRT超滤积极去除水份。
在我们的研究中,BIVA和CVP的重复测量有助于阐明体液状态变化对治疗结果的影响。我们监测CRRT治疗3天后的BIVA和CVP发现:对于CRRT前处于4型体液状态的患者,CRRT治疗后BIVA或CVP改善者较两者均无改善者死亡率低;但是,BIVA和CVP同时改善的患者结局最差。这种不良结果的可能原因是这些患者过度超滤,从而导致容量不足。因此,CVP和BIVA的联合使用可避免该类患者的过度脱水。此外,多元校正分析显示第3天BIVA与CVP 均提示体液过多(P=0.028)是死亡率的独立危险因素,而在CRRT开始前的多元校正分析中,只有APACHE Ⅱ评分是死亡率的独立危险因素。该结果亦提示BIVA和CVP的重复测量有助于判断患者预后。
总之,在接受CRRT的患者中,体液状态异常常见。通过BIVA联合CVP的测量,可以区分出不同类型的体液状况,这些体液状态对应于不同的临床状况和治疗结果。对于接受CRRT的患者,通过使用BIVA和CVP实时监测体液状态可能有助于确定CRRT的最佳净超滤量,降低死亡率。然而,本研究样本量较小,在未来的研究中需要增加样本量来进一步确定BIVA和CVP联合使用的价值。
