睾丸组织悬液体外培养对睾丸精子活力和冷冻复苏结局的影响
2022-03-01马春杰李倩仪庄嘉明罗璐璐周颖仪梁明洁刘晃周雨张欣宗蒋敏
马春杰,李倩仪,庄嘉明,罗璐璐,周颖仪,梁明洁,刘晃,周雨,张欣宗,蒋敏
使用睾丸精子行卵胞质内单精子显微注射(intracytoplasmic sperm injection,ICSI)逐渐成为梗阻性和非梗阻性无精子症患者获得子代的辅助生殖治疗技术。不论是新鲜还是冷冻复苏后的睾丸精子,获得活动的、可用的睾丸精子是ICSI是否成功的关键。早在1995年就有研究人员报道,手术获得的睾丸组织在37℃体外培养基中进行24~72 h的体外培养,随着时间推移,进行性活动精子的数量明显增加[1]。近年来,陆续有研究报道睾丸组织的多种体外培养方案可以提高活动精子数量,国内各个生殖中心或人类精子库根据自身条件和经验对睾丸显微取精获得的睾丸组织悬液或精子进行体外培养和/或冷冻,目前未见相关的专家共识或其它指导性文件。因此,本研究对人睾丸组织悬液体外培养时间对睾丸精子活力和冷冻复苏结局的影响进行回顾性分析,以完善本人类精子库的相关方案。
1 材料和方法
1.1 一般资料
研究对象为2017年7月至2020年8月在广东省计划生育科学技术研究所(广东省计划生育专科医院)行显微睾丸切开取精术的85例行睾丸精子生育力保存的非梗阻性无精子症患者,所有患者均签署了知情同意书,本项目经广东省计划生育科学技术研究所(广东省计划生育专科医院)伦理委员会批准。
1.2 方法
1.2.1 制备睾丸组织悬液 将显微睾丸切开取精术获得的曲细精管加入到已预热的少量G-MOPSTMPLUS处理液(瑞典 Vitrolife)中,显微剪剪碎后,摊薄睾丸组织悬液,将含有上述睾丸组织悬液的无菌培养皿置于倒置显微镜下初检,然后尽快收集睾丸组织悬液至培养管内。
1.2.2 制备睾丸组织悬液湿片 充分混匀培养管内的睾丸组织悬液,混匀后立即取样10 μL置于洁净的载玻片上,盖上22 mm×22 mm的盖玻片,制成湿片,待液体不再漂移后立即用×200或×400倍的相差显微镜评估此湿片,记录睾丸精子数和活力,分为手术当日睾丸组织悬液未见精子组、见活动精子组、见不动精子组。
1.2.3 睾丸组织悬液体外培养 将手术获得的睾丸组织悬液置于34℃恒温箱内培养,随机分成以下各组,体外培养16 h组10例,18 h组12例,20 h组14例,21 h组13例,22 h组14例,23 h组6例,24 h组16例。体外培养后根据是否存在活动精子进行睾丸精子冷冻保存。
1.2.4 睾丸精子冷冻与复苏 体外培养后的各组睾丸组织悬液按上述方法进行湿片镜检,记录睾丸精子数和活力。将34℃体外培养16~24 h后仍可见活动精子的睾丸组织悬液进行冷冻,并选取部分样品进行复苏。冷冻方法是将睾丸组织悬液与精子冻存液(丹麦 ORIGIO)按照3∶1的比例充分混匀后分装至1 mL热封口高安全性冷冻管(法国 CBS),然后将其置于液氮上方1 cm处熏蒸10 min,最后置于液氮中保存1 h。复苏方法是将睾丸组织悬液标本从液氮中取出后室温放置1 min,然后置于37℃水浴 6 min。复苏后的睾丸组织悬液再次按上述方法进行湿片镜检,记录睾丸精子数和活力。
1.3 统计学分析
采用SPSS 22.0统计软件包对数据进行处理,计数资料采用率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 睾丸组织悬液体外培养后精子活力改变和冷冻复苏结局
85例非梗阻性无精子症患者行显微睾丸切开取精术后获得的睾丸组织悬液,经34℃体外培养16~24 h后,5.77%(3/52)术后未见精子组的睾丸组织悬液可见不动精子;15.79%(3/19)术后可见活动精子组的睾丸组织悬液未发现活动精子;35.71%(5/14)术后未见活动精子组的睾丸组织悬液发现活动精子,其中7.14%(1/14)术后未见活动精子组睾丸组织悬液经体外培养20 h后湿片可见前向运动精子。34℃体外培养16~24 h后含有活动精子的睾丸组织悬液经冷冻复苏后有61.90%(13/21)仍可见活动精子。详见下页表1。

表1 显微睾丸切开取精术获得睾丸组织悬液体外培养和冷冻复苏结局(n=85)
2.2 睾丸组织悬液体外培养不同时间后对睾丸精子及其冷冻复苏结局的影响
睾丸组织悬液手术当日未见精子组,经体外培养后,18 h、20 h、24 h组各有1例见不动精子,体外培养16 h、21 h、22h、23 h组仍未见精子,各组间睾丸精子数量和活力比较,差异无统计学意义(P>0.05);手术当日见活动精子组,经体外培养后,16 h、21 h、23 h组各有1例仅见不动精子,18 h、20 h、22 h、24 h组仍见活动精子,各组间睾丸精子活力比较,差异无统计学意义(P>0.05);手术当日仅见不动精子组,经体外培养后,20 h、21 h、23 h组各有1例见到活动精子,24 h组有2例见到活动精子,16 h、22 h组仍仅见不动精子,各组间睾丸精子活力比较,差异无统计学意义(P>0.05)。睾丸组织悬液经34℃体外培养16~24 h后仍见活动精子的行冷冻复苏,体外培养18 h、20 h组复苏后均有1例仅见不动精子,体外培养24 h组复苏后有3例仅见不动精子,其余均见活动睾丸精子;21 h、22 h组复苏后均可见活动精子。各组间比较采用χ2检验,34℃体外培养睾丸组织悬液16 h、18 h、20 h、21 h、22 h、23 h、24 h后,手术当日3组的睾丸精子活力差异无统计学意义(P>0.05),详见表2。
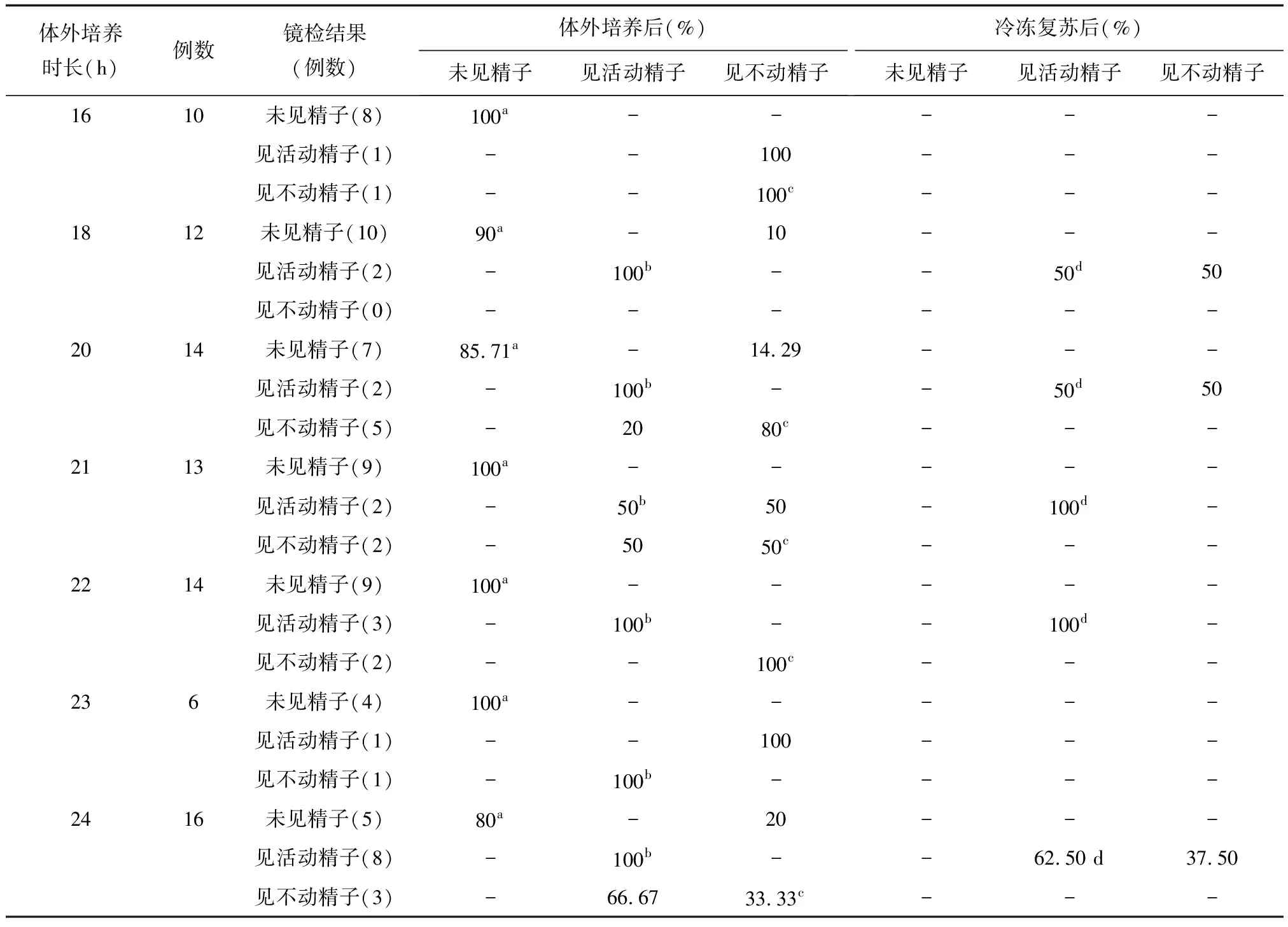
表2 不同体外培养时间对睾丸组织悬液精子及其冷冻复苏结局的影响(n=85)
3 讨论
体内精子成熟是精子获得前向运动和受精潜能的过程。睾丸精子在生理上是不成熟的,在活组织检查后常常是不动的或有细微的抽搐运动[2]。在体外培养体系中,睾丸体细胞和各级生精细胞之间的相互作用,甚至是各级生精细胞之间的相互作用,可能通过共培养系统来促进睾丸精子的成熟,故本研究采用睾丸组织悬液体外培养,观察睾丸组织悬液体外培养后睾丸精子的活动情况和冷冻复苏情况。体外培养时间的选择是参照同步睾丸显微取精的睾丸精子体外培养时长,同步睾丸显微取精通常是在女方取卵前一天的下午或晚上进行,然后在取卵当日行ICSI[3-4]。如果男方在女方取卵前一天的下午16点取出睾丸精子,那么女方在次日上午取卵后行ICSI的时间范围可能是上午8点后,故本研究将睾丸组织悬液体外培养的时间拟定在16~24 h,每次间隔1 h是想能够将睾丸组织悬液体外培养时间细化,为男方睾丸显微取精和女方取卵时间提供参考。体外培养睾丸组织悬液选择34℃,一是根据正常男性生殖系统的特点,睾丸和附睾温度低于人体体内温度;二是参照国内其它中心的培养温度。而37℃是目前复苏睾丸精子、附睾精子和射出精子的常用温度,一般复苏后的精子马上用于人工授精和试管婴儿,选择37℃也是基于正常的人体受精温度即人的精子和卵子是在人体内的输卵管内受精。本研究表明35.71%的不动睾丸精子经体外培养后可见活动精子,7.14%的不动睾丸精子经体外培养后可见前向运动精子。一方面,也说明睾丸组织悬液34℃体外培养16~24 h的确可以使一部分精子由不动到活动,甚至是前向运动,这跟很多文献报道相一致[5-6]。另一方面,也提示睾丸组织悬液34℃体外培养16~24 h不能使所有不动睾丸精子运动起来。这可能跟睾丸组织悬液体外培养条件、培养液等有关,也可能跟非梗阻性无精子症患者本身的病因有关,需要进行下一步的深入研究。
非同步睾丸显微取精是男方先行睾丸显微切开术,进行探查,如发现睾丸精子先行冷冻保存,待女方取卵后再行复苏后睾丸精子的ICSI。由于冷冻和新鲜睾丸精子在受精率、妊娠率、种植率和分娩率等方面的结果相似[7-9],冷冻睾丸精子又可以避免同步显微睾丸切开取精术失败所导致的夫精ICSI周期取消,所以冷冻睾丸精子是比较好的辅助生殖策略。使用睾丸精子行ICSI的关键是找到活动睾丸精子,由于冷冻复苏过程对精子有不同程度的损伤,所以评估复苏后睾丸精子的一个有效指标是睾丸精子是否活动。本研究对34℃体外培养16~24 h仍有活动精子的睾丸组织悬液行冷冻保存,结果发现冷冻复苏后有61.90%的睾丸组织悬液仍可见活动精子,证明对有活动精子的睾丸组织悬液进行冷冻保存是可行的。到目前为止,有关体外培养后冷冻复苏睾丸精子的ICSI结局研究极少。2015年,有研究提出睾丸活检后精子额外培养24 h尽管提高了运动能力,但冷冻前额外培养24 h对ICSI结局有潜在的负面影响,尤其是对分娩率,建议睾丸活检当天冷冻睾丸精子[10]。该研究的不足是体外培养后冷冻复苏睾丸精子的ICSI周期数少,仍需大样本的结果支持。除此之外,未见有关体外培养后冷冻复苏睾丸精子的ICSI结局研究的文献。
本研究表明,显微睾丸切开取精术获得的睾丸组织悬液34℃体外培养16 h、18 h、20 h、21 h、22 h、23 h、24 h后3组的睾丸精子活力差异无统计学意义,提示人类精子库和生殖中心实验室可根据实际情况对睾丸组织悬液行34℃体外培养16~24 h。本研究同时发现,睾丸组织悬液34℃体外培养16~24 h后5.77%未见精子的睾丸组织悬液发现了不动睾丸精子,这可能跟体外培养使睾丸组织中的精子游离到培养液中有关;睾丸组织悬液34℃体外培养16~24 h后35.71%不动精子悬液可见活动睾丸精子,甚至可见前向运动睾丸精子,这说明体外培养可以促进精子活动,这跟一些已有的报道相一致[6,10-11]。到目前为止,睾丸精子体外培养后改善其运动的确切机制尚不清楚。值得注意的是,15.79%术后可见活动精子的睾丸组织悬液34℃体外培养16~24 h后未发现活动精子,提示34℃体外培养睾丸组织悬液可能存在负面影响。这与已有的一些报道相似[12-15],可能原因是精子细胞质中缺乏抗氧化剂[12],而体外培养过程中产生活性氧,这些活性氧对精子DNA完整性有负面影响[13-15],从而导致精子死亡、活动力降低。针对这个原因也有研究人员提出相反观点,Schiewe MC等[6]认为体外培养后活性氧含量升高是无害的。相反,少量活性氧的产生是精子生命活动所必需的[16],培养过程中过量聚集活性氧才对对精子产生毒性,有研究建议睾丸精子体外培养时间不要超过48 h[2,11]。所以,睾丸组织悬液体外培养后活力降低的原因仍有争议,有待进一步研究。
本研究对显微睾丸切开取精术获得的睾丸组织悬液34℃体外培养16~24 h进行了回顾性分析,为睾丸精子体外培养提供了参考数据,但仍需在体外培养时间、培养液选择、睾丸组织悬液处理方法等对睾丸精子活力和冷冻复苏结局以及对ICSI结局影响方面进行进一步研究,拟探索出手术获得睾丸组织的最佳处理方案。
