基于Logistic回归分析2 716例类风湿关节炎贫血患者红细胞参数变化的危险因素①
2019-11-20孙艳秋文建庭方妍妍董文哲
孙艳秋 刘 健 忻 凌 万 磊 文建庭 方妍妍 董文哲
(安徽中医药大学研究生院,合肥230038)
类风湿关节炎(Rheumatoid arthritis,RA)是一种致病原因尚不明确,以关节损害为主要特点的慢性复杂性自身免疫性疾病,可侵犯全身各个系统,严重影响患者的生存质量[1]。RA的发病率、致残率均较高,除关节表现外,常伴有皮下结节、心包炎、贫血、血管炎等,其中贫血是RA关节外最常见表现之一。研究表明,确诊RA后1年内合并贫血的概率可达5%,且贫血与疾病活动性、关节侵蚀程度、进展预后密切相关[2]。笔者通过数据挖掘方法分析RA住院患者临床检验数据,发现合并贫血RA患者的红细胞计数、红细胞参数指标与临床其他实验室指标,如炎症指标、免疫指标、代谢指标间存在关联性,并且部分指标的异常升高可作为危险因素,参与疾病发生发展,研究统计结果如下。
1 资料与方法
1.1资料
1.1.1临床资料 整理资料均来自2012年6月至2018年1月安徽中医药大学第一附属医院风湿科住院患者,共纳入4 310例确诊为RA患者,其中贫血2 716例,年龄18~88岁,平均(55.15±13.42)岁,男464例,女2 252例,男女比例为1∶4.85,平均住院天数(18.85±10.04)d,平均入院次数(2.03±2.15)次;主要选取以下实验室指标:贫血相关指标:红细胞计数(Red blood cell count,RBC)、红细胞压积(Hematocrit,HCT)、平均红细胞体积(Mean corpuscular volume,MCV)、平均红细胞血红蛋白含量(Mean corpuscular hemoglobin,MCH)、平均红细胞血红蛋白浓度(Mean corpuscular hemoglobin concen-tration,MCHC);炎症指标:白细胞计数(White blood cell,WBC)、中性粒细胞计数(Neutrophil count,NEUT)、红细胞沉降率(Erythrocyte sedimentation rate,ESR)、超敏C反应蛋白(High sensitivity C-reactive protein,Hs-CRP);免疫指标:免疫球蛋白A(Immunoglobulin A,IgA)、免疫球蛋白G(Immun-oglobulin G,IgG)、免疫球蛋白M(Immunoglobulin G,IgM)、补体C3(Complement C3,C3)、补体C4(Complement C4,C4)、类风湿因子(Rheumatoid factor,RF)、抗环瓜氨酸肽抗体(Anti cyclic citrullinated peptide antibody,抗CCP抗体);代谢指标:丙氨酸氨基转移酶(Alanine aminotransferase,ALT)、天门冬氨酸氨基转移酶(Aspartate aminotransferase,AST)、尿酸(Uric acid,UA)、肌酐(Creatinine,CREA)、尿素氮(Urea nitrogen,BUN)、总胆固醇(Total cholesterol,TC)、三酰甘油(Triglyceride,TG)。
1.1.2诊断标准 类风湿关节炎的诊断标准:参照1987年美国风湿病学会的类风湿关节炎诊断标准[3]。我国标准海平面地区成人贫血诊断标准:男性血红蛋白(Hemoglobin,Hb) <120 g/L,女性Hb<110 g/L。贫血严重程度划分标准:Hb<30 g/L,为极重度贫血;Hb 30~60 g/L,为重度贫血;Hb 60~90 g/L,为中度贫血;Hb>90 g/L且低于正常值,为轻度贫血。
1.1.3纳入及排除标准 纳入标准:①符合RA诊断标准;②符合贫血诊断标准。排除标准:①未成年患者;②原发性造血系统疾病及继发于其他疾病的继发性贫血患者;③合并严重的心血管、肝、肾功能障碍的患者;④合并其他风湿性疾病如系统性红斑狼疮、干燥综合征等疾病;⑤住院期间无完整实验室检查指标者;⑥妊娠期及哺乳期女性患者。
1.2方法
1.2.1数据提取 利用SQL Server管理工具从安徽中医药大学第一附属医院风湿病科临床数据库中将入选患者住院病历的全部数据进行提取、转换,建立新数据库,然后清理噪声数据,经过逻辑性检错,核查无误后锁定数据。
1.2.2数据预处理 ①关联规则分析中将贫血相关指标(RBC、HCT、MCV、MCH、MCHC)值正常和升高设定为F,降低取值定为T,并设为关联前项,其他实验室指标为关联后项,设定最小支持度为30%,最小置信度为60%。②二元Logistics回归分析将其他实验室指标设为自变量X,包括炎症指标(WBC、NEUT、ESR、Hs-CRP),免疫指标(IgA、IgG、IgM、C3、C4、RF、抗CCP抗体),代谢指标(ALT、AST、UA、CREA、BUN、TG、TC),参数值正常及降低取值为0,升高取值为1;将贫血相关指标设为因变量Y,包括(RBC、HCT、MCV、MCH、MCHC),参数值降低为1,正常和升高设为0,同时引入Logistic 回归模型。

2 结果
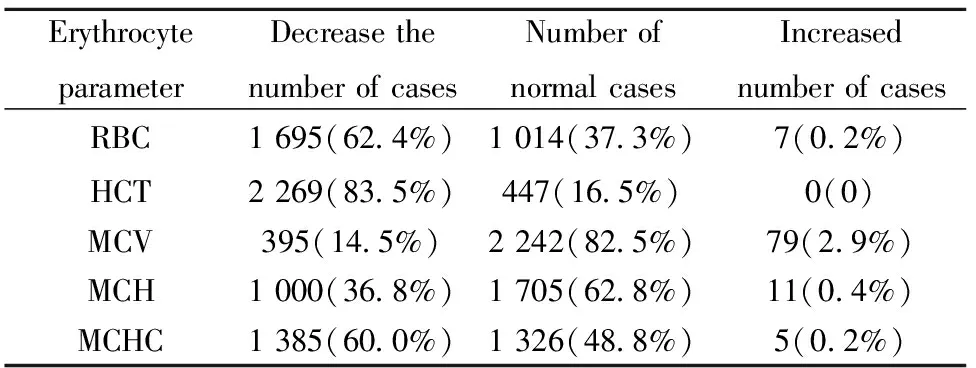
2.12 716例RA伴贫血患者红细胞参数情况 患者RBC较正常参考值[男:(4.5~5.8)×1012L-1,女:(3.8~5.1)×1012L-1]相比较,下降、正常、上升各有1 695例、1 014例、7例,分别占比62.4%、37.3%、0.2%;HCT较正常参考值 (男:40%~50%,女:35%~45%)相比较,下降、正常、上升各有2 269例、447例、0例,分别占比83.5%、16.5%、0%;MCV较正常参考值 (80~100 fl)相比较,下降、正常、上升各有395例、2 242例、79例,分别占比14.5%、82.5%、2.9%;MCH较正常参考值 (27~34 pg)相比较,下降、正常、上升各有1 000例、1 705例、11例,分别占比36.8%、62.8%、0.4%;MCHC较正常参考值 (316~354 g/L)相比较,下降、正常、上升各有1 385例、1 326例、5例,分别占比60.0%、48.8%、0.2%,见表1。
2.2红细胞参数与炎症、免疫、代谢指标关联规则分析 以红细胞参数作为关联前项,其他实验室指标为关联后项,设定最小支持度为30%,最小置信度为60%,得出关联规则如下:
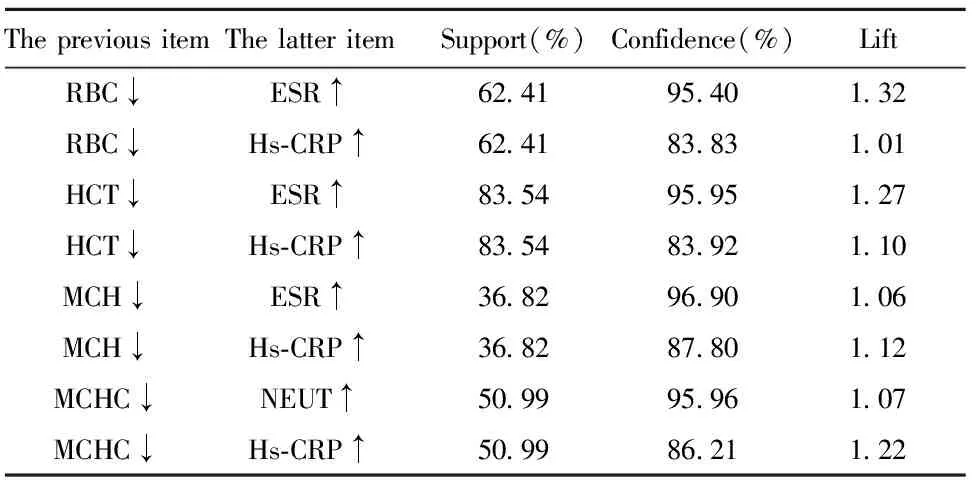
2.2.1红细胞参数与实验室炎症关联规则分析 与红细胞参数降低关联度较高的炎症指标为ESR、Hs-CRP、NEUT支持度均大于35%,置信度均大于80%,提升度均大于1,见表2。
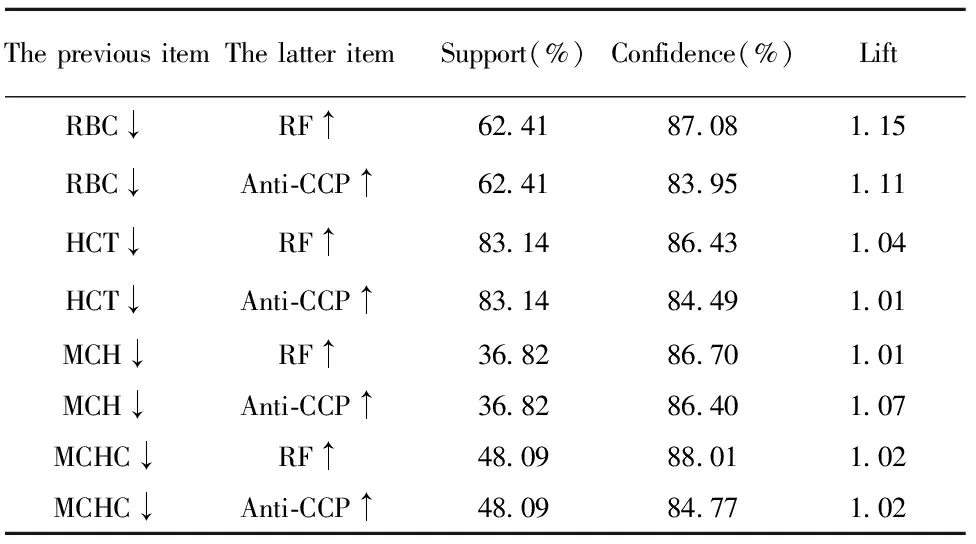
2.2.2红细胞参数与免疫指标关联规则分析 与红细胞参数降低关联度较高的免疫指标为RF、抗CCP抗体,支持度均大于35%,置信度均大于80%,提升度均大于1,见表3。
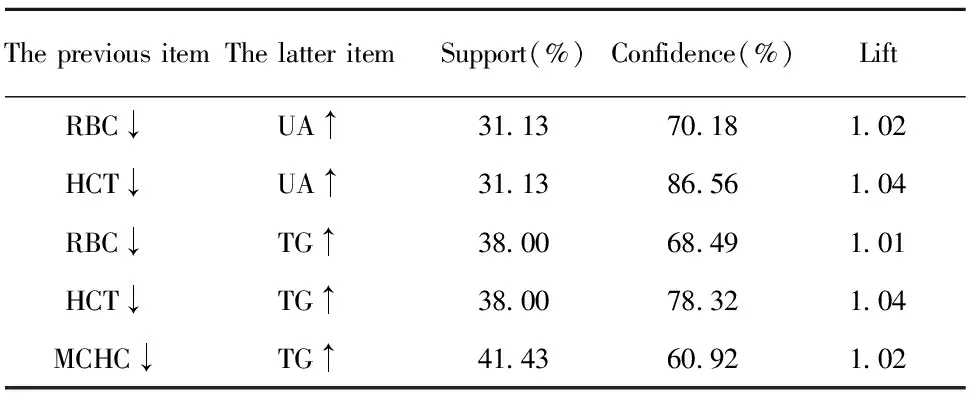
2.2.3红细胞参数与实验室代谢指标关联规则分析 与红细胞参数降低关联度较高的代谢指标为UA、TG,支持度均大于30%,置信度均大于60%,提升度均大于1,见表4。
表1 红细胞参数指标值分析(n=2 716)
Tab.1 Analysis of erythrocyte parameters (n=2 716)
ErythrocyteparameterDecrease thenumber of casesNumber ofnormal casesIncreasednumber of casesRBC1 695(62.4%)1 014(37.3%)7(0.2%)HCT2 269(83.5%)447(16.5%)0(0)MCV395(14.5%)2 242(82.5%)79(2.9%)MCH1 000(36.8%)1 705(62.8%)11(0.4%)MCHC1 385(60.0%)1 326(48.8%)5(0.2%)
表2 红细胞参数与炎症指标的关联规则分析
Tab.2 Correlation rule analysis of erythrocyte parameters and inflammatory indicators
The previous itemThe latter itemSupport(%)Confidence(%)LiftRBC↓ESR↑62.4195.401.32RBC↓Hs-CRP↑62.4183.831.01HCT↓ESR↑83.5495.951.27HCT↓Hs-CRP↑83.5483.921.10MCH↓ESR↑36.8296.901.06MCH↓Hs-CRP↑36.8287.80 1.12MCHC↓NEUT↑50.9995.961.07MCHC↓Hs-CRP↑50.9986.211.22
2.3红细胞参数与炎症、免疫、代谢指标的Logistic回归分析
2.3.1红细胞参数与炎症指标Logistic回归分析 Hs-CRP升高是RBC下降的危险因素(P<0.05,OR>1);Hs-CRP升高是HCT降低的危险因素(P<0.01,OR>1);Hs-CRP、ESR升高为MCH降低的危险因素(P<0.01,OR>1);Hs-CRP、ESR升高为MCHC下降的危险因素(P<0.05或P<0.01,OR>1),见表5。
2.3.2红细胞参数与免疫指标logistic回归分析 RF升高是RBC下降的危险因素(P<0.01,OR>1);IGG升高是HCT的危险因素(P<0.01,OR>1);IGG、IGM的升高是MCV降低的危险因素(P<0.05,OR>1);C3、IGG、IGM的升高是MCH下降的危险因素(P<0.01,OR>1);IGM、RF的升高是MCHC下降的危险因素(P<0.05或P<0.01,OR>1),见表6。
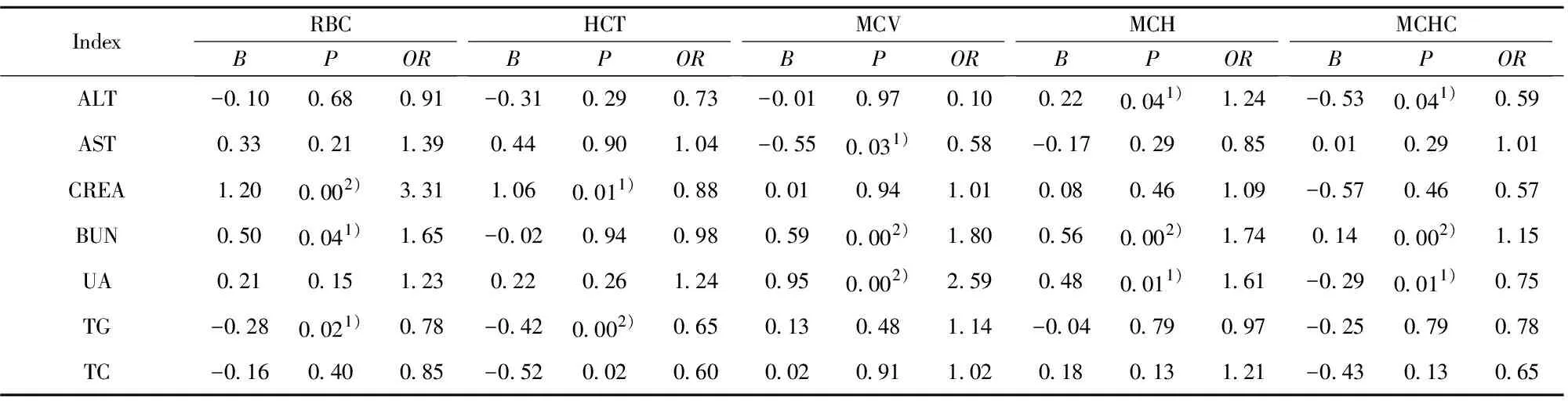
2.3.3红细胞参数与代谢指标Logistic回归分析 CREA、BUN的升高是RBC下降的危险因素(P<0.05或P<0.01,OR>1);BUN、UA的升高是MCV下降的危险因素(P<0.01, OR>1);ALT、BUN、UA
表3 红细胞参数与免疫指标的关联规则分析
Tab.3 Association rules analysis of erythrocyte parame-ters and immune indexes
The previous itemThe latter itemSupport(%)Confidence(%)LiftRBC↓RF↑62.4187.081.15RBC↓Anti-CCP↑62.4183.951.11HCT↓RF↑83.1486.431.04HCT↓Anti-CCP↑83.1484.491.01MCH↓RF↑36.8286.701.01MCH↓Anti-CCP↑36.8286.40 1.07MCHC↓RF↑48.0988.011.02MCHC↓Anti-CCP↑48.0984.771.02
表4 红细胞参数与代谢指标的关联规则分析
Tab.4 Association rules analysis of erythrocyte parame-ters and metabolic indicators
The previous itemThe latter itemSupport(%)Confidence(%)LiftRBC↓UA↑31.1370.181.02HCT↓ UA↑31.1386.561.04RBC↓TG↑38.0068.491.01HCT↓TG↑38.0078.321.04MCHC↓ TG↑41.4360.921.02
表5 红细胞参数与炎症指标的Logistic回归分析
Tab.5 Logistic regression analysis of erythrocyte parameters and inflammatory markers

IndexRBCBPORHCTBPORMCVBPORMCHBPORMCHCBPORWBC0.110.421.11-0.300.070.74-0.220.270.80-0.310.031)0.73-0.290.031)0.75NEUT-0.570.011)0.57-0.280.330.750.290.351.340.270.231.30-0.160.440.86hs-CRP0.200.051)1.21-0.410.002)1.520.150.321.160.580.002)1.78-0.500.002)1.61ESR-0.110.550.88-0.030.910.970.440.071.560.710.002)2.04-0.580.011)1.79
Note:1)P<0.05,2)P<0.01.
表6 红细胞参数与免疫指标Logistic回归分析
Tab.6 Logistic regression analysis of erythrocyte parameters and immune parameters

IndexRBCBPORHCTBPORMCVBPORMCHBPORMCHCBPORC3-0.060.580.940.020.911.01-0.050.971.000.220.041)1.240.060.561.06C4-0.130.390.88-0.020.910.98-0.550.031)0.58-0.160.290.85-0.170.220.84IGA0.140.221.150.170.291.19 0.010.951.010.080.461.090.080.491.08IGG-0.300.002)0.740.430.002)1.540.590.001)1.800.560.001)1.740.210.111.22IGM-0.300.100.74-0.070.780.930.950.001)2.590.480.011)1.610.450.021)1.56RF0.350.012)1.420.250.121.290.130.481.14-0.040.190.970.380.002)1.47Anti-CCP-0.260.041)0.44-0.170.310.850.020.901.020.190.130.21-0.160.180.85
Note:1)P<0.05,2)P<0.01.
表7 红细胞参数与代谢指标的Logistic回归
Tab.7 Logistic regression of erythrocyte parameter and metabolic index
IndexRBCBPORHCTBPORMCVBPORMCHBPORMCHCBPORALT -0.100.680.91-0.310.290.73-0.010.970.100.220.041)1.24-0.530.041)0.59AST 0.330.211.390.440.901.04-0.550.031)0.58-0.170.290.850.010.291.01CREA1.200.002)3.311.060.011)0.880.010.941.010.080.461.09-0.570.460.57BUN0.500.041)1.65-0.020.940.980.590.002)1.800.560.002)1.740.140.002)1.15UA0.210.151.230.220.261.240.950.002)2.590.480.011)1.61-0.290.011)0.75TG-0.280.021)0.78-0.420.002)0.650.130.481.14-0.040.790.97-0.250.790.78TC-0.160.400.85-0.520.020.600.020.911.020.180.131.21-0.430.130.65
Note:1)P<0.05,2)P<0.01.
的升高是MCH下降的危险因素(P<0.05或P<0.01,OR>1);BUN的升高是MCHC下降的危险因素(P<0.01,OR>1),见表7。
3 讨论
RA 合并贫血的常见类型有慢性病贫血(Anemia of chronic disease,ACD)、缺铁性贫血(Iron deficiency anemia,IDA)。其中ACD为最常见类型,占60%以上[4]。 RA引起患者血白蛋白水平下降,其具体机制尚不清楚。有研究认为血白蛋白水平降低与 RA 疾病本身相关,认为 RA 是一种慢性炎性消耗性疾病,加之长期服用治疗类风湿的药物,引起胃肠道反应,因摄入不足而导致患者缺乏蛋白质[5];Fukuda等[6]研究提示随 RA 疾病活动度的增加白蛋白呈进行性下降,其机制有待进一步研究。国内外报道RA合并贫血的发病率为30% ~70%,本研究中共纳入4 310例RA患者,依据贫血标准,其中贫血患者2 716例,占比63%,这与国内外报道相符合,本研究贫血患者中,轻度贫血患者2 304例,中度贫血391例,重度贫血21例,极重度0例,绝大部分轻中度贫血,占比达99%。
RA的主要病理表现为关节的滑膜炎、炎症细胞浸润、血管翳形成;其中骨破坏是其最常见的并发症[7],研究认为,RA的慢性炎症是导致其骨破坏的主要因素,而中性粒细胞(NEUT)是RA治疗的重要靶点[8],在RA的发生发展中起重要作用。在RA发生的早期,中性粒细胞通过分泌大量的炎性介质,造成组织的炎性损伤。另一方面,中性粒细胞胞外诱捕网与RA患者早期自身抗体的产生密切相关。另外,Hs-CRP 亦是反映炎症的重要指标,Nikolaisen 等[9]研究显示 RA 贫血的发生与高水平的 Hs-CRP、ESR 相关;马璐晔等[4]研究发现,RA合并贫血组Hs-CRP、ESR 均明显高于RA不合并贫血组。Hs-CRP被视为最常见且被应用最广泛的急性时相反应蛋白,是炎性反应和组织损伤的敏感指标。本研究通过关联规则分析发现:红细胞参数值降低均与NEUT、Hs-CRP、ESR值升高呈有效强关联,支持度均大于35%,置信度均大80%,提升度均大于1;表明RA伴贫血患者的红细胞参数的降低与炎症指标中的NEUT、Hs-CRP、ESR的异常升高具有强关联。综合红细胞参数与炎症指标Logistic回归分析可知Hs-CRP、ESR与红细胞参数的降低具有强关联,并且可作为危险因素参与疾病发展,故控制炎症反应对于控制贫血进展、监测用药疗效具有重要意义。
RA是涉及全身多系统的免疫疾病,抗CCP抗体、RF、IGA、IGG、IGM、C3、C4等常作为RA免疫系统监测的指标。IgG是血清中主要的抗体成分,Ercan等[10]研究发现IGG分子是 RA 患者机体免疫反应调节异常的产物,RA发病前即可出现,与疾病活动度有关。RF虽然对于 RA诊断的特异性仅为 40%~60%,但高滴度的RF常提示病情较重,进展快,骨破坏较严重,容易出现血管炎等关节外表现[11]。抗 CCP 抗体作为RA的特异性抗体,其特异度为90%~98%,并且作为RA 患者并发肺间质病变的危险因素。本文关联规则提示:红细胞参数值的降低与RF、抗CCP抗体值的升高呈强关联,支持度均大于35%,置信度均大80%,提升度均大于1;综合红细胞参数与免疫指标Logistic回归分析可知, RF的升高与贫血相关指标既具有强关联关系,又作为危险因素参与疾病进展。
调查显示RA患者的平均寿命较正常人群缩短,而心血管疾病为首要死亡原因,约为50%,故RA被认为是一个独立的预测心血管病的危险因素[12]。RA 患者体内存在明显的血脂异常,表现为低总胆固醇、低高密度脂蛋白胆固醇和高三酰甘油[13],说明RA 患者血脂的变化和传统的心血管疾病患者血脂的改变是一致的[14],本研究关联规则提示UA、TG值的升高均与红细胞参数值的降低有明显相关,支持度均大于30%,置信度均大60%,提升度均大于1;Logistic回归分析虽然提示CREA、BUN、ALT、BUN等指标值的升高与贫血呈正向相关,但关联规则中小于最小支持度,故予以排除,故代谢指标中仅UA可作为危险因素,参与贫血进展。笔者推测,RA的常见治疗药物,如甲氨蝶呤、环孢素、阿司匹林等药物,可使血液中UA升高;另一方面RA患者中可见多种不同的肾脏损害,可以是疾病本身所引起也可以是治疗疾病的药物所引起,肾脏的损害可使促红细胞生成素生成减少,进一步导致贫血,其具体机制有待进一步探索。
本文通过临床2 716例临床真实数据的研究,运用关联规则从炎症、免疫、代谢方面探究与类风湿关节炎合并贫血发病相关联的指标;通过Logistic回归分析探究可能影响贫血的危险因素,结合二者发现炎症指标ESR、Hs-CRP,免疫指标RF,代谢指标UA的异常升高可参与疾病的发生并作为危险因素参与疾病进展。贫血可参与判断疾病活动性及疗效评估,作为重要参考因素判断RA病情预后[15];本文危险因素的发现可为临床评估RA合并贫血进展及判断临床疗效提供参考。
