角膜缘板层移植术治疗边缘性角膜变性
2019-08-06徐建江
徐建江
(复旦大学附属眼耳鼻喉科医院眼科 上海 200031)
1 病例资料及诊断
患者女性,52岁。因双眼视力下降30年入院。30年前患者在无明显诱因下自觉双眼反复发红,伴轻度不适感,视力逐渐下降。2010年1月13日,患者右眼碰伤后,于本科就诊,诊断为:①右眼角膜破裂伤;②双眼边缘性角膜变性。收入院后行右眼角膜缘移植修补术。2019年3月24日,患者自觉左眼视力较前明显下降,再次至本科门诊就诊,收入院拟手术治疗。
术前眼科检查如下。裸眼视力:右眼0.15,矫正无助;左眼0.1,矫正无助。眼压:右眼18.9 mmHg(1 mmHg=0.133 kPa),左眼7.7 mmHg。右眼结膜无充血,11:00~6:00角膜缘见新生血管长入,角膜缘植片稍混。前房深清,虹膜下方缺损伴震颤,瞳孔向鼻下方移位,对光反应消失,晶状体缺如,玻璃体轻度混浊,视乳头色淡红,界清,杯盘比(C/D)为0.3,黄斑未见明显异常,视网膜平伏。左眼结膜无充血,全周角膜缘变薄伴新生血管长入;前房深浅可,Tyndall现象(-),虹膜纹理清,瞳孔圆,直径约为3 mm,对光反应灵敏,晶状体皮质轻度混浊,玻璃体轻度混浊,视乳头色淡红,界清,杯盘比(C/D)为0.3,黄斑未见明显异常,视网膜平伏。
眼B超检查:右眼玻璃体前中段少量点状回声,伴连续细弱带状回声,后运动中等。左眼玻璃体前中段少量点状回声。左眼后极球壁回声后凸。B超诊断:双眼内异常回声,右眼玻璃体后脱离可能,左眼后巩膜葡萄肿可能。左眼前节照片及B超见图1。
2 手术
2.1 手术方式及经过 患者在球后麻醉下接受左眼角膜缘板层移植术(详见视频,扫描文后二维码即可观看)。术中诊断:左眼边缘性角膜变性、左眼老年性白内障;右眼边缘性角膜变性(角膜缘移植修补术后)、右眼外伤性无晶状体眼、右眼角膜裂伤修补术后。
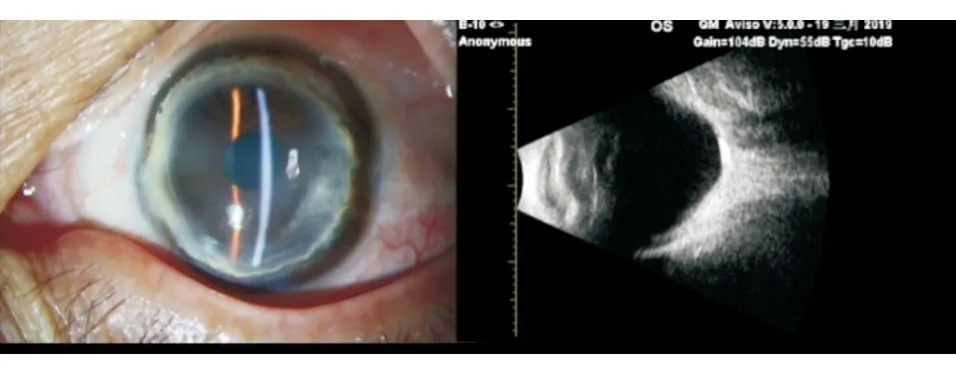
图1. 术前眼前节照片示:左眼近角膜缘处全周变薄,变性区有线状脂质沉积及新生血管翳长入,变性区与角膜缘间存在透明组织;眼B超示:左眼后巩膜葡萄肿
取正环钻在角膜中央做环形切口标记,正环钻大小以尽可能保留中央较透明角膜为准。360°剪开角膜缘变性区周围的球结膜,电凝止血,在9:00位用板层刀在环钻压痕至结膜切口间做横向剖切。有齿镊提起角膜片边缘,再用板层刀和显微剪做板层剖切,全周剥除角膜缘病灶,进一步修整角膜缘植床,直至植床光滑平整。取全厚的角巩膜环,剥除全周角膜缘的内皮层、后弹力层和部分深基质层。将角巩膜环盖于植床上,植片巩膜与对应植床间断缝合12针,植片角膜与对应植床间断缝合8针,缝线头埋入植床后,复位球结膜。术毕。
术后术眼予以妥布霉素地塞米松滴眼液,4次/d治疗。观察术眼眼压、角膜缘植片及前房情况。
2.2 手术要点及难点 采用环钻做切口标记和取供体角膜,有利于角膜植床和植片的完美对合;当患者眼压过高,有植床后弹力层膨出危险时,可做前房穿刺放出部分房水;植床的切口边缘深度应达到后弹力层,仅留少量角膜基质,利于全厚角膜植片与植床吻合;切除病变的角膜缘后1.5~2 mm巩膜面上,做一个1/2巩膜厚度的切层切口,更利于植床植片对和;缝合后保持植片一定的拉力,利于纠正压迫膨出角膜变性区造成的散光。
2.3 注意事项 术前可通过眼前节光学相干层析成像(OCT)检查来判断角膜边缘病灶的深度和大小;术前角膜地形图也有助于术者在术中控制和减少散光。手术中扩大角巩膜缘后巩膜的切口范围,利用含有角膜缘的部分全厚供体片行板层角膜缘移植术,用较宽的移植片压平角膜变性区,治疗边缘性角膜变性的同时,也利于纠正严重的散光,获得良好的手术效果[1-2]。
3 随访
术后1周随访,左眼视力0.1,眼压10 mmHg,结膜轻度充血,角膜缘植片在位,中央角膜透明,前房深清,虹膜纹理清,瞳孔圆,对光反应灵敏,晶状体轻度混浊,后节无特殊(图2)。

图2. 术后1周眼前节照片
