电视胸腔镜下肺叶切除治疗非小细胞肺癌的临床疗效及安全性分析
2018-12-12王德昌
王德昌 水 清 陈 方
肺癌是临床常见的恶性肿瘤,包括非小细胞肺癌和小细胞肺癌。其发病率在我国占恶性肿瘤首位,其中非小细胞肺癌约占80%[1]。目前,临床治疗非小细胞肺癌的主要方法为外科手术,包括传统开胸手术、胸腔镜手术及介入手术治疗。既往报道[2]认为,开胸手术创伤较大,并发症多,患者耐受度低,术后恢复缓慢,故临床应用有一定局限性。胸腔镜手术引入一种新型微创胸外科技术,因其具有手术切口小、创伤少、术后疼痛轻微的优势而迅速得到广泛应用[3]。但目前由于电视胸腔镜下肺叶切除术开展时间不长,且与传统术式相比,该术式是否具有相同的疗效或改善手术并发症等方面缺少明确的依据[4]。因此,本文纳入我院收治的126例非小细胞肺癌患者,探析电视胸腔镜下肺叶切除治疗该病的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 采用便利抽样法选取2016年1月至2018年1月于南阳市第一人民医院收治的126例非小细胞肺癌患者。纳入标准:①符合《非小细胞肺癌免疫组化标志物专家共识(2014)》[5]中相关诊断标准,术前胸部X线片、胸部CT等辅助检查支持诊断,且经术后病理检查确诊,未出现远处转移,TNM分期为Ⅰa~Ⅱb期;②年龄≥25岁;③术前未行放化疗及其他抗肿瘤治疗;④患者均知情同意。排除标准:①伴有恶性肿瘤病史或合并其它恶性肿瘤;②CT或X线片示胸膜增厚或钙化明显,胸膜呈广泛致密性粘连;纵隔或肺门淋巴结肿大明显,与周围组织呈粘连紧密状态;③合并肺叶切除禁忌证及严重脏器功能障碍;④肿瘤直径≥5 cm;⑤妊娠期或哺乳期妇女。根据患者入院时间顺序进行编号,按照随机数字表法分为对照组和观察组,每组各63例,其中对照组予以传统开胸肺叶切除术,观察组予以电视胸腔镜下肺叶切除术。两组一般资料比较差异无统计学意义(P>0.05),详见表1。本研究获我院医学伦理主管部门批准。

表1 两组患者一般资料比较
1.2 治疗方法
1.2.1观察组 予以电视胸腔镜下肺叶切除术。术前行常规化验检查(如血常规、尿常规、凝血常规等),所有患者行静脉吸入复合全身麻醉,留取单肺健侧卧位,将患者上肢上悬,并固定于头架上,予以双腔气管插管,确保单肺通气。常规消毒铺巾,以腋前线第7或第8肋间间隙,作一长约1.2 cm的切口,以此为观察孔切口。通过切口置入胸腔镜,肿物位置明确后于腋前线第4(或3)肋间间隙,作一长约2 cm操作孔。术者以器械经操作孔直至胸内,探查胸腔内情况,可经操作孔将手指伸入,对肺部病变予以触诊,完善病变信息。若术前已明确为肺恶性肿瘤者,则予以肺叶切除术及淋巴结清扫术;若病灶处于肺实质较深位置而难以确诊时,予以肺叶切除术,一旦术中冰冻切片示恶性肿瘤,则同步予以淋巴结清扫。术前未明确诊断者,按照探查情况,楔形切除肺部周围型结节,术中予以冰冻切片处理,一旦结果示良性病变,则术毕;若提示恶性病变,则予以肺叶切除术,并行系统性肺门与纵隔淋巴结清扫术。若予以全腔镜下手术,原操作孔切口适当延长,直至3~5 cm,以此为主操作孔。同时,于肩胛下线间第7 (或8)肋间间隙作一切口,长约1.5 cm,以此为牵引孔。器械放入后对胸腔内粘连及不全叶裂进行分离,探查肿瘤,遵循先静脉后动脉的肿瘤切除原则,游离肺静、动脉各分支,采用切割缝合器或丝线缝扎血管,以支气管闭合器对支气管断端行闭合处理。使用标本袋包好切除的肿瘤,经主操作孔或小切口移走。采用胸腔镜器械依照次序对纵隔与肺门淋巴结及周围脂肪组织予以常规清扫。清扫完毕后胸内试水,无误后置管关胸。若取辅助小切口,则基于原操作孔前提下切口延长,直至6~10 cm,采用撑开器将肋间撑开,在胸腔镜直视下结合胸腔镜器械与传统器械进行操作,肺叶切除原则同上述一致。术后,行镇痛泵镇痛,采用抗菌药物预防感染。
1.2.2 对照组 予以传统开胸肺叶切除术。麻醉方法与体位选择同观察组一致。于后外侧第5、6肋间入路,作一切口(15~20 cm)进胸,对粘连及不全叶裂行常规分离。肺血管分支游离后采用丝线缝扎或结扎,使用闭合器闭合支气管后予以淋巴结清扫,术后留置胸管。术后处理同观察组一致。
1.3 观察指标 ①围手术期相关指标:对比两组患者切口长度、术中出血量、淋巴结清扫数、手术时间、术后引流量、拔管时间、住院时间、下床活动时间;②肺功能指标:采用德国Jaeger Masterscreen系列肺功能仪(德国Jaeger公司),于术前及术后6个月检测用力肺活量占预计值百分比(forced vital capacity total predicted value,FVC%)、第1秒用力呼气容积占预计值百分比(forced expiratory volume in one second total predicted value,FEV1%)、一氧化碳弥散量占预计值百分比(the percent predicted diffusing capacity of the lung for carbon monoxide,DLCO%)。采用美国GEM Premier 3000全自动血气分析仪(美国实验仪器有限公司),在术前及术后6个月时于患者安静状态下抽取桡动脉血3 mL,待肝素抗凝后即可送检,记录动脉血氧分压(partial pressure of arterial oxygen,PaO2)、动脉血二氧化碳分压(partial pressure of arterial carbon dioxide,PaCO2);(3)术后并发症:住院期间,采用心电图检查诊断心律失常,采用胸部X线片、CT等检查肺不张、肺部感染、复张性肺水肿;当引流管引流出乳糜液体诊断为乳糜胸,以肺动脉造影诊断肺动脉栓塞,疑似喉返神经损伤、心力衰竭者均邀请相关科室会诊,以专科诊断结果为准。统计两组患者术后单项并发症发生率,并对比两组患者术后并发症总发生率。
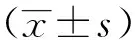
2 结果
2.1 两组患者围手术期相关指标比较 两组患者淋巴结清扫数、拔管时间比较,差异无统计学意义(P>0.05),观察组切口长度、住院时间、下床活动时间短于对照组差异有统计学意义(P<0.05),术中出血量、术后引流量低于对照组,差异有统计学意义(P<0.05),手术时间长于对照组差异有统计学意义(P<0.05),详见表2。
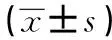
表2 两组患者围手术期相关指标比较
2.2 两组患者手术前后肺功能及血气指标比较 两组患者术前肺功能及血气指标差异均无统计学意义(P>0.05)。两组患者术后FVC%、FEV1%、DLCO%、PaCO2均低于术前,差异有统计学意义(P<0.05),PaO2高于术前(P<0.05),且观察组上述指标均高于对照组,差异有统计学意义(P<0.05)。观察组术前、术后的FVC%、FEV1%、DLCO%、PaCO2差值低于对照组,PaO2差值高于对照组,差异均有统计学意义(P<0.05),详见表3。
2.3 两组患者术后并发症发生情况比较 观察组患者术后有5例(7.94%)发生并发症,其中有1例患者合并2种并发症,另1例合并3种并发症;对照组患者术后有13例(20.63%)发生并发症,其中有4例患者合并2种并发症。观察组患者术后并发症发生率低于对照组,差异有统计学意义(χ2=4.148,P=0.042)。但两组患者心血管系统并发症、肺不张、肺部感染、喉返神经损伤、肺动脉栓塞、乳糜胸、复张性肺水肿单项并发症发生率比较,差异均无统计学意义(P>0.05),详见表4。
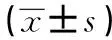
表3 两组患者手术前后肺功能及血气指标比较
注:与术前比较,*P<0.05;FVC为用力肺活量占预计值百分比,FEV1为第1秒用力呼气容积占预计值百分比,DLCO为一氧化碳弥散量占预计值百分比,PaO2为血氧分压,PaCO2为血二氧化碳分压

表4 两组患者术后并发症发生情况比较[例(%)]
注:*采用校正χ2检验;#采用Fisher精确概率检验。
3 讨论
电视胸腔镜下肺叶切除作为一种先进微创手术,主要是指采用现代电视摄像技术及高科技器械装备,完全经胸壁操作孔操作器械,直接观察屏幕实现肺叶切除,并完成淋巴结清扫,因其具有微创性、可准确定位肿瘤病灶、切口美观、痛苦少等优点,已逐步在各种胸部疾病治疗中得到广泛应用。目前研究[6]显示,电视胸腔镜肺叶切除术治疗效果与传统开胸术式相似,但手术时间及术后并发症等方面尚存争议,且有关安全性方面的报道相对较少。
本研究结果显示,观察组淋巴结清扫数、拔管时间较对照组差异无统计学意义,但切口长度、住院时间、下床活动时间显著短于对照组(P<0.05),术中出血量、术后引流量显著低于对照组(P<0.05),手术时间显著长于对照组(P<0.05),证实电视胸腔镜肺叶切除术治疗非小细胞肺癌微创优势优于传统开胸肺叶切除术。既往研究[7]表示,电视胸腔镜肺叶切除术术中可获取与传统开胸肺叶切除术相同的淋巴清扫清除数量与范围,这与本研究结论吻合。但Ma等[8]认为,电视胸腔镜关开胸时间缩短明显,会造成术中淋巴清扫难度增加,一定程度上延长手术操作时间。但是,术中淋巴结清扫枚数、病灶粘连情况、术者内镜操作技术也是导致两者手术时间差异的主要原因。此外,电视胸腔镜肺叶切除术切口小,切割、分离肌肉组织等操作较少,术中出血少,术中近距离观察能使手术视野更清晰,操作精细度更高,淋巴结清扫更为彻底,故患者手术创伤更小,术后置管引流时间及下床时间更短,术后恢复较快[9-10]。
本研究结果还显示,两组术后FVC%、FEV1%、DLCO%、PaCO2均显著低于术前(P<0.05),PaO2显著高于术前,且观察组术后上述指标及其差值均显著优于对照组(P<0.05),提示两种手术对患者肺功能均会产生一定的影响,大多表现为肺活量下降及低氧血症等方面,其中电视胸腔镜肺叶切除术改善肺功能效果更好。李满绪等[11]经研究发现,电视胸腔镜肺叶切除术与传统开胸肺叶切除术对Ⅰ~Ⅱ期非小细胞肺癌患者肺功能的影响无明显差异,与本研究存在一定偏差,可能与其样本量偏小有关。部分非小细胞肺癌患者可能伴有功能性肺气肿,肺组织弹性较差,而残气量较多,行电视胸腔镜肺叶切除术将部分肺组织切除,能有效消除肺内残腔,改善CO2潴留,增加PaO2,促使PaCO2下降[12]。杨欣等[13]也认为,传统开胸手术会对胸廓完整性造成破坏,而电视胸腔镜手术对胸腔壁的破坏较为轻微,一定程度上保留了胸廓完整性,避免或减轻呼吸肌、肋间神经过多损伤,这对患者肺功能的恢复具有改善意义。
此外,本研究发现,观察组术后并发症总发生率显著低于对照组(P<0.05),说明电视胸腔镜下肺叶切除术治疗非小细胞肺癌安全性优于传统开胸肺叶切除术。电视胸腔镜下肺叶切除术置入胸腔镜造成的胸壁出血量较小,术后疼痛程度轻微,胸壁创伤小,有利于患者早期实施咳痰,提高呼吸道清洁度,减少术后并发症的发生,以上均证实其安全性更佳[14]。另有报道[15]称传统开胸肺叶切除术由于术中创伤较大,患者术后疼痛明显,对主动咳嗽存在一定恐惧心理,且术后下床时间延长,因而肺不张、肺部感染等风险显著增加。两组术中均有少数患者出现肺不张及复张性肺水肿,肺不张多因胸腔镜手术所致肺无气或气体量减少,引起肺泡萎缩或关闭所致;复张性肺水肿,可能与肺萎陷过度、时间较长及胸腔引流与肺复张速度过快等因素有关,故需尽快完成手术,减少术中膨肺次数,避免术后行高负压吸引引流;此外,观察组住院期间出现1例乳糜胸,可能与术中淋巴结清扫时引起胸导管损伤有关。本研究虽证实电视胸腔镜下肺叶切除治疗非小细胞肺癌临床疗效显著,但选取样本量受限,可能存在抽样误差;观察时间较短,未对远期疗效进行系统研究,故今后需进一步深入验证。
综上,电视胸腔镜下肺叶切除治疗非小细胞肺癌临床疗效显著,有利于减少并发症发生的风险,值得临床积极推广。
