4种淋巴结分期方法对进展期胃癌根治术后患者预后的评估价值比较
2018-12-12何新阳陈志强刘成业
金 荣 何新阳 陈志强 刘成业
胃癌是全球最常见的消化系统恶性肿瘤之一。目前,以胃癌根治术为中心的多学科综合治疗是唯一可能根治的治疗方法[1],但进展期胃癌患者术后仍旧存在较高的复发转移风险,淋巴结转移是这其中最主要的途径,因此术后病理中淋巴结转移情况成为了临床上评估患者预后的重要依据。在最新版国际抗癌联盟(UICC)TNM胃癌分期系统和日本胃癌协会(JGCA)的淋巴结分期方法中都以淋巴结转移数目(pN)作为N分期标准[2-3]。然而,以pN为标准的N分期容易受淋巴结清扫总数的影响,出现分期偏差,为了避免这一影响,近些年来,众多研究机构纷纷提出了众多新的N分期方法,如淋巴结转移率(metastastic lymph nodes ratio,MLR)、阴性淋巴结数(negative lymph node count,NLNC)、阳性淋巴结对数比(log odds of positive lymph nodes,LODDS)等。部分学者认为,上述几种N分期方法在某些方面要优于pN分期方法,但目前对于孰是最佳的N分期方法仍无定论[4-5]。本文通过回顾分析241例进展期胃癌根治术患者的临床资料,比较pN、MLR、LODDS、NLNC 4种N分期方法对进展期胃癌根治术后患者预后的评估价值。
1 资料与方法
1.1 一般资料 收集2010年6月至2013年5月在安徽省立医院接受胃癌根治术治疗的241例进展期胃癌患者临床资料。其中男性183例(75.93%),女性58例(24.07%);年龄22~87岁,平均(61.26±10.51)岁;术后病理显示:淋巴结清扫数目≤15枚的143例(59.34%),淋巴结清扫数目>15枚的98例(40.66%),平均淋巴结清扫总数(14.52±6.55)枚;阳性淋巴结数为(3.37±4.65)枚。
纳入标准:①经术后病理证实为进展期胃癌,同时具有完整的病理资料;②行胃癌根治性R0切除加淋巴结清扫术;③术前胸部X线片、腹部超声及上腹部CT等检查无肝、肺、腹盆腔等远处转移;④术前无放疗或化疗。排除标准:①术中见肿瘤腹盆腔或是远处转移;②围手术期内死亡的患者或术后生存时间少于3个月;③病理学诊断治疗不全者;④合并其他部位原发肿瘤或死于其他疾病;⑤胃癌复发或残胃癌。
1.2 方法 将患者按pN分期、MLR分期、NLNC分期及LODDS分期方法分别进行分组,分别比较4种不同淋巴结分期方法组内5年总生存率。使用Kaplan-Merier生存分析进行单因素分析影响患者预后的可能影响因素(性别、年龄、手术方式、肿瘤部位、肿瘤大小、肿瘤浸润深度、大体分型、分化类型、淋巴结清扫总数),Log-rank比较组间差异。采用Cox比例风险模型分析4种N分期方法与胃癌预后的关系:①构建基础模型:纳入单因素分析中有统计学意义的变量构建多因素Cox模型并得到基础模型似然比χ2值。②构建特定N分期模型:将4种N分期变量逐一纳入基础模型中构建特定的N分期模型,比较各特定N分期模型似然比变化值△χ2(△χ2=基础模型χ2-特定N分期模型χ2),△χ2越大则评估胃癌患者预后效果越优。
1.3 淋巴结分期方法 ①pN分期:根据最新版最新版国际抗癌联盟(UICC)TNM分期[6]将pN分期划分为:pN0(0)、pN1(1~2枚)、pN2(3~6枚)、pN3a(7~15枚)、pN3b(>15枚)。②MLR分期:MLR=阳性淋巴结数/淋巴结检查数目,根据冯润华等制定的标准[7]将MLR分期划分为MLR0(MLR=0)、MLR1(0
1.4 随访 术后通过门诊复查、电话随访、网络随访等形式对患者开展定期随访,术后第1年每3个月1次,术后第2年每半年1次,以后每年1次,并及时记录患者的生存信息。患者的随访终点即记录的生存时间,是自手术时间至患者死亡时间或随访截止时间(术后5年或失访时间)。
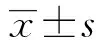
2 结果
2.1 4种N分期方式分组的患者术后5年生存率比较 比较pN分期、MLR分期、NLNC分期及LODDS分期患者术后5年生存率的差异,结果显示,每种分期方式的组内患者术后5年生存率比较,差异均有统计学意义(P<0.05)。详见表1,图1、2。

表1 4种N分期患者术后5年总生存率比较

图1 2种N分期患者术后5年生存曲线
注:A为pN分期;B为MLR分期

注:C为NLNC分期;D为LODDS分期
2.2 影响患者预后的单因素分析 经Kaplan-Meier单因素分析影响患者预后的可能因素(性别、年龄、手术方式、肿瘤部位、肿瘤大小、肿瘤浸润深度、大体分型、分化类型、淋巴结清扫总数),结果表明,年龄、手术方式、肿瘤部位、肿瘤大小、肿瘤浸润深度、大体分型、分化类型、淋巴结清扫总数等是影响胃癌患者预后的关键因素。详见表2。

表2 影响241例进展期胃癌患者预后的单因素分析
2.3 4种N分期方法与胃癌预后的关系及对比 纳入年龄、手术方式、肿瘤部位、肿瘤大小、肿瘤浸润深度、大体分型、分化类型、淋巴结清扫总数等单因素分析中有统计学意义的变量,并且校正性别因素所带来的影响后构建多因素Cox基础模型,得到基础模型的似然比χ2为683.661;将4种N分期方法逐一纳入基础模型分析显示,对于PN、MLR、LODDS分期,分期越高,患者的死亡风险均逐步增加,差异有统计学意义(P<0.05),而NLNC分期越高,患者的死亡风险逐步减少,pN、MLR、NLNC、LODDS 4种分期的似然比χ2分别为680.122、675.849、668.881、 677.520,对应的似然比△χ2值分别为3.539、7.812、14.780、6.161,可见NLNC分期的△χ2值最大,即NLNC分期方案对于进展期胃癌患者预后的评估价值最优。详见表3。

表3 4种N分期方法在多因素COX模型中似然比变化值的比较
3 讨论
淋巴结转移是胃癌转移方式中最常见的一种,有高达70%的进展期胃癌患者存在淋巴结转移[10],所以胃癌根治术并不仅要做到对肿瘤的R0切除,更要求在切除肿瘤的同时实施淋巴结清扫术。标准的淋巴结清扫术是改善胃癌患者预后的重要手段。目前形成的以肿瘤R0切除和规范化淋巴结清扫术为主要内容的胃癌根治术显著地提高了患者的5年生存率。规范的淋巴结清扫术固然重要,而准确有效的术后淋巴结分期对于判断胃癌患者预后及制定进一步的治疗方案更是起到关键作用。
淋巴结转移数目(pN)受淋巴结清扫总数的影响,在淋巴结清扫范围不充分的情况下容易造成“分期偏差”。日本学者更为认可D2根治术或更大范围的淋巴结清扫,认为这样可以获得比D1或D0根治术更好的预后效果[11]。但在有些情况下,受限于外科医生手术水平和医疗卫生条件,在行胃癌根治术时难以达到标准的D2根治术,这也造成了以pN为依据的淋巴结分期的偏倚现象。为此有学者提出了MLR的概念,在淋巴结清扫范围不够的情况下,可以更准确地对患者预后进行评估。
在术后检测得到的病理资料中,淋巴结检出数目不仅与外科医生的清扫范围有关,也与病理科医生对标本的检测水平密不可分,有些不明显的阳性淋巴结或存在微转移灶的淋巴结会被遗漏。Cai等[12]的研究证实了清扫淋巴结微转移灶有助于提高患者的5年生存率。但目前缺少行之有效的方法能够在术前、术中检测出微转移灶,预示就有学者提出通过增加清扫阴性淋巴结的数目来增加对微转移灶的清扫,从而改善患者预后。Kattan等[13]的研究结果表明:增加阴性淋巴结的清扫数目可以明显提高患者的5年生存率。此外,相关研究[14-15]结果也表明,NLNC是胃癌预后的重要评价指标。
LODDS分期与其他分期相比,它是阳性淋巴结数(positive lymph node,PLN)与NLNC相互作用所得到的一项评价患者预后的指标。在淋巴结转移阴性的患者中,pN分期和MLR分期均属于0组,而LODDS分期会因NLN的不同属于不同的分组。同样对于NLNC同组的患者会因清扫PLN的不同而属于不同分组。
在目前的临床应用中,由于pN分期的简便性,并且符合UICC的TNM分期系统和JGCA的胃癌分期法,pN分期在临床应用中还是首选。本研究对于影响胃癌患者预后的单因素分析结果表明:淋巴结清扫总数>15枚者的预后要优于≤15枚的患者,MLR分期方法则可以在淋巴结清扫总数不足时,能够很好的弥补pN分期的“分期偏差”。NLNC分期则是在淋巴结检出数目不足和判断淋巴结微转移方面对N分期进行补充。LODDS分期是在pN分期、MLR分期和NLNC分期无法区别其差别时,为临床提供一个全新的N分期方法,但因其计算较为复杂,目前在临床上还无法进行大范围的推广应用。
综上所述,与传统的pN分期相比,MLR、NLNC、LODDS 3种分期方法分别具有其独特的优势,在一定程度上弥补了pN分期的不足,而本研究结果表明,以上4种N分期方案对于胃癌根治术后患者的预后评估都是有其自身价值的,pN分期对预后的评判效果要低于其他3种方法,这其中NLNC方案效果最优,可为我们临床的淋巴结病理分期提供参考。
