早期机械通气在治疗脑干出血并发呼吸衰竭中的应用
2018-09-10龙海波俞方毅梁绍华袁丹丹伍海桥朱斯彧
龙海波 俞方毅 梁绍华 袁丹丹 伍海桥 朱斯彧
脑干出血是最为危重、死亡率高、预后极差的疾病之一,占脑出血病人的5.0%~13.4%,死亡率高达70%~80%[1]。因出血部位的特殊性,国内外医生大多数支持保守治疗的观点。随着病程的快速进展,病人常并发呼吸衰竭,而机械通气是生命支持中不可替代的治疗方法。本研究探讨机械通气治疗脑干出血并发呼吸衰竭的临床应用效果及安全性。现将结果报道如下。
1 资料与方法
1.1 一般资料 选择收集2013年1月-2017年12月我院脑干出血并发呼吸衰竭患者60例。患者均符合2015中国脑卒中大会,由国家卫生计生委脑卒中防治工程委员会修订的《中国脑出血诊疗指导规范》诊断标准[2]。急诊入院时均行头部CT检查明确诊断。所有研究对象均为脑干出血首发,并于24小时内入院及发生呼吸形式上的变化。60例患者随机分为治疗组和对照组,每组30例。治疗组患者男18例,女12例,年龄(65.3±2.3)岁,格拉斯格哥评分(7.3±1.2)分;对照组患者男20例,女10例,年龄(65.7±3.1)岁,格拉斯哥评分(7.2±1.5)分。入院时患者的一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 患者急诊入院经头部CT明确脑干出血并呼吸衰竭诊断后,常规给予密切病情变化的监护、吸氧、止血、控制血压、视水电解质情况给予调整、脱水降低颅内压等。①治疗组在呼吸衰竭早期,如出现血氧饱和度呈逐渐下降和呼吸频率改变,>30次/分或<10次/分的临床监护指标,立即行早期机械通气治疗,按病人实际情况随时调整呼吸机相应参数。②对照组则在气道欠通畅,深昏迷、呼吸暂停和pH值<7.2,且在吸氧后动脉血氧分压低于5.33 kPa的常规临床监护指标出现时行机械通气治疗。
1.3 观察指标 分别记录治疗组和对照组治疗前后24 h的血气指标(氧分压、二氧化碳分压和血氧饱合度)、治疗后的疗效及治疗后3 d、7 d、14 d医院获得性肺炎的发生情况。
1.4 疗效标准 按照1995年第四届脑血管学术会议所通过的标准进行神经功能障碍评分(NDS)[3]:基本治愈:NDS减少在91%~100%之间,病残程度为0级;显著进步:NDS减少在46%~90%之间,病残程度为1~3级;进步:NDS减少在18%~45%之间;无变化:NDS减少在17%左右;恶化:NDS增加>18%~45%;死亡。总有效率=(基本治愈+显著进步+进步)例数/总例数×100%。
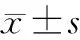
2 结果
2.1 两组血气指标比较 治疗前,治疗组和对照组的氧分压、二氧化碳分压和血氧饱合度指标差异无统计学意义(P>0.05);治疗后24小时,治疗组和对照组临床监测所收集的病人血气指标显现改善的趋势,但治疗组氧分压、二氧化碳分压和血氧饱合度指标均明显优于对照组,两差异有统计学意义(P<0.05),见表1。
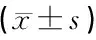

组别n时间氧分压(kPa)二氧化碳分压(kPa)血氧饱合度(%)治疗组30机械通气前7.02±0.729.03±0.2090.62±2.32机械通气后13.31±0.811)2)4.01±0.651)2)97.79±1.011)2)对照组30机械通气前6.91±0.559.11±0.3490.77±1.38机械通气后12.01±0.711)5.23±0.611)94.50±1.251)
注:两组与机械通气前相比,1)P<0.05;与对照组机械通气后相比,2)P<0.05
2.2 两组疗效比较 治疗后14 d治疗组总有效率83.33%,高于对照组的46.66%,差异有统计学意义(P<0.05),见表2。
2.3 两组院内获得性肺炎发生率比较 治疗后3 d、7 d、14 d,治疗组院内获得性肺炎发生率为16.67%,低于对照组的43.33%,差异有统计学意义(P<0.05),见表3。

表2 机械通气疗效比较 n(%)
注:与对照组相比,1)P<0.05

表3 机械通气治疗后院内获得性肺炎发生情况比较n(%)
注:与对照组相比,1)P<0.05
3 讨论
近年来,随着高血压病人的增多,高血压脑出血也随之增多,其中又以脑干出血最为凶险。脑干部位的解剖结构特殊,因为其本身缺少可以充分吸收局部脑血肿的胶质细胞,所以血肿靠自身吸收的速度较其它部位缓慢[4],从而任何出血、创伤、占位、水肿、高压都是致命的。脑干部位出血时,其损伤来源于三部分:首先因为血肿的占位效应加上出血的速度,可在极短的时间内将脑干原有的结构进行破坏,造成不可逆的损伤;其次是血肿对局部血管的压迫,改变脑组织血供[5],造成局部回流性的脑水肿,使局部组织缺氧坏死,并释放出细胞毒性因子,继而造成继发脑组织损伤;第三则是脑脊液循环受血肿影响,容易造成脑积水等颅内压的增高,进一步加重及扩大脑组织损伤的范围。在临床上脑干出血不仅病情急重,发展演变迅速,而且相应的并发症多,也很危重,处理起来也较为棘手。
呼吸衰竭是脑干出血较为常见的并发症。尤其是出血部位或波及部位在延髓时,造成其缺血和缺氧,很容易造成急性呼吸衰竭的情况。其表现为早期的病人出血呼吸节律的紊乱,呼吸肌乏力,通气功能的减弱等。继而肺部弥散功能减弱,致病人二氧化碳潴留和低氧血症的形成。全身机体环境处于低血氧、高二氧化碳状态下,反馈后导致中枢神经部位的进一步损伤等恶性循环。如果病人本身全身情况不好,如高龄、基础病较多,愈后更差。
呼吸衰竭如果按照发病过程的特点来分,有急情和慢性两种。其中,急性呼吸衰竭发病突然,但处理及时,预后会比慢性更好。脑干出血的病人,在应激等状态下,病人脑灌注量升高,氧耗也随之增加[6]。改善通气及换气功能是治疗和改善呼吸衰竭病人的关键[7-10],这是因为有效的机械通气能保证重要脏器对氧供的需求,避免进一步造成脑水肿以及心肌损伤[11]。早期对病人进行机械通气干预,能大大地提高病人的血氧,降低二氧化碳,从而改善病人的低血氧,降低病人脑肿胀和脑疝情况的发生率。本研究结果显示,治疗组的血氧分压和血氧饱合度值明显高于对照组,二氧化碳分压也明显低于对照组,这与相关报道[12-13]结果一致;而且,治疗组总有效率高于对照组,临床效果是明显的。有研究[14]显示,抽烟、肺气肿以及血清白蛋白浓度低易诱发院内获得性肺炎。呼吸机的使用会导致呼吸机相关性肺炎等院内感染发生率增高。本研究中,两组均使用呼吸机,治疗组院内获得性肺炎发生率低于对照组,提示早期机械通气较常规机械通气治疗可以有效地缓解甚至减少院内感染的发生。
综上所述,早期机械通气治疗脑干出血并发呼吸衰竭,病人的血气纠正时间快,脑缺氧情况恢复较快,是较有效而且安全的急诊处理方法。
