急诊糖尿病低血糖昏迷的病因分析及护理对策
2017-11-07姜翠凤范婷婷张梦颖赵咏莉
姜翠凤, 范婷婷, 张梦颖, 赵咏莉
(皖南医学院弋矶山医院 急诊科, 安徽 芜湖, 241000)
急诊糖尿病低血糖昏迷的病因分析及护理对策
姜翠凤, 范婷婷, 张梦颖, 赵咏莉
(皖南医学院弋矶山医院 急诊科, 安徽 芜湖, 241000)
目的探讨急诊糖尿病低血糖昏迷的原因及护理对策。方法回顾性分析急诊科低血糖昏迷发生情况,采用多因素Logistic回归分析低血糖昏迷的危险因素,总结相应护理对策。结果767例急性昏迷患者中,100例发生低血糖昏迷(发生率为13.04%), 其中27例患者发生严重低血糖昏迷(发生率为3.52%); 多因素Logistic回归分析结果显示,有2型糖尿病病史、接受降糖药物治疗、低蛋白血症、肾功能不全、接受血液透析、营养不良是低血糖昏迷发生的危险因素,而正常血红蛋白是低血糖昏迷的保护因素。结论急诊患者发生低血糖是多因素综合作用的结果,实施合理的护理对策可有效防治急诊患者低血糖昏迷的发生。
糖尿病; 低血糖昏迷; 急诊; 护理对策
低血糖昏迷指空腹血糖值低于2.8 mmol/L情况下发生的意识丧失,主要临床表现为面色苍白、全身冷汗、四肢厥冷、恶心呕吐等,严重时可能出现惊厥、癫痫等症状,对患者的身体健康乃至生命安全造成了严重威胁[1]。研究[2-3]结果显示,急诊低血糖昏迷患者如昏迷持续时间超过5 min, 将对脑细胞造成不可逆的损伤。如不能及时进行急救护理,将使患者发生严重的神经功能障碍和后遗症[4-5]。本研究探讨了急诊糖尿病低血糖昏迷的风险因素,并提出相应护理对策,现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2015年1月—2016年5月本院急诊科收治患者的临床资料,纳入标准: ① 急性生理和慢性健康状况评价系统Ⅱ(APACHE Ⅱ)评分15分; ② 急诊科观察和抢救>24 h。排除标准: ① 临床资料不完整者; ② 严重外伤者; ③ 入院时已处于意识障碍状态者; ④ 在急诊科死亡者。共有767例急性昏迷患者纳入本研究,其中男551例、女216例,年龄21~77岁,平均(55.7±2.5)岁。
1.2 护理方法
一旦怀疑患者低血糖昏迷,应立即测定其血糖水平,一旦确诊,则立即采取相应急救护理措施: ① 立即补充葡萄糖以升高血糖。对于仍然具有吞咽功能的患者,立即喂食果汁、汽水、蛋糕等含糖量较高的饮料和食物,但在喂食过程中,要预防发生食物残渣吸入气管等情况; 对于失去吞咽功能的患者,立即使用50%葡萄糖溶液50 mL静脉推注。在急救护理过程中,应严密监测患者的血糖水平。待患者苏醒后,继续补充高糖份饮料或食物,直至血糖水平恢复正常[6]。② 叮嘱和监测患者服用药物的时间与数量,不能随意改变服用药物的频率、种类及用量。护理人员还应将每种药物的服用频率、方法、用量、基本药理学作用及可能发生的不良反应等信息告知患者及家属,必要时应提供书面材料以防遗忘[7]。③ 待患者清醒后,实施必要的心理护理。患者可能因担心再次发生昏迷而产生焦虑、紧张等不良心理,护理人员应积极实施心理干预,向患者及家属解释低血糖昏迷的发生原因、日常生活注意事项,以消除其不良心理状态[8]。④ 对患者及家属实施健康宣传教育,使其掌握低血糖昏迷的病因、病理、注意事项及预防方法等。指导自己注射胰岛素的患者及家属正确的血糖监测方式和胰岛素注射方法; 对长期服用降糖药物的患者,指导正确服药方法。向患者宣教健康生活方式,包括健康饮食、体育锻炼、戒烟戒酒等。⑤ 教育和培训患者家属对低血糖昏迷的常用、基本急救措施,保证患者在院外发生低血糖昏迷时能得到及时救护。
1.3 统计学处理

2 结 果
2.1 低血糖昏迷患者一般临床特征
本研究767例急性昏迷患者中,有100例发生低血糖昏迷(发生率为13.04%), 其中27例患者发生严重低血糖昏迷(发生率为3.52%)。100例低血糖昏迷患者中,嗜睡11例、昏睡20例、轻度昏迷42例、重度昏迷27例; 血糖0.62~1.00 mmol/L者24例、1.01~2.00 mmol/L者27例、2.01~2.80 mmol/L者49例; 原发疾病为重症胰腺炎29例、呼吸衰竭26例、心肌梗死27例、上消化道出血16例、急性酒精中毒2例。
2.2 低血糖昏迷患者的单因素分析结果
Pearson卡方检验结果显示,有2型糖尿病病史、接受降糖药物治疗、低蛋白血症、肾功能不全、接受血液透析、营养不良是低血糖昏迷发生的风险因素,而年龄、性别、接受糖皮质激素与低血糖昏迷发生无关,见表1。

表1 低血糖昏迷患者的单因素分析结果
2.3 低血糖昏迷患者的多因素分析结果
多因素Logistic分析结果显示,有2型糖尿病病史、接受降糖药物治疗、低蛋白血症、肾功能不全、接受血液透析、营养不良是低血糖昏迷发生的风险因素,而血红蛋白水平正常是低血糖昏迷发生的保护因素,见表2。
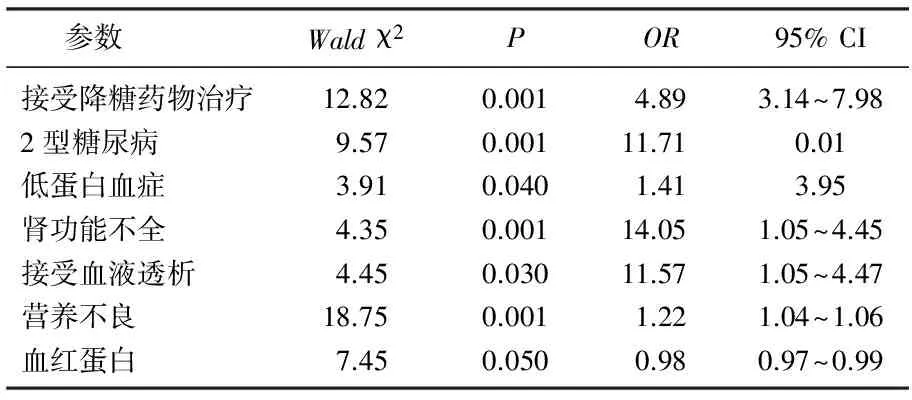
表2 低血糖昏迷患者的多因素分析结果
3 讨 论
昏迷是临床较为常见的一种症状,指严重的意识障碍,导致语言、运动以及意识丧失,主要原因为患者脑干、大脑皮层等中枢神经系统的器质性病变。低血糖昏迷是由于患者空腹血糖水平低于2.8 mmol/L而导致的昏迷。脑细胞的所有能量来源均来自于血液中葡萄糖的有氧代谢[9-10], 如患者空腹血糖水平低于一定程度,将不能保证脑细胞有足够能量物质进行代谢供能,导致患者出现意识障碍[11-12]。低血糖昏迷持续5 min以上不能得到及时纠正,脑细胞就可能出现不可逆损伤[13-15], 因此对于低血糖昏迷患者应及时实施有效救治,以免永久性神经功能障碍发生。
本研究结果显示,767例急性昏迷患者中有100例发生了低血糖昏迷,其中27例患者发生严重低血糖昏迷(发生率为3.52%)。医护人员一旦发现怀疑低血糖昏迷的患者,需立即检测血糖,如确诊则应采取相应急救措施迅速升高患者血糖水平,包括急救护理、用药指导、心理护理、健康宣教以及家属教育等,以帮助患者更快康复,有效改善预后。本研究中100例低血糖昏迷患者均得到成功救治,随访12个月期间无明显后遗症发生。
本研究单因素分析结果显示,有无2型糖尿病病史、是否接受降糖药物治疗、有无低蛋白血症、有无肾功能不全、是否接受血液透析、有无营养不良以及血清血红蛋白水平在无低血糖昏迷者和低血糖昏迷患者中有显著差异(P<0.05)。进一步Logistic多因素分析显示,合并2型糖尿病、正在接受降糖药物治疗、低蛋白血症、肾功能不全、正在接受血液透析以及营养不良是低血糖昏迷发生的风险因素,而血红蛋白水平正常是低血糖昏迷发生的保护因素,提示临床人员对于具有上述风险因素的患者要特别注意监测血糖水平,且对于低蛋白血症、营养不良、低血红蛋白血症和贫血的患者要注意纠正,从而避免低血糖昏迷发生[16-18]。
综上所述,急诊低血糖昏迷的风险因素较多,应实施针对性急救护理,以防永久性神经功能损伤发生。对于具有1种或多种风险因素的患者,应特别注意监测血糖水平,纠正低蛋白血症、营养不良以及贫血,预防低血糖昏迷发生。
[1] 伍晓莹. 低血糖对重症患者预后影响的回顾性研究[D]. 武汉: 华中科技大学, 2013.
[2] 李振洲, 黄佳佳, 刘燕, 等. 抗外源性胰岛素抗体致顽固性低血糖临床分析[J]. 中国急救复苏与灾害医学杂志, 2015, 1(2): 140-142.
[3] 杜云波, 王玉新. 危重患者低血糖临床分析及对预后的影响[J]. 中国医药科学, 2013, 3(12): 215-216.
[4] 赵赛, 程怀平, 田兆方. 新生儿低血糖脑损伤的临床表现与危险因素研究[J]. 中国妇幼保健, 2015, 30(23): 3995-3997.
[5] 康健翼, 孙志纯. 2型糖尿病无症状低血糖的临床分析及护理[J]. 中国伤残医学, 2015, 23(12): 173-175.
[6] 周晓慧. 低血糖症病因与治疗分析(附33例报告) [J]. 浙江中医药大学学报, 2013, 37(11): 1309-1311.
[7] Burson R Moran K. Hypoglycemia treatment[J]. Home Healthcare Nurse, 2014, 32(7): 437-437.
[8] 文海燕. 不同血糖控制目标对危重患者短期并发症及预后的影响[D]. 河北: 河北医科大学, 2015.
[9] Abdelhafiz A H, Leocadio R M, Morley J E, et al. Hypoglycemia in older people′ a less well recognized risk factor for frailty[J]. Aging& Disease, 2015, 6(2): 156-167.
[10] Stanley C A, Rozance P J, Thornton P S, et al. Re-evaluating transkional neonatal hypoglycemia: mechanism and implications for management [J]. Journal of Pediatrics, 2015, 166(6): 1520-1525.
[11] Dwivedi S, Runmei M. Retrospective study of seven cases with acute Fatty liver of pregnancy[J]. International Scholarly Research Notices, 2013, 2013(4): 503-506.
[12] Hoareau G L, Steven E, Palm C, et ai. Resolution of anuric acute kidney injury in a dog with multiple organ dysfunction syndrome[J]. Journal of Veterinary Emergency&Critical Care, 2014, 24(6): 724-730.
[13] Toda G, Fujishiro M, Yamada T, et al. Lung abscess without sepsis in a patient with diabetes with refractory episodes of spontaneous hypoglycemia: a case report and review of the literature [J]. JournalofMedical Case Reports, 2014, 8(1): 1-4.
[14] Brian B, Vijay S, Whitney G, et al. Management of the hospitalized transplant patient[J]. Current Diabetes Reports, 2015, 15(4): l-8.
[15] Rao E K, Mitchell E P, Tran P V, et al. Recurrent moderate hypoglycemia suppresses brain—derived neurotrophic factor expression in the prefrontal cortex and impairs sensorimotor gating in the posthypoglycemic period in young rats[J]. Developmental Neuroscience, 2016, 38(1): 74-82.
[16] 周俊文, 庄舜玖, 张婉, 等. 腔内介入治疗在糖尿病足中的临床应用[J]. 血管与腔内血管外科杂志, 2016, 2(4): 321-325.
[17] 耿留珍, 王敏, 戴月美, 等. 预见性护理在糖尿病患者并发低血糖中的应用研究[J]. 实用临床医药杂志, 2015, 19(22): 121-122.
[18] 何文霞, 叶新华, 沈默宇, 等. 住院患者糖尿病低血糖发病状况分析[J]. 实用临床医药杂志, 2014, 18(14): 87-88.
Etiologyanalysisandnursingstrategiesofhypoglycemiacomainemergencydepartment
JIANGCuifeng,FANTingting,ZHANGMengying,ZHAOYongli
(EmergencyDepartment,YijishanHospitalofWannanMedicalCollege,Wuhu,Anhui, 241000)
ObjectiveTo analyze the causes of hypoglycemia coma in emergency diabetes patients and its corresponding nursing strategies.MethodsThe reasons of hypoglycemia coma was retrospectively analyzed in our hospital and the risk factors of hypoglycemic coma were analyzed by multivariate logistic regression, and the corresponding nursing strategies were summarized.ResultsOf the 767 critically ill patients, 100(13.04%) had hypoglycemia, among whom 27 patients (3.52%) had severe hypoglycemia. Multivariate logistic regression analysis showed that patients with type 2 diabetes history, hypoglycemic drugs therapy, hypoproteinemia, renal insufficiency, hemodialysis, malnutrition were risk factors for hypoglycemic coma. While normal hemoglobin was a protective factor for hypoglycemic coma.ConclusionHypoglycemia is the result of multiple factors in emergency patients. Reasonable nursing measures can effectively prevent the occurrence of hypoglycemic coma in emergency patients.
diabetes; hypoglycemia coma; emergency; nursing strategy
R 472.2
A
1672-2353(2017)20-032-03
10.7619/jcmp.201720010
2017-07-11
安徽省自然科学基金面上项目(1208085MH849)
